剖宫产同时行子宫肌瘤切除术 340例临床体会
徐晓红
2001年 1月—2009年 11月,我院对340例妊娠合并子宫肌瘤患者行剖宫产同时行子宫肌瘤切除术,发现是安全可行的,没有增加手术风险,现报道如下。
1 资料与方法
1.1 一般资料 2001年 1月—2009年 12月我院收治晚期妊娠合并子宫肌瘤剖宫产同时行子宫肌瘤切除术产妇 340例为观察组,年龄 21~40岁,孕周 36~41周;初产妇 216例,经产妇 124例。均以术中探查发现肌瘤及术后病理证实得以确诊。抽取同期住院妊娠未合并子宫肌瘤单纯行剖宫产者 340例为对照组,年龄 20~35岁,孕周 36~41周。
1.2 方法 统计妊娠合并子宫肌瘤的大小、个数、部位及病理类型。比较两组患者手术操作时间、术中出血量、恶露干净时间、术后住院天数的差异。
1.3 统计学方法 采用 SPSS 11.0统计软件统计进行学分析,计数资料比较用χ2检验,以 P<0.05为差异有统计学意义。
2 结果
2.1 本组单个肌瘤 237例,多个肌瘤 l03例;浆膜下肌瘤 72例,肌壁间肌瘤 194例,黏膜下肌瘤 23例,多发性肌瘤 51例;直径 <5 cm的肌瘤 189例,直径 >5 cm肌瘤 151例 (见表 1)。
2.2 两组患者术中出血量、手术时间、恶露干净时间以及术后住院时间比较,差异均无统计学意义 (P>0.05,见表 2)。
3 讨论
3.1 妊娠合并子宫肌瘤是较为常见的妊娠合并症,是产科常见的高危妊娠情况。妊娠合并子宫肌瘤发病率国内报道为0.3%~7.2%[1]。由于妊娠合并子宫肌瘤的大小、部位、类型及肌瘤变性可对妊娠、分娩及产褥期造成不同影响,临床处理方式不同其妊娠结局也不同。直径 <5 cm的子宫肌瘤对妊娠分娩的影响不大,而肌瘤直径 >5 cm的肌壁间肌瘤或黏膜下肌瘤可妨碍胎儿在宫内活动而造成胎位不正,使横位、臀位的发生率增加。分娩过程中由于子宫肌瘤影响子宫的正常收缩,使产程延长,嵌顿在盆腔内的肌瘤可能阻塞产道,造成难产,以上均增加了剖宫产的机会。此外子宫肌瘤还可以影响产后子宫收缩,引起产后出血或子宫复旧不良。因此妊娠合并子宫肌瘤为孕产妇高危因素之一,妊娠期、分娩期及产褥期应严密监护,积极防治、警惕各种并发症的出现。
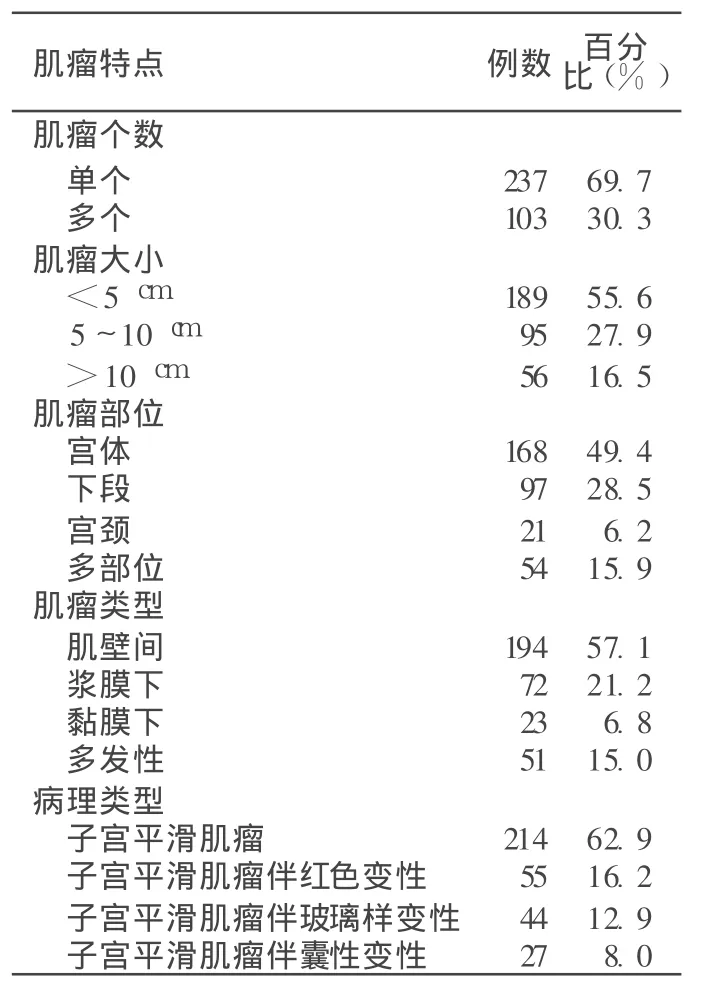
表1 340例子宫肌瘤患者临床资料Table 1 Clinical data of 340 patients with uterine leiomyoma
3.2 子宫肌瘤患者通常无临床症状,多是在孕期产检时超声检查发现,部分病例是在剖宫产时发现子宫肌瘤。超声检查简便易行,诊断子宫肌瘤有较高的准确性,还可动态观察整个孕期子宫肌瘤的变化,是诊断子宫肌瘤较好的方法。
3.3 关于剖宫产是否能同时行子宫肌瘤切除术长期以来一直存在两种观点[2],其中一种认为由于妊娠期肌瘤血管丰富,边界不明显,剥离时易引起大出血,胎儿娩出后子宫收缩变形致使肌瘤位置改变而增加手术难度,并且剖宫产后子宫肌瘤会缩小,故不主张在剖宫产时行子宫肌瘤切除术;另一种认为剖宫产手术中发现明显的子宫肌瘤同时行切除时,既能消除患者对子宫肌瘤的恐惧和压力,也可避免产后子宫肌瘤影响子宫复旧所造成产后出血,同时终止肌瘤继续发展变性,避免患者二次手术对身体上、精神上的损害及经济负担。根据本院治疗的体会,笔者认为如剖宫产时将肌瘤留在子宫上,留下了切除子宫的隐患,给产妇带来心理和精神上的痛苦。从近期来看,肌瘤可影响子宫复旧,恶露明显延长,甚至造成继发感染。如技术熟练,操作谨慎,剖宫产同时子宫肌瘤切除术是完全可行的。本研究显示,两组患者术中出血量无明显差异,这说明妊娠合并子宫肌瘤的患者在剖宫产术中行肌瘤切除术并不增加术中出血量,对产后恢复无不良影响。随着麻醉技术的日益提高,剖宫产手术的不断完善,对于妊娠合并子宫肌瘤的患者可适当放宽剖宫产的手术指征。但对于靠近子宫动静脉、输尿管的大肌瘤要慎重处理。特别是 >10 cm的肌瘤,或为多发性及阔韧带内、宫角部、直肠窝、宫颈等部位肌瘤操作时一定要轻柔谨慎,避免出血过多或损伤输尿管、膀胱、直肠。对于妊娠合并心脏病、子痫、前置胎盘、胎盘早剥、血液病患者及剖宫产术中大出血等危重患者应尽量缩短手术时间,不宜同时行肌瘤切除术。
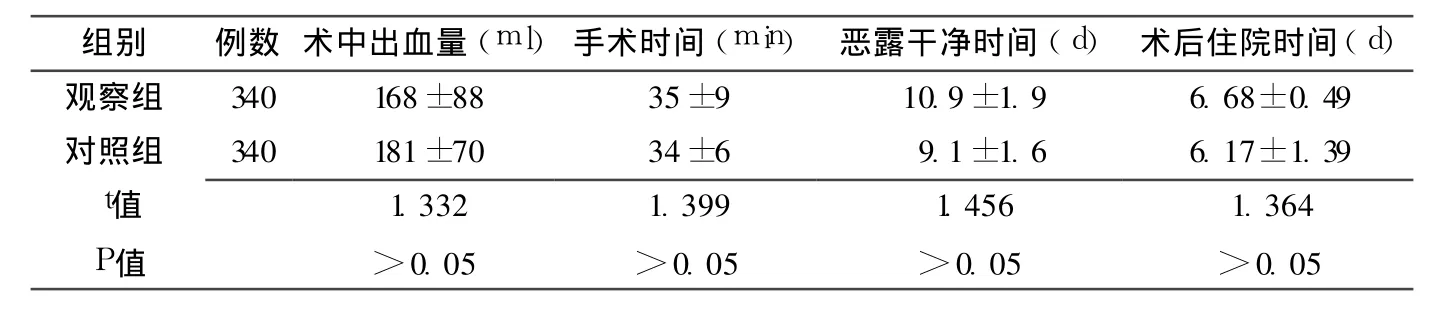
表2 观察组与对照组术中、术后情况比较 (x ±s)Table 2 Comparison of clinical data between observation group and control group during and after the operation
3.4 在剖宫产术前应行 B超检查,了解肌瘤及胎盘位置,准备充足的血源,术者必须技术熟练。腰硬膜联合麻醉成功后 5 min经直肠置入卡孕栓 2 mg,采用子宫下段剖宫产术。因肌壁间肌瘤可随剖宫产后的宫体变小而缩小甚至隐匿,故需要常规在剖宫取胎前探查肌瘤位置,以免遗漏。待胎儿和胎盘娩出后,宫体部注射缩宫素20 U,同时静脉滴注 0.9%氯化钠溶液500 ml加20 U缩宫素。浆膜下肌瘤和壁间肌瘤均在子宫切口缝合恢复子宫的完整性后行肌瘤切除术,以免影响子宫收缩。首先在子宫两侧的阔韧带无血管区打孔用止血带临时结扎双侧子宫血管,减少出血,注意 20~25 min松解一次,以免影响子宫血供。在瘤体的周围注射垂体后叶素 6 U,于将剥除的肌瘤四周及基底部界限予以分离,分离后不要剪掉肌瘤四周的子宫肌层组织,使其不致在剥除肌瘤后因组织回缩而增加剥除切口的张力,影响伤口愈合同时。再根据瘤体与子宫的关系选用不同的肌瘤切除术式。黏膜下肌瘤,血管钳钳夹瘤体基底部并切除后,用 0-1号爱惜康可吸收线 “8”字缝合结扎止血;带蒂的浆膜下肌瘤,在瘤体的基底部做梭形切口,注意蒂部切口应距离子宫壁一定的距离,保留一些蒂部的子宫肌层组织,以备回缩,并可利用它覆盖伤口。较大浆膜下肌瘤在剥除时,可用多把血管钳钳夹蒂部连续间段缝合数针 (不用拉紧缝线),边退血管钳边依次拉紧缝线依次打结。切忌盲目追求手术速度,以致包膜肌层纤维撕裂,肌瘤切除后创面积血较多,难以缝合,导致子宫切除或勉强缝合后创面感染。剥除子宫肌瘤时,子宫切口缝合多采用连续褥式缝合法直接封闭瘤腔;肌壁间肌瘤,建议在瘤体处沿宫体纵轴直接切开子宫浆膜达瘤体,钝锐性分离切除子宫肌瘤。多发性子宫肌瘤,邻近的多个肌瘤尽量采取相近的一个切口,可以潜行挖除,注意缝合时不留无效腔,尽量减少子宫的手术创面。如肌瘤特大,需行子宫成形术,0-1号爱惜康可吸收线行立 “8”字缝合,再以 0-3可吸收线水平褥式包埋缝合浆膜层,形成光滑面,减少术后粘连。如瘤腔缝合处针眼渗血,盐水纱布压迫无效,可给予 0.9%氯化钠 20 ml加 20 U缩宫素局部注射,形成水压,可以收到良好的效果。此类手术由有经验的医生进行,迅速切除肌瘤并缝合关闭瘤腔。瘤腔关闭后应用宫缩剂 (缩宫素或米索前列醇等),出血自然减少。
3.5 产后应加强宫缩药物的应用,以减少产后出血。产后适当应用抗生素防感染。严密观察病情变化,术后随访[3]。
综上所述,随着手术方式改进,大多数剖宫产术中发现的子宫肌瘤同时行切除术同正常剖宫产术相比,无论出血量以及术后恢复情况均无显著性差异,并且不增加术后感染率及住院时间。只要选择好病例,与患者及家属充分沟通,做到知情同意,术中术后做好充分的预防措施,不增加患者痛苦,消除了年轻妇女带瘤生活或因子宫肌瘤行子宫切除的心理负担和压力,有利于产后恢复,降低二次手术率及子宫切除术的发生率[4],剖宫产术中同时行子宫肌瘤切除术是安全可行的。
1 王毅华,金皖玲 .138例妊娠合并较大子宫肌瘤分娩期的临床处理 [J].重庆医学,2010,39(11):1442-1444.
2 马丽,蔺莉 .剖宫产术同时核出子宫肌瘤患者临床及预后分析 [J].中国全科医学,2010,13(9):3084.
3 王雁,王建六.妊娠合并子宫肌瘤的治疗[J].实用妇产科杂志,2007,9(3):522.
4 周永来,杨家莉,田林生,等.剖宫产术中子宫肌瘤剔除术 302例临床分析 [J].中国妇产科临床杂志,2008,9(4):376-377.

