颈椎动力位MRI在颈椎病临床诊治中的作用
徐瑞达,陈 滨,倪鹏文,刘祖德
有记载的动态MRI最早于1988年用于髌股关节面运动异常的研究[1],之后用于颞下颌关节、踝关节、肩关节、腕关节及颈腰椎的研究,旨在发现潜在的异常,为常规MRI提供补充信息[2]。颈椎动力位MRI能发现在某个位置上颈椎椎管、硬膜囊及颈髓本身的变化,以及黄韧带、椎间盘膨出、骨赘等引起的脊髓受压情况,可以显示早期的潜在的压迫性因素,故对颈椎病的早期诊断、探讨发病机制,及治疗方式、手术方式的选择也有极大帮助[3-5]。
1 材料和方法
1.1 一般资料
本研究选取了2009年3~9月因各种颈椎病相关症状至本院就诊并且愿意接受颈椎动力位MRI检查的15例患者(男7例,女8例),年龄为42~77岁,平均57.8岁。其中诊断为脊髓型颈椎病(cervi-cal spondylotic myelopathy,CSM)的有9例,以双上肢麻木乏力、双下肢乏力脚踩棉花感为主要表现;5例以颈项不适(包括僵硬感、酸胀、疼痛等)为主要表现,诊断为颈型颈椎病(cervical type cervical spondylopathy,CTCS),其中2例伴头晕;1例为神经根型,以上肢放射痛为主要表现。除1例神经根型的患者外,对所有其他患者进行日本骨科学会(Japanese Orthopaedic Association,JOA)评分[6]。
1.2 影像观察与测量
拍摄颈椎正侧位X线片,测量Pavlov比值,当其<0.75认为有椎管狭窄[7]。行颈椎动力位(过屈位、中立位、过伸位)MRI,包括 T2WI和 T1WI矢状面和T2WI横断面扫描。测量范围包括C2~7各间隙。根据T2WI矢状位切面行腹背侧蛛网膜下腔狭窄分级[5](见图1):0级,颈髓腹、背侧蛛下腔无变窄;1级,部分变窄;2级,完全变窄,但无颈髓受压;3级,颈髓前和/或后缘不同程度受压。椎间盘水平测量包括:①蛛下腔正中矢状径;②脊髓正中矢状径;③脊髓腹背侧蛛下腔矢状径;④脊髓及蛛下腔横截面积,即在同一平面上分别测量脊髓及蛛下腔的横截面积(见图2)。X线及 MRI测量均在 Kodak carestream diagnostic workstation软件上测量,结果分别精确到0.01 mm及0.01 mm2,由2名医生分别测量取平均值。

图1 蛛网膜下腔狭窄程度分级 图2 脊髓面积及蛛下腔面积的测量Fig.1 Grading of stenosis of subarachnoid space Fig.2 Measurement of areas of cross-sectional spinal cord and cross-sectional subarachnoid space
1.3 JOA评分与相关指标的相关性
分别将每位患者的JOA评分对应患者所有节段中最小Pavlov比值、最大脊髓矢状径/蛛下腔矢状径比值、最大脊髓横截面积/蛛下腔横截面积进行相关性分析。分别反映临床症状与最狭窄水平的骨性椎管情况、最小缓冲间隙水平情况的相关性。
2 结 果
2.1 临床JOA评分
除1例神经根型颈椎病患者,其余14位被检查者均进行JOA评分。评分为10~17分,平均14.6分;其中17分4例(29%),16分2例(14%),15分3例(21%),14分 1例(7%),12分2例(14%),11 分1例(7%),10分1例(7%)。JOA评分10分患者为本组年龄最大患者77岁,伴有排尿踌躇感,其余患者均无膀胱功能影响。
2.2 影像学观察和测量
根据X线测量所得的Pavlov比值,15例患者中有8例(53%)伴有骨性椎管狭窄,均确诊为CSM。
腹背侧蛛下腔狭窄分度:根据T2WI矢状位图像,对腹背侧蛛网膜下腔狭窄度分级(见表1,2)。考虑到静力因素(骨性椎管狭窄)与动力因素相互作用,将不含椎管狭窄的5例CTCS患者与CSM患者分组进行统计比较。狭窄度变化情况见表3,4。在过屈位和过伸位均有差异(P<0.05)。值得一提的是,虽然在过伸位时有相当一部分节段的狭窄分级是保持不变的,但包括了部分在中立位狭窄度已为3级的节段,其中腹侧有14个(14/45个),背侧6个(6/45个),这些节段在过伸位上即使实质上狭窄程度更加严重,分级已无法体现出其差别。
其他各测量结果见表5~8,SNK值分别代表各体位在α=0.05水平间的均数对比,相同字母代表各体位间差异无统计学意义,不同字母代表差异存在统计学意义。
2.3 JOA评分与相关指标的相关性
将JOA评分与Pavlov比值、脊髓矢状径/蛛下腔矢状径比值、脊髓横截面积/蛛下腔横截面积进行相关性分析(结果见表9)。结果显示JOA评分与Pavlov比值正相关(r=0.62,P<0.05),骨性椎管越宽,JOA评分越高。JOA评分与矢状径比之间无明显相关性(r= -0.42,P>0.05)。JOA 评分与面积比呈负相关(r= -0.58,P<0.05),面积比越大,缓冲间隙越小,JOA评分越低。
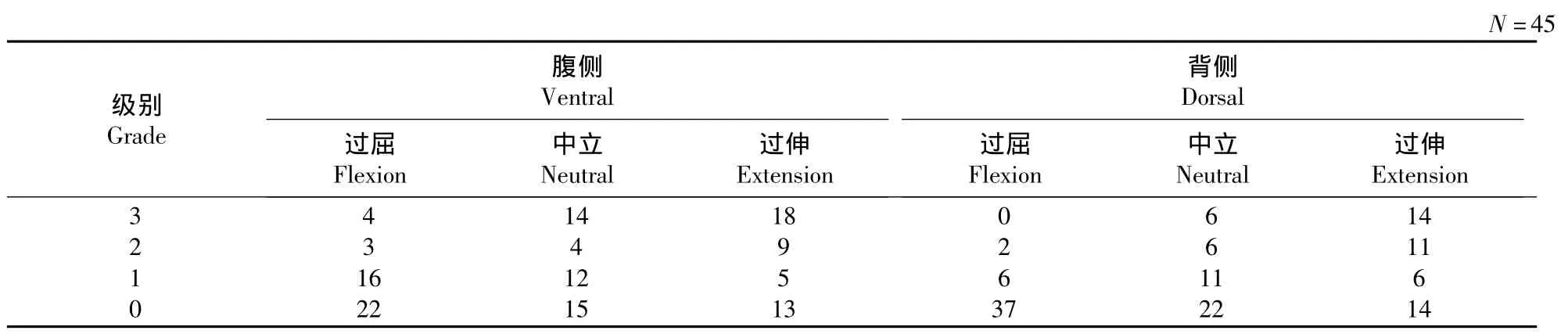
表1 CSM患者蛛下腔各级狭窄节段数量Tab.1 Segment number of different grade of stenosis at subarachnoid space in CSM patients

表2 CTCS患者蛛网膜下腔各级狭窄节段数量Tab.2 Segment number of different grade of stenosis at subarachnoid space in CTCS patients

表3 CSM患者蛛下腔狭窄程度在不同体位时的变化Tab.3 Changes of stenosis at subarachnoid space of CSM patients in different positions

表4 CTCS患者蛛下腔狭窄程度在不同体位时的变化Tab.4 Changes of stenosis at subarachnoid space of CTCS patients in different positions

表5 CSM患者不同体位间各指标的比较Tab.5 Comparison of various items of CSM patients in different positions
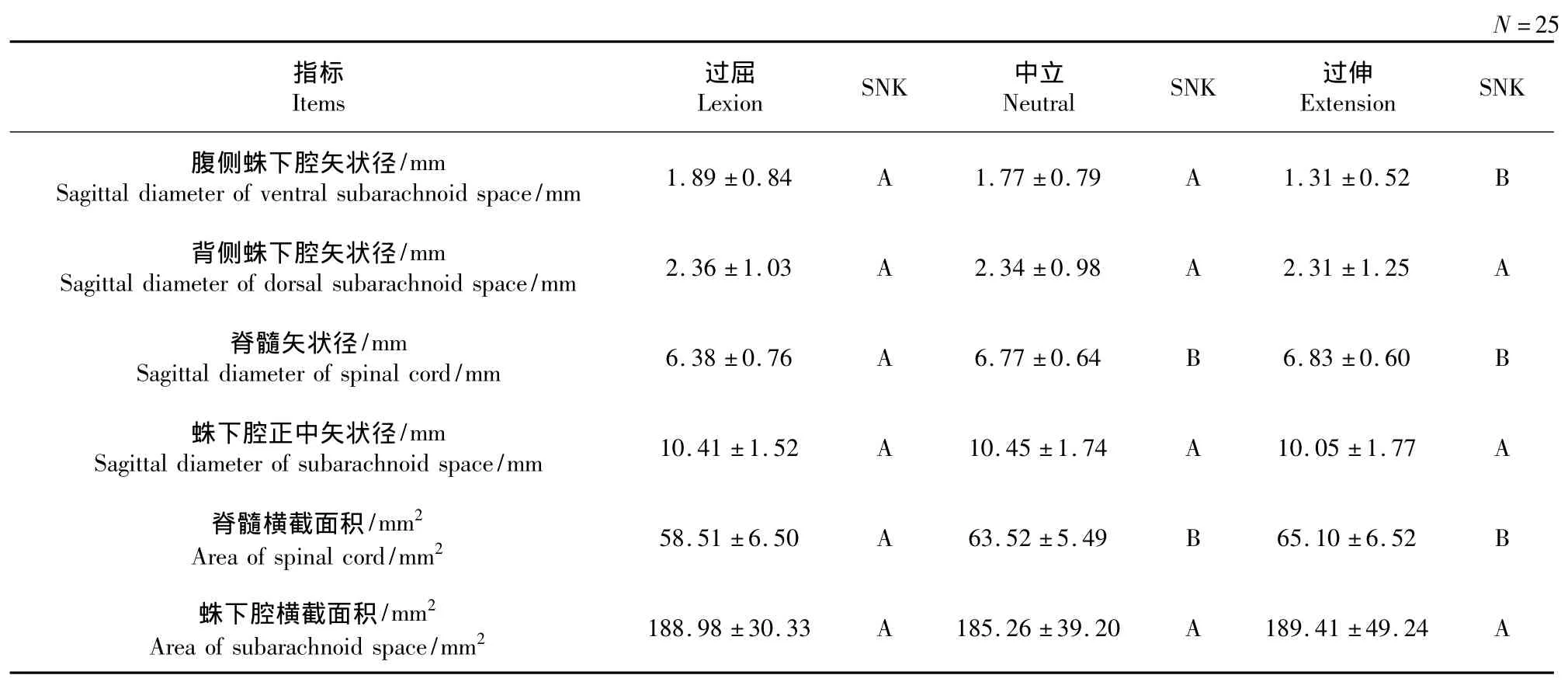
表6 CTCS患者不同体位间各指标的比较Tab.6 Comparison of various items of CTCS patients in different positions

表7 CSM患者各体位脊髓与蛛下腔的矢状径比及面积比Tab.7 Comparison of ratios of sagittal diameter and area of spinal cord and subarachnoid space of CSM patients in different positions
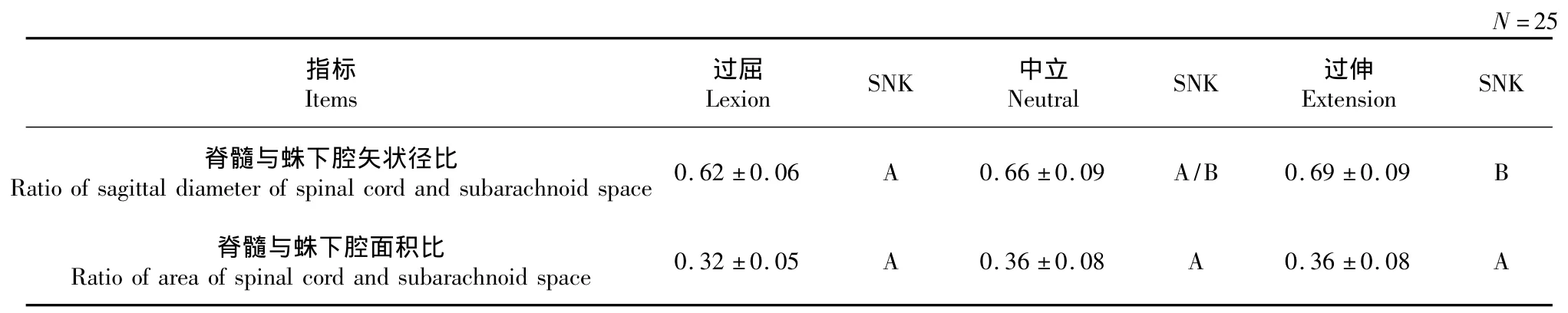
表8 CTCS患者各体位脊髓与蛛下腔的矢状径比及面积比Tab.8 Comparison of ratios of sagittal diameter and area of spinal cord and subarachnoid space of CTCS patients in different positions
2.4 手术情况
15例被检查者中有8例(男5例,女3例)共13个节段接受手术治疗,均为颈前路手术,椎体次全切相邻双节段减压固定融合术5例,单节段减压内固定融合术2例,颈椎椎间盘置换1例。
3 讨 论
颈椎是脊柱中活动度最大的节段[8],其各部分结构,如椎管、硬膜囊、脊髓等也随着运动发生着变化。骨性椎管的长度伸位时其长度缩短,屈曲位时变长[9],由此也带来了硬膜囊、脊髓等的变化。硬膜囊矢状径过屈位>中立位>过伸位[10-11],脊髓正中矢状径过屈位 < 中立位 < 过伸位[4,9,11]。椎间隙水平脊髓面积过屈位<中立位<过伸位,说明脊髓在过屈位时变细而在过伸位时变粗。硬膜囊面积在过屈位<中立位<过伸位[9]。

表9 14位患者JOA评分、最小Pavlov比值、最大矢状径比和最大面积比情况Tab.9 JOA score,minimal Pavlov ratio,maximal ratio of diameter and maximal ratio of area of 14 patients
在颈椎做屈伸运动及其他一些日常活动的时候,颈椎所承受的负荷增加[12],故颈椎病的发生包含着静力性因素和动力性因素。其中静力性因素包括颈椎椎管狭窄、椎间盘突出、黄韧带增厚、椎体后缘骨赘等;动力性因素主要是指由退变、炎症或创伤引起的韧带弹性丧矢、松弛、颈椎半脱位以及颈椎动态下加重脊髓“钳压”作用的因素。颈椎病的动力性因素往往与静力性因素交织在一起,椎间稳定性的下降使椎间活动度超常,进而使椎间连接结构承受更大的应力而加重相应结构组织的退变。这使脊髓的致压损害进一步加重。一般认为椎间水平的位移达到2.5 mm即可导致脊髓的致压改变[13]。
动力位MRI对于常规MRI提供了更多的信息,尤其是能体现出在运动状态、负荷状态下才出现的潜在病变状态,从而能够更早地发现问题所在。故动力位MRI不仅能同时反映静态及动态致病因素,而且能综合观察这些所有致病因素的作用,对颈椎病发病机理的研究提供了无创的研究方法,也从影像学角度证实了颈椎过伸位Hoffmann征的阳性有助于CSM的早期临床诊断这一观点[14]。
本研究及国内外其他一些研究都发现过屈位有相当一部分患者前后方的压迫得到缓解,而在过伸位前后方的压迫都能体现出来,多数患者在过伸位时椎管狭窄度加重[5、15-16],故认为过伸位 MRI对常规中立位颈椎MRI检查的补充价值更大。
Kadanka等[17]研究显示判断脊髓压迫引起临床症状在于最严重压迫处的脊髓面积,50~60 mm2是个关键水平,<50mm2多引起严重临床症状。但笔者认为单一的绝对数值容易受个体差异的影响,且还可受体位影响。现已经公认狭窄的骨纤维管道和CSM密切相关,其管道内的硬脊膜、脊髓和内容物收到不同程度的压迫,因而是反映一个管道和内容物相对关系的概念。本研究亦发现在过伸位脊髓横截面积基本总是最大,变狭窄的主要是蛛下腔。故有学者选取了脊髓与椎管矢状径比值作为研究对象[11],并认为该比值更能体现椎管与脊髓的关系,具有更高的临床意义。但笔者认为该相对比仍有其局限性,原因是其测量正中线上的矢状径是单一径线上的测量,而临床上存在部分患者其椎间盘突出等压迫最严重的地方并不一定在正中线上,可能偏向一侧,更或者有部分患者其压迫只存在于一侧,而正中线上并无明显压迫的情况,故单一径线上的测量并不一定能较真实地反应压迫情况。故在本研究中笔者选用了脊髓/蛛下腔面积的比值来反映这一相对关系。本研究中JOA评分和脊髓/蛛下腔面积比有相关性而与矢状径比无明显相关性,提示脊髓与蛛下腔面积比可能具有更高的临床诊断价值,这与国内部分学者的观点一致[18],尤其在过伸位时。并且面积比在CSM患者中,3种体位间具有显著的差异,能更敏感地反映出这一相对关系的变化。
在本研究中,动力位MRI帮助确定了手术指征及手术节段,虽然所有手术患者均行前路手术,并无手术入路的改变,但国外有学者报道根据患者的动力位MRI改变了手术的入路[5],由原本计划的前路改为后路,或者后路联合前路手术。原因主要为:①多节段的前后钳样压迫,由前路改为后路手术;②多节段前后均有钳样受压,伴有颈椎曲度不佳及椎体不稳,由前路改为后路椎板切除加前路融合。所以,颈椎动力位MRI对颈椎病诊断治疗均有一定的指导意义,但仍需进一步研究完善。
[1] Shellock FG,Mink JH,Fox JM.Patellofemoral joint:kinematic MR imaging to assess tracking abnormalities.Patellofemoral joint:kinematic MR imaging to assess tracking abnormalities[J].Radiology,1988,168(2):551-553.
[2] Shellock FG.Functional assessment of the joints using kinematic magnetic resonance imaging[J].Semin Musculoskelet Radiol,2003,7(4):249-276.
[3] Shimomura T,Sumi M,Nishida K,et al.Prognostic factors for deterioration of patients with cervical spondylotic myelopathy after nonsurgical treatment[J].Spine(Phila Pa 1976),2007,32(22):2474-2479.
[4] Muhle C,Wiskirchen J,Weinert D,et al.Biomechanical aspects of the subarachnoid space and cervical cord in healthy individuals examined with kinematic magnetic resonance imaging[J].Spine(Phila Pa 1976),1998,23(5):556-567.
[5] Muhle C,Metzner J,Weinert D,et al.Classification system based on kinematic MR imaging in cervical spondylitic myelopathy[J].AJNR Am J Neuroradiol,1998,19(9):1763-1771.
[6] Yonenobu K,Wada E,Tanaka T,et al.Japanese Orthopaedic Association Cervical Myelopathy Evaluation Questionnaire(JOACMEQ):Part 2.Endorsement of the alternative item[J].J Orthop Sci,2007,12(3):241-248.
[7] 康辉,贾连顺,顾晓民,等.颈椎后纵韧带骨化症伴发育性椎管狭窄的临床特点及治疗[J].中国矫形外科杂志,2007,15(23):1761-1764.
[8] 李振平,焦海霞,杨彩琴,等.颈椎过屈过伸X线检查在颈椎病诊断中的应用[J].医学影像学杂志,2006,16(9):957-959.
[9] Kuwazawa Y,Bashir W,Pope MH,et al.Biomechanical aspects of the cervical cord:effects of postural changes in healthy volunteers using positional magnetic resonance imaging[J].J Spinal Disord Tech,2006,19(5):348-352.
[10] 贾连顺,陈德玉,陈友兴,等.颈椎硬膜囊伸屈动态研究[J].中华骨科杂志,1990,10(1):37-40.
[11] 朱杏莉,周围,全显跃.正常人颈椎动态变化的MRI测量[J].中国医学影像学杂志,2009,17(2):97-99.
[12] Morishita Y,Hida S,Miyazaki M,et al.The effects of the degenerative changes in the functional spinal unit on the kinematics of the cervical spine[J].Spine(Phila Pa 1976),2008,33(6):E178-182.
[13] Ebara S,Harada T,Yamazaki Y,et al.Unstable cervical spine in athetoid cerebral palsy[J].Spine(Phila Pa 1976),1989,14(11):1154-1159.
[14] Denno JJ,Meadows GR.Early diagnosis of cervical spondylotic myelopathy.A useful clinical sign[J].Spine(Phila Pa 1976),1991,16(12):1353-1355.
[15] Muhle C,Weinert D,Falliner A,et al.Dynamic changes of the spinal canal in patients with cervical spondylosis at flexion and extension using magnetic resonance imaging[J].Invest Radiol,1998,33(8):444-449.
[16] 朱杏莉,全显跃,黄凡衡,等.颈椎病屈伸位动态MRI检查评价椎管的变化[J].广东医学,2006,27(3):368-369.
[17] Kadanka Z,Kerkovsky M,Bednarik J,et al.Cross-sectional transverse area and hyperintensities on magnetic resonance imaging in relation to the clinical picture in cervical spondylotic myelopathy[J].Spine(Phila Pa 1976),2007,32(23):2573-2577.
[18] 祝建光,汪波,常时新,等.颈椎脊髓脑脊液柱椎管面积的MRI测量及其意义[J].脊柱外科杂志,2006,4(2):87-90.

