92例脓毒症患者血小板计数动态变化的临床分析
冷承慧
脓毒症是感染引起的全身炎症反应,是诱发多器官功能障碍综合征(MODS)的最常见病因,并可进一步引起多器官衰竭(MOF)。在病程发展过程中,机体释放大量炎性因子,激活凝血系统,造成微血管内血栓形成。血小板(PLT)计数是反映凝血功能改变的重要指标,监测简便。本文回顾性分析了脓毒症患者血小板计数的动态变化,及其与病情严重程度及预后的关系。
1 临床资料
1.1一般资料分析自2010年4月~2011年10月入住本院的脓毒症患者92例,既往无凝血障碍病史,符合2001年12月国际脓毒症会议推荐的诊断标准[1],其中男55例,女37例。根据预后结果,将病例分为两组,即死亡组和存活组。两组病例年龄、性别、入院时的APACHEⅡ评分差异无显著的统计学意义(见表1)。
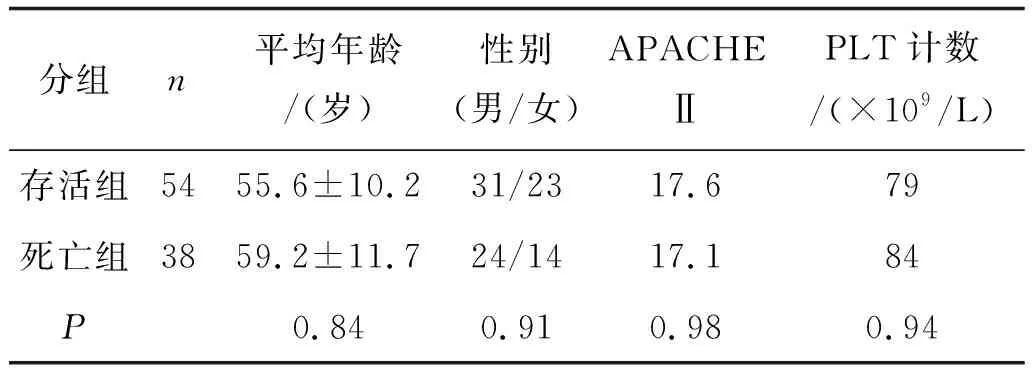
表1 存活组、死亡组APACHEⅡ评分比较
1.2检测方法患者入SICU后立即抽静脉血检测血常规,之后每日测定1次,观察血小板计数变化,同时根据患者当天的各种生命体征计算急性生理和慢性健康状况评分(APACHEⅡ)。
1.3统计学处理采用SPSS 18.0统计软件包进行统计学分析。计量资料采用t检验,分类计数资料采用χ2检验,P<0.05为有统计学意义。
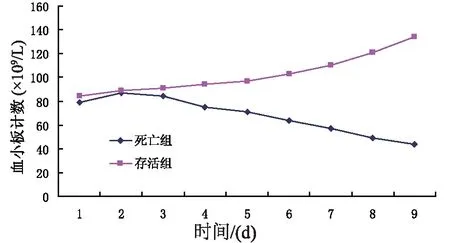
图1 脓毒症患者血小板计数走势图
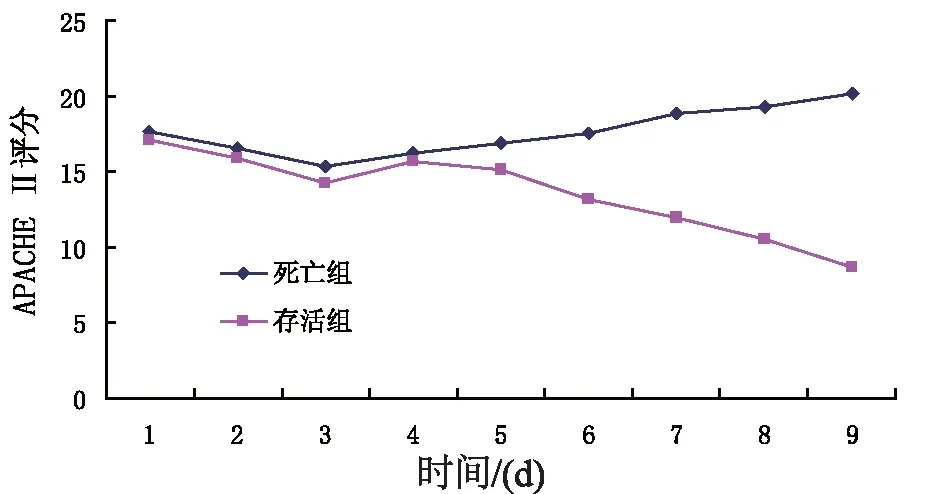
图2 脓毒症患者APACHE Ⅱ评分走势图
2 结果
存活组与死亡组入院时APACHEⅡ评分比较见表1,评分均显著升高,但两者差异无统计学意义(P>0.05),入院第1天血小板计数均降低,两者差异无统计学意义(P>0.05) 血小板计数动态变化见图1,存活组与死亡组第1天均明显减低,但两组无显著统计学差异,存活组第3~5天有所回升,等6天后渐恢复至接近正常水平。死亡组第2天曾有轻度回升,第3天后开始呈进行性下降趋势,整个病程均显著低于存活组。如图2所示,治疗2 d后,存活组与死亡组评分均下降,但存活组下降更为显著,第4~7天,死亡组APACHEⅡ评分渐上升,存活组仍呈下降趋势,第7天后,存活组APACHEⅡ评分下降至12分以内,而死亡组评分上升至18分以上。
3 讨论
脓毒症是因感染引起的严重的全身炎症反应综合征。在全身炎症反应中所释放的TNFα、IL-1、IL-6等促炎因子可诱导内皮细胞和单核细胞增强TF的表达和释放而激活凝血系统,同时还可损害内皮细胞的抗凝功能,使血液处于高凝状态,持续的高凝造成凝血物质耗竭,导致血小板计数降低,血液处于低凝状态,引发出血倾向,此种病理过程称为“消耗性凝血病”,即过去所称的弥漫性血管内凝血(DIC)。国外研究资料发现[2],脓毒血症患者的DIC发生率高达50%~70%,其危害不仅在于引发出血倾向,还由于血小板和内皮细胞大量释放PAI-1而造成纤溶抑制,使高凝产生的纤维蛋白无法有效清除而被沉积在微血管床中,造成微循环损害并最终导致MODS甚至MOF[3]。
有研究[4]显示,与DIC相关性最大的指标依次是PLT、CT、凝血酶原时间、部分凝血活酶时间、纤维蛋白原,而早期仅表现为PLT下降,很多危重症患者尚未出现出血倾向或其他指标明显异常就已出现MOF而死亡。
本研究对存活组与死亡组患者入院时的血小板计数与APACHEⅡ评分进行了对比分析,结果显示,两组患者血小板计数均明显降低,APACHEⅡ评分显著升高,但两者均无统计学意义。动态监测两组患者的血小板计数显示,存活组的血小板计数呈进行性上升趋势,而死亡组血小板计数虽有轻微回升,但总趋势仍为持续性下降。同时,存活组的APACHEⅡ评分与死亡组相比,前者动态下降,后者则进行性上升,虽然两者与病情变化一致,但其走势与血小板计数的走势截然相反,表明脓毒症患者血小板持续下降往往提示病情较为危重,且预后较差。血小板计数作为临床常用的实验室检查之一,采样方便,监测方法经济简便,且对病情的严重程度与预后有一定的指导意义,因而在脓毒症的治疗中应受到重视。必须注意的是,血小板的一次检查结果并不能预测预后,临床工作中需对血小板计数进行动态监测[5]。
参考文献:
[1] Levy MM,Fink MP,Marshall JC,et al.2001 SCCM/ESICM/AC-CP/ATS/SIS international sepsis definition conference[J].Intensive Care Med,2003;29(4):530.
[2] Gando S,Nazaki S,Kemmotsu O.Disseminated intravascular coagulation and sustained systemic inflation response syndrome predictorgan dysfunctions after trauma[J].Ann Surg,1999,229(1):121.
[3] Taylor FB.Response of anticoagulant pathways in disseminated intravascular coagulation[J]. Semin Thromb Hemost,2001,27:619.
[4] 钱逊怀.重症感染并发DIC的临床特点与早期诊断探讨[J].中国危重病急救医学,1993,5:218-220.
[5] 徐丽华,卢中秋,王明山,等.脓毒症休克患者凝血功能紊乱与病情严重度及预后的关系[J].中国急救医学,2008,5:403-405.

