糖尿病性黄斑水肿经玻璃体切割手术后黄斑厚度的变化
李 苑
(同济大学附属同济医院眼科,上海 200065)
糖尿病视网膜病变(diabetic retinopathy,DR)引起的糖尿病性黄斑水肿(diabetic macular edema,DME)是导致DR患者视力丧失的最主要原因之一[1]。目前国内外采用玻璃体切割手术治疗弥漫性难治性糖尿病黄斑水肿取得一定效果[2]。为了解其预后,本研究定量分析了DME经玻璃体切割术后黄斑厚度和视力变化趋势。
1 资料与方法
1.1 一般资料
同济大学附属同济医院诊断为2型糖尿病(病程5~20年)、弥漫性DME患者20例(20眼),其中男12例(12眼),女8例(8眼),年龄40~65岁,平均(53.9±4.5)岁。均为单眼,最佳矫正视力0.02~0.3,均未行眼科治疗。纳入标准:2型糖尿病且视网膜增厚的范围≥2个视盘直径(papillary diameter,PD),并累及黄斑中心无血管区[3]。排除标准:有黄斑前膜;存在玻璃体出血或严重增生性DR;黄斑缺血;合并牵拉或孔源性视网膜脱离;术前6个月内行黄斑格栅样光凝或全视网膜光凝;明显的晶状体混浊或术中联合白内障手术患者。
1.2 方法
所有患者严格控制血糖,行详细的眼部检查,包括视力、双眼非接触眼压、裂隙灯显微镜、光学相干断层扫描(optical coherence tomography,OCT)。检查均由经过培训的医生完成。应用Zeiss第四代Cirrus HD-OCT检查仪,充分散瞳后以黄斑中心凹为中心做线形扫描。扫描长度6 mm,通过中心凹0度、45度、90度、135度4个方向,每条径线扫描3次,储存最清晰图像并用成比例分析程序定性分析。黄斑厚度地形图扫描:每眼扫描3次,储存最清晰图像并用厚度分析程序。分别记录术前、术后1、3、6个月的视力及黄斑厚度,进行对比。所有患者均行微创23G的三切口玻璃体切割手术,术中切除核心部玻璃体,以玻璃体切割头或带硅胶头的笛针形成玻璃体后脱离并去除玻璃体后皮质,手术结束前检查周边部视网膜,除外医源性视网膜裂孔。
1.3 统计学方法
2 结 果
2.1 不同时期黄斑厚度与视力变化
玻璃体切割术后1、3、6个月,黄斑厚度逐渐下降,术后1个月是(303.10±77.93)μm,到术后 6个月降为(234.20±75.8)μm,术后 1个月视力为0.131±0.12,3 个月上升到 0.172±0.12,6 个月是 0.199±0.11。术后 1、3、6 个月,视力有不同程度提高,每两个时间段之间的差异有统计学意义(P<0.05)。
2.2 玻璃体切割术后黄斑厚度和视力相关性
玻璃体切割术后黄斑厚度和视力呈负相关(P<0.05),相关系数为 -0.748。
2.3 玻璃体切割术后黄斑厚度与视力的变化趋势
黄斑厚度的变化速率比视力提高的速率大。本研究表明:黄斑水肿减退速率为62.6,视力恢复速率为0.061,相比而言视功能的恢复比黄斑水肿的消退要慢(图1)。
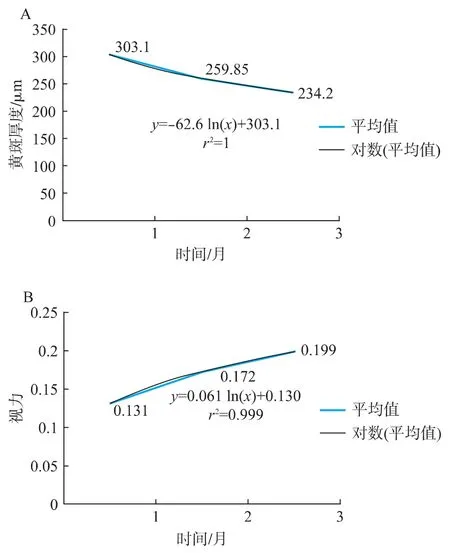
图1 黄斑厚度和视力的变化趋势Fig.1 The trend of change in macular thickness and visual acuity
3 讨 论
DME是指糖尿病性视网膜增厚累及黄斑中心1 PD范围。临床显著性黄斑水肿是指具备以下情况一项或一项以上:黄斑中心500 μm范围内有视网膜增厚;黄斑中心500 μm范围内有硬性渗出伴有邻近视网膜增厚;至少1 PD范围的视网膜增厚,部分位于黄斑中心1 PD范围内。弥漫性DME是指≥2 PD范围的视网膜增厚,并累及黄斑中心无血管区。DME是多种因素引起的复杂的病理过程,其确切的发病机制尚不完全清楚,目前多认为DME主要与血视网膜屏障破坏、血流动力学改变、视网膜灌注不足及细胞渗漏因子的表达有关。
目前已知难治性糖尿病性视网膜病变的黄斑水肿可以经过玻璃体切割手术得以缓解。原因可能在于:玻璃体切割后,视网膜通过玻璃体腔从灌注良好区向缺血区转运氧的能力增强,也可从玻璃体腔吸收氧,还可以使视网膜侧的液体流向玻璃体。但未见关于其预后的客观评价。OCT作为一种非侵入、安全、可重复的检查方法,能够精确检查黄斑区视网膜厚度及形态改变。因此,本研究采用OCT分析DME的临床特征,并分析玻璃体切割手术后黄斑厚度的变化趋势。
玻璃体切割术后OCT检查证实黄斑厚度明显降低[4]。Yamamoto等[5]对63 例(65 眼)DME 患者行玻璃体切割术后发现黄斑水肿减轻、视力提高,术后7 d视网膜厚度减少最快,之后约有1个月的时间变化甚微,而后缓慢下降,4个月时黄斑厚度降至最低。玻璃体切割术后早期黄斑厚度快速下降的原因可能是来自睫状体的高浓度氧使视网膜血管收缩。
本研究探讨了其变化趋势:玻璃体切割手术后1、3、6个月黄斑厚度逐渐下降,术后6个月视力提高明显。Kadonosono等[6]对弥漫性 DME 13眼行玻璃体切割术,术后2周均出现一过性黄斑水肿加重,3个月后水肿减轻,11眼视力提高,黄斑旁毛细血管的血流量明显增加,认为毛细血管血供增加和血流状态改善是视力提高的主要原因。原因在于,黄斑解剖结构的恢复对视功能的恢复至关重要,玻璃体切割术解除了玻璃体对黄斑区视网膜牵拉,从而恢复了黄斑解剖结构并改善视功能。
虽然黄斑水肿减退快,但是视力恢复较慢。视力的显著改善至少需要12个月[7]。本研究发现:患者视功能改变在术后1、3个月并不明显,但从6个月开始患者视力开始提高,提示患者视功能的改变较黄斑解剖恢复要慢。推测可能与患者的病程、血糖控制、术前的激光治疗等一系列复杂的因素有关。黄斑水肿造成黄斑部结构和功能的损害,一部分较严重损伤为不可逆性,一部分较轻微属可逆性。治疗后,黄斑视网膜厚度显著下降,结构得到部分恢复,可逆性损伤也随之部分恢复,但不可逆性损伤则难以好转[8]。此外,本研究还得出术后黄斑厚度变化与视功能变化公式,可考虑根据其变化率推测术后患者黄斑厚度情况和视力恢复情况,为判断预后提供依据。玻璃体切割术后,DME和视功能得到改善,二者呈负相关;二者的恢复不同步;其康复速率可定量分析。OCT对诊断DME及观察玻璃体切割手术疗效及预后是一种较好的方法。
[1] Ciulla TA,Amador AG,Zinman B.Diabetic retinopathy and diabetic macular edema:Pathophysiology,screening,and novel therapies[J].Diabetes Care,2003,26(9):2653-2664.
[2] Kralinger MT,Pedri M,Kralinger F.Long-term outcome after vitrectomy for diabetic macular edema[J].Ophthalomologica,2006,220(3):147-152.
[3] 郭凯,韩萍.糖尿病性黄斑水肿的研究进展[J].国际眼科杂志,2007,7(2):478-480.
[4] Otani T,Kishi S.A controlled study of vitrectomy for diabetic macular edema[J].Am Ophthalmol,2002,134(2):214-219.
[5] Yamamoto T,Hitani K,Tsukahara I,et al.Early postoperative retinal thickness changes after vitrectomy for diabetic macular edema[J].Am Ophthalmol,2003,135(1):14-19.
[6] Kadonosono K,Itoh N,Ohno S.Perifovealmicrocirculation before and after vitrectomy for diabetic cystoid macular edema[J].Am Ophthalmol,2000,130:740.
[7] 吴航,刘大川,郭丽,等.玻璃体切割治疗弥漫性糖尿病黄斑水肿疗效观察[J].国际眼科杂志,2009,9(5):889-891.
[8] 袁援生,胡敏,程玉霞.弥漫性糖尿病黄斑水肿光凝后黄斑区视野和视网膜厚度变化[J].中国实用眼科杂志,2004,22(10):797-800.

