高度近视眼黄斑劈裂光学相干断层扫描临床观察
郭 青,张 岩
解放军总医院第一附属医院 眼科,北京 100048
高度近视眼黄斑劈裂常规检查难于察觉,易误诊为黄斑水肿和视网膜扁平脱离[1]。近年来,随着光学相干断层扫描(optical coherence tomography,OCT)技术的应用和提高,高度近视眼黄斑劈裂逐渐被人们认识。我们对2009年8月-2011年6月在我院就诊的42例78眼高度近视患者行完整的眼科检查和OCT扫描,并对其中发现的17例25眼黄斑劈裂患者进行追踪复查,报告如下。
对象和方法
1 对象 我院门诊就诊的从未接受过眼科手术的高度近视患者42例78眼,双眼36例,单眼6例;男14例,女28例;年龄26~61岁,平均50.6岁。屈光度-6.00~-19.00D,最佳矫正视力0.02~0.6。其中有视物变形、暗影、视力下降等症状26例51眼,无症状16例27眼。A超测量眼轴长 26.6~31.9 mm(平均 29.8 mm)。
2 眼底检查 视网膜脉络膜变化程度根据Avila依据眼底变化的进展从M0到M5分成6级[2]。M0级,眼底后极部正常;M1级,眼底呈苍白色和豹纹状;M2级,眼底呈苍白色和豹纹状,伴有后巩膜葡萄肿;M3级,眼底呈苍白色和豹纹状,伴有后巩膜葡萄肿和漆裂纹;M4级,眼底呈苍白色和豹纹状,伴有后巩膜葡萄肿、漆裂纹和深的脉络膜萎缩;M5级,后级部呈地图状脉络膜萎缩。78眼高度近视中M1级5眼,M2级29眼,M3级18眼,M4级17眼,M5级9眼。
3 OCT扫描检查 使用科林公司RTVue OCT仪器应用MM6扫描模式进行黄斑扫描,典型图象存储于计算机进行分析。根据OCT图像中与色素上皮层分离的视网膜神经上皮外界面是否粗糙,色素上皮层表面是否有组织的残留鉴别视网膜劈裂和脱离。根据黄斑劈裂在神经上皮层的位置分为内层、中层和外层劈裂。
4 分组标准 利用OCT测量黄斑劈裂最显著处神经上皮层厚度,计算所有黄斑劈裂患者劈裂最显著处神经上皮层厚度的平均值。将黄斑劈裂神经上皮层厚度分为≥平均值和<平均值两组。参照周华等[3]法将本组患者屈光度(-6.00~-19.00D)分为三组:屈光度<-8.00D组,-8.00~-10.00D组和>-10.00D组。
5 随访 诊断为黄斑劈裂的患者每隔2~3个月复查视力、裂隙灯、眼底、B超及OCT检查,追踪观察12~20个月(平均17.7个月)。所有病人观察期间未实施手术等任何干预措施。
6 统计学方法 采用CHISS统计分析软件,计量资料用-x±s表示。组间比较采用t检验分析,不同屈光度黄斑劈裂发生率比较采用χ2检验。以P<0.05为差异有统计学意义。
结 果
1 黄斑劈裂发生情况 高度近视78眼常规检查未发现黄斑劈裂,OCT扫描发现黄斑劈裂17例25眼(32.1%)。其中黄斑劈裂合并黄斑前膜2眼,合并玻璃体牵拉2眼。有视物变形、暗影、视力下降等症状26例51眼发现黄斑劈裂14例22眼,无症状16例27眼发现黄斑劈裂3例3眼。25眼黄斑劈裂中视网膜脉络膜表现M35眼,M412眼,M58眼,M4+M5占80.0%。双眼发生黄斑劈裂8例,占47.1%(8/17)。屈光度-8.00~-10.00D组发生黄斑劈裂的眼数多于其他两组,但均无统计学意义。黄斑劈裂与年龄、视力、眼轴长度、屈光度的关系见表1、表2。
表1 25眼黄斑劈裂与年龄、视力、眼轴的关系Tab.1 Relation of macular retinoschisis with age, VA and axial length in 25 eyes
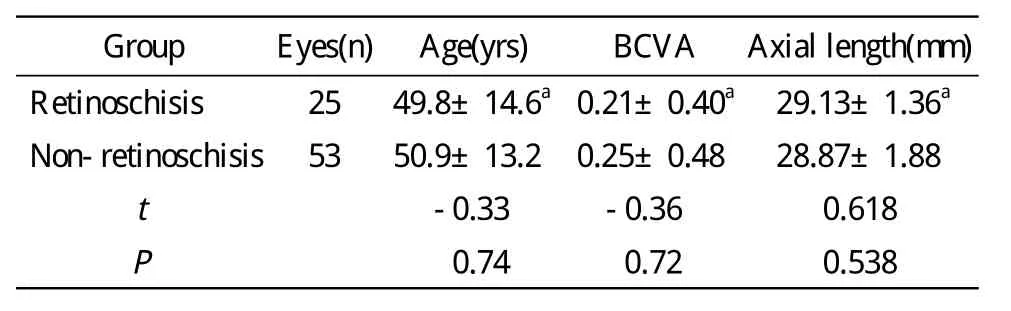
表1 25眼黄斑劈裂与年龄、视力、眼轴的关系Tab.1 Relation of macular retinoschisis with age, VA and axial length in 25 eyes
aP>0.05, vs non-retinoschisis group
?

表2 25眼黄斑劈裂与屈光度的关系Tab.2 Relation between macular retinoschisis and diopter in 25 eyes
2 黄斑劈裂类型 25眼黄斑劈裂多发生在黄斑中心凹,以外层劈裂多见,均累及2~4个象限不等。黄斑劈裂形态多样,15眼为外层劈裂(图1A),神经上皮层被一个低反射腔分为内厚外薄的两层,劈裂可累及整个黄斑区域,中心凹处劈裂内外层视网膜之间有组织柱连接;10眼为混合性劈裂(图1B,C),中、外层劈裂或内、中、外层劈裂共存于同一患眼。内层劈裂是视网膜神经上皮层层间分离,被分为内薄外厚的两层,反射腔内未见桥状组织连接;中层劈裂是位于外层和内层劈裂之间的劈裂。中层联合外层劈裂4眼,内、中、联合外层劈裂6眼,外层劈裂多累及中心凹,中层及内层劈裂位置相对在视网膜周边。8眼黄斑劈裂(32.0%)表现为黄斑中心凹处局限性视网膜脱离,并由两边呈倒的“V”字形,视网膜内层标明中心凹的边界(图1B,C)。黄斑劈裂最显著处神经上皮层厚度为272~1 010 μm,平均为(502.5±145.7) μm,两组黄斑劈裂神经上皮层厚度的屈光度比较无统计学意义(表3)。
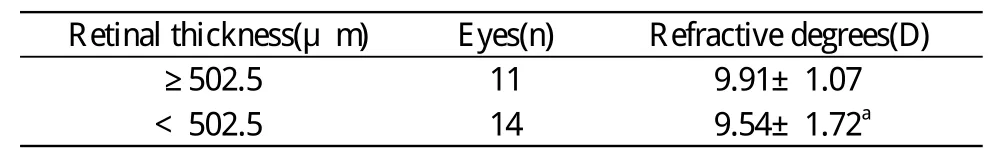
表3 25眼黄斑劈裂视网膜厚度与屈光度的关系Tab.3 Refractive degrees and retinal thickness of 25 eyes with macular retinoschisis(-x±s)
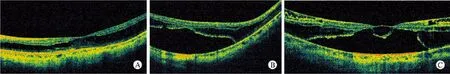
图1 黄斑劈裂OCT图像 A外层; B中、外层; C内、中、外层Fig.1 OCT showing macular retinoschisis A: outer; B: middle and outer; C: inner, middle and outer
3 随访情况 25眼黄斑劈裂随访12~20个月,眼底常规检查未发现明显病情变化,OCT扫描发现黄斑前膜2例2眼,2眼有玻璃体牵拉的黄斑劈裂视力下降2行以上,发生部分视网膜脱离1眼,黄斑小裂孔1眼。其余患者未出现明显视力下降、新视网膜裂孔或视网膜脱离。
讨 论
高度近视的并发症如视网膜脉络膜萎缩、后巩膜葡萄肿、Fuchs斑、视网膜下新生血管、黄斑裂孔等通过常规检查容易确诊,但黄斑劈裂常规检查不易被发现,诊断依赖于OCT这一新的影像技术以准确观察黄斑部视网膜的结构改变。黄斑部劈裂是指黄斑部视网膜神经上皮发生层间分离,多发生于神经纤维层或外丛状层,在OCT图像上的典型特征为:后极部视网膜神经上皮层增厚,在视网膜神经上皮层间有裂隙样的光学空间,其间有斜行或垂直的桥状或柱状光带相连。
本观察组78眼高度近视患者应用OCT检查发现黄斑劈裂25眼(32.1%),与Takano, Kishi[4]报道的34%相近。发生双眼黄斑劈裂的占47.1%,黄斑劈裂的发生无双眼一致性。黄斑劈裂的发生与年龄和视力无显著相关。我们注意到无症状的高度近视患者也有黄斑劈裂发生,因此对高度近视患者不管有无症状定期检查都非常重要。已有文献报道黄斑区视网膜劈裂发生的病理机制主要与玻璃体牵拉、后巩膜葡萄肿、视网膜动脉牵拉以及玻璃体液化及水化作用等有关[5-7]。李世玮等[8]认为超长眼轴(≥29 mm)是视网膜劈裂发生的危险因素,屈光度并不是其发生的危险因素。本观察组发现黄斑劈裂眼平均眼轴长>29 mm,但黄斑劈裂组和非黄斑劈裂组患者与眼轴长度关系的统计学分析差异无统计学意义(P>0.05),与姜春晖等[9]的报道相符。我们发现屈光度越高,视网膜脉络膜变性和后巩膜葡萄肿越明显。但-8.00~-10.00D屈光度组发生黄斑劈裂的例数与>-10.00D屈光度组比较,差异无统计学意义,与周华等[3]的发现相似,说明视网膜劈裂的发生不单是与屈光度和后巩膜葡萄肿有关,而是后巩膜葡萄肿、玻璃体牵拉、视网膜动脉牵拉等多因素作用的结果。黄斑劈裂眼视网膜脉络膜变性程度较重(M4+M5占80.0%),萎缩变性的视网膜、脉络膜会导致视网膜各层之间的联系减弱,我们分析这可能也是引起黄斑劈裂的原因之一。
本观察组OCT图像分析,黄斑劈裂发生的形态多样,外层劈裂占大多数,主要发生在外丛状层,内层劈裂发生在神经纤维层。黄斑劈裂视网膜厚度的变化范围较大,与近视屈光度的大小无显著相关,还需积累样本进一步观察。
Gaucher等[10]报道对29眼高度近视黄斑劈裂患者进行31个月的观察,结果34.5%出现黄斑部视网膜脱离,27.6%出现视网膜前膜。在我们的随访中,高度近视黄斑劈裂患者大多数视力和视网膜劈裂情况稳定,仅2眼出现黄斑前膜,2眼有玻璃体牵拉的黄斑劈裂出现视力下降,发生视网膜脱离和黄斑裂孔,可能与我们观察例数不够多和时间短有关。目前临床上对于无临床症状、非进展的早期高度近视黄斑劈裂,仍以定期随访为主要措施,对这些病例采取预防性手术比随访观察的风险高得多。应用OCT检查和追踪观察可以及早发现黄斑劈裂的发展变化,为下一步治疗提供依据。我们发现当黄斑劈裂合并玻璃体牵拉时要特别警惕病情的变化。
1 闵祥荣,赵秉水,韩泉洪.高度近视黄斑劈裂研究进展[J].临床眼科杂志,2007,15(3):276-279.
2 高付林,张卯年,王炜,等.高度近视后巩膜葡萄肿黄斑劈裂光学相干扫描图像特征[J].中国实用眼科杂志,2005,23(5):547-550.
3 周华,袁援生,蔡斌,等.高度近视眼OCT检查评估和预后预测[J].中国斜视与小儿眼科杂志,2007,15(1):9-12.
4 Takano M, Kishi S. Foveal retinoschisis and retinal detachment in severely myopic eyes with posterior staphyloma[J]. Am J Ophthalmol, 1999, 128(4): 472-476.
5 Benhamou N, Massin P, Haouchine B, et al. Macular retinoschisis in highly myopic eyes[J]. Am J Ophthalmol, 2002, 133(6): 794-800.
6 Ikuno Y, Gomi F, Tano Y. Potent retinal arteriolar traction as a possible cause of myopic foveoschisis[J]. Am J Ophthalmol, 2005,139(3): 462-467.
7 Tornambe PE. Macular hole Genesis: the hydration theory[J].Retina, 2003, 23(3): 421-424.
8 李世玮,吴强,陈颖,等.高度近视眼黄斑劈裂的OCT影像特征[J].中国实用眼科杂志,2011,29(5):449-453.
9 姜春晖,王文吉,徐格致,等.高度近视眼黄斑视网膜劈裂光相干断层扫描观察[J].中华眼底病杂志,2009,25(5):356-359.
10 Gaucher D, Haouchine B, Tadayoni R, et al. Long-term follow-up of high myopic foveoschisis: natural course and surgical outcome[J].Am J Ophthalmol, 2007, 143(3): 455-462.

