腹膜转移癌误诊为结核性腹膜炎1例
腹膜转移癌误诊为结核性腹膜炎1例
杨永林1郑晓凤1毛军锋2马强1*
兰州军区兰州总医院消化内科1(730050)核医学科2

病例:患者女性,49岁,因“间断性腹胀4月余”于2014-03-06入院。患者入院前4个月无明显诱因出现全腹胀满不适,伴有食欲减退、全身乏力、盗汗,无发热,无恶心、呕吐,无呕血、黑便。2013-12-10于外院就诊,查红细胞沉降率52 mm/h,结核分支杆菌抗体IgG阴性,结核菌素试验(PPD) 1∶10 000 浓度(++),结核菌细胞免疫检测(通过体外定量检测全血细胞被结核分支杆菌特异性抗原刺激后释放的γ-干扰素,判断是否具有针对结核分支杆菌的特异性细胞免疫反应,可用于结核病的辅助诊断,一般特异性和敏感性均在80%左右)阳性,血清CA-125 398.0 U/mL,腹水检查:腺苷脱氨酶36.5 U/L,总蛋白42.9 g/L,乳酸脱氢酶867 U/L,白细胞计数610×106/L,中性粒细胞比0.63,CA-125 963.0 U/mL。2013-12-16腹部、子宫、双侧附件彩超示:左侧卵巢囊肿,大量腹水。2013-12-20 CT检查示:腹膜炎性改变,多考虑为结核性腹膜炎;腹盆腔积液。2013-12-27全腹MRI示:中下腹网膜增厚并信号异常,腹盆腔积液,考虑结核性腹膜炎可能性大。胃镜检查示:胃息肉。结肠镜检查示:结肠息肉,病理提示均为增生性息肉。全消化道钡餐检查未见异常。先后3次在不同医院送检腹水细胞学检查均未见肿瘤细胞,腹水涂片抗酸染色(-)。外院诊断:结核性腹膜炎可能。予HRZE方案(异烟肼+利福平+吡嗪酰胺+乙胺丁醇)诊断性抗结核治疗,同时给予激素(泼尼松)、腹腔穿刺置管引流腹水、利尿、支持等治疗,腹胀症状好转后出院。出院后继续予HRZE方案治疗并门诊随访。2014-02-24起腹水再次逐渐增多。患者发病以来精神、食欲差,体质量减轻约15 kg。既往体健,家族中无类似患者,孕1产1,曾行“剖宫产术”,入院时已停经。
入院查体:腹膨隆,腹部触诊有柔韧感,上腹部压痛,移动性浊音阳性。入院后继续按原方案抗结核治疗。入院检查:自身抗体基本组合阴性。先后两次腹水细胞学检查均未见肿瘤细胞。全腹MRI示:腹膜、网膜弥漫性增厚,腹盆腔积液(图1),结合病史,仍考虑为结核性腹膜炎。超声引导下腹膜穿刺活检病理检查提示:纤维组织中见成团小块、不明显小腺管样排列的癌组织浸润生长,细胞异型;免疫组化:calretinin (-),MC(-),CKp(+++),vimentin(-),villin(++),Ki-67>80%(图2)。病理诊断:(腹膜)癌,结合免疫组化,考虑转移性低分化腺癌。正电子发射计算机断层扫描(PET-CT)示:右侧附件区结节状放射性摄取异常增高,SUV最大值6.26;右侧盆壁淋巴结转移,SUV最大值3.94(图3A)。右侧附件区结节,大小2.8 cm×3.0 cm×3.1 cm,CT值42 Hu,病灶与周围组织(子宫和乙状结肠)界限不清,腹盆腔以及道格拉斯窝内积液;右侧盆壁淋巴结转移,直径1.5 cm(图3B)。右侧附件区软组织块2-18F-2-脱氧-D-葡萄糖(18F-FDG)代谢增高,部分包绕子宫和乙状结肠(图3C)。子宫体积稍增大,子宫腔内结节状18F-FDG代谢异常增高,SUV最大值6.24(图3D)。提示子宫内膜、双侧附件区占位,腹盆腔多发病变,全身多发淋巴结18F-FDG代谢异常增高,考虑:①卵巢癌并腹盆腔、全身淋巴结广泛转移,继发盆腔大量积液;②子宫内膜癌并全身广泛转移待排。最后诊断:卵巢癌或子宫内膜癌并腹膜、全身淋巴结广泛转移。转肿瘤科行腹腔热灌注化疗,3个月后患者病故。

图1 本次入院全腹MRI所示
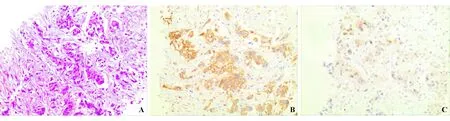
A:HE染色;B:免疫组化CKp染色(+++);C: 免疫组化villin染色(++)

图3 PET-CT所示
讨论:腹水病因的鉴别诊断一直是临床难点,目前尚无理想的检测手段[1]。即使根据临床表现、腹水常规生化、血清和腹水肿瘤标记物、腹水细胞学检查以及超声、CT、MRI等影像学检查和消化内镜等检查,部分患者仍不能明确诊断。腹膜转移癌常以腹水为首发症状,且部分患者在原发灶很小时已出现腹膜转移,腹水脱落细胞学检查为目前诊断腹膜转移癌的重要手段。有研究[2]表明,卵巢癌患者腹腔积液达500 mL以上时,细胞学阳性率为48.48%,而积液在500 mL 以下者阳性率仅为18.52%。由于腹水脱落细胞学检查阳性率不高,且结核性腹膜炎无特异的临床、影像学和实验室检查指标,与腹膜来源的肿瘤相鉴别相当困难[3]。腹腔镜可在直视下观察腹膜病变情况并取活检,对不明原因的腹水有较高鉴别诊断价值,但其禁忌证较多、创伤较大、费用较高,临床广泛应用受到限制。研究[4]显示,多功能腹膜检查针对不明原因腹水的鉴别诊断和原发性腹膜炎的诊断均有较高价值。
本例患者以腹水为首发症状,临床表现、实验室和影像学征象与结核性腹膜炎非常相似,消化内镜检查和全消化道钡餐检查排除了胃肠道肿瘤,多次腹水细胞学检查均未检出癌细胞。起初因抗结核治疗的同时行利尿、腹腔穿刺置管引流腹水等治疗,患者腹胀好转,治疗似乎有效,因而被误诊为结核性腹膜炎并予抗结核治疗2月余。入住兰州军区兰州总医院后MRI检查仍高度怀疑结核性腹膜炎,因抗结核治疗无效,进一步行腹膜穿刺活检才得以确诊。PET-CT检查提示,原发灶疑为卵巢或子宫内膜。对此例患者的诊治体会为:①诊断性抗结核治疗时,腹水消退情况是临床疗效的重要指标,因此在诊断性治疗时不能采取利尿、腹腔穿刺引流腹水等措施,以免影响临床疗效的观察。②该病例多次行CT、MRI等检查,均疑为结核性腹膜炎,故影像学检查不能作为确诊结核的直接诊断依据,应结合临床综合判断。③腹水浓缩涂片抗酸染色阳性率低(<5%),即使腹水结核菌培养阳性率也不高[5],所以结核性腹膜炎在抗结核治疗前获得病原学依据者较少,多数患者给予诊断性抗结核治疗,治疗有效作为其诊断依据,但2~4周正规抗结核治疗无效时,应警惕是否误诊,可选择行腹腔镜检查并活检或超声引导下腹膜穿刺活检等排除腹膜肿瘤性病变。
参考文献
1 何维新, 俞生富, 孙卫东. 腹膜穿刺针检查对不明原因腹水的应用价值[J]. 现代实用医学, 2005, 17 (9): 555.
2 余积会, 罗浩, 陈庭惠, 等. 卵巢癌腹腔液细胞学检测及影响因素[J]. 中国妇幼保健, 2011, 26 (5): 661-663.
3 Hwang JH, Kim SE, Lee JK. F18-fluorodeoxyglucose-positron emission tomography for diagnosis of pelvic tuberculosis mimicking peritoneal carcinomatosis[J]. Int J Gynaecol Obstet, 2009, 104 (3): 244-246.
4 朱梁, 张忠兵, 马述春, 等. 新颖多功能腹膜检查针的研制[J]. 中国医疗器械杂志, 2000, 24 (2): 89-92.
5 萧树东, 许国铭, 莫剑忠, 等. 中华胃肠病学[M]. 北京: 人民卫生出版社, 2008: 576-581.
(2014-12-11收稿;2014-12-28修回)
关键词盆腔肿瘤;腹水;肿瘤转移;腹膜炎,结核性;误诊
Peritoneal Metastatic Carcinoma Misdiagnosed as Tuberculous Peritonitis: A Case ReportYANGYonglin1,ZHENGXiaofeng1,MAOJunfeng2,MAQiang1.1DepartmentofGastroenterology,2DepartmentofNuclearMedicine,LanzhouGeneralHospitalofLanzhouMilitaryCommand,Lanzhou(730050)
Correspondence to: MA Qiang, Email: maqiang.45@163.com
Key wordsPelvic Neoplasms;Ascites;Neoplasm Metastasis;Peritonitis, Tuberculous;Diagnostic Errors
通信作者*本文,Email: maqiang.45@163.com
DOI:10.3969/j.issn.1008-7125.2015.05.016

