肥胖型多囊卵巢综合征患者临床特征分析
郑艳
肥胖型多囊卵巢综合征患者临床特征分析
郑艳
目的分析肥胖型多囊卵巢综合征患者的临床特征。方法对120例多囊卵巢综合征患者的临床资料进行回顾分析。按其体型特征分为肥胖组(72例)和非肥胖组(48例),对两组患者分别进行常规、超声测量及内分泌激素、糖脂代谢检测,并对两组各指标水平进行对比。结果肥胖组患者黄体生成素/卵泡刺激素(LH/FSH)、黄体生成素(LH)显著低于非肥胖组(P<0.05);肥胖组患者胰岛素抵抗情况出现率为87.5%,非肥胖组为12.5%,差异有统计学意义(P<0.05);两组患者催乳素(PRL)、空腹血糖(FPG)水平比较,差异无统计学意义(P>0.05)。结论肥胖型多囊卵巢综合征患者代谢症候群、内分泌异常情况等显著高于非肥胖型多囊卵巢综合征患者。
多囊卵巢综合征;临床特征;研究
多囊卵巢综合征是一种表现为内分泌紊乱以及代谢紊乱的常见女性不孕疾病,患者以胰岛素抵抗、雄性激素过量以及无排卵等为临床特征[1]。肥胖也是多囊卵巢综合征的重要外在体现之一,有调查显示,54%的多囊卵巢综合征患者存在肥胖体质[体质量指数(BMI)≥30 kg/m2],并且通常表现为腹型肥胖[2]。作者选取本院2011~2013年收治的120例多囊卵巢综合征患者进行了相关研究,现报告如下。
1 资料与方法
1.1 一般资料 选取本院2011~2013年收治的120例多囊卵巢综合征患者,按其体型特征分为肥胖组和非肥胖组。肥胖组72例,年龄17~36岁,平均年龄(24.6±2.7)岁;非肥胖组48例,年龄16~39岁,平均年龄(25.2±2.4)岁。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:符合2000年WHO亚太地区标准[3]:BMI≥30 kg/m2判定为肥胖;腰臀比(WHR)≥0.80判定为腹型肥胖;签署了知情同意书。排除标准:排除其他内分泌疾病患者;排除3个月内使用过激素类药物患者。
1.2 方法
1.2.1 常规测量 对两组患者进行全面检查,检查项目有:身高、体重、臀围、腰围、BMI、WHR等。根据WHO相关要求,身高测量时,需赤足测量,并精确到0.5 cm,体重选用标准电子称,着内衣称量,精确到100 g。
1.2.2 超声测量 于患者卵泡期,对患者阴道以及肛门进行盆腔超声检测,检测仪为飞利浦HDI-4000彩色多普勒超声诊断仪,记录子宫、卵巢以及卵巢卵泡情况。
1.2.3 内分泌激素测定 于患者月经周期4~6 d测量,取患者肘静脉血20 ml,离心处理,收集血清,在-25℃环境中待测LH (IU/L)、FSH(IU/L)、睾酮(T,nmol/L)、空腹胰岛素(FINS,mIU/L)、PRL(µg/L)等。测量方法为化学发光法,选用美国Beckman公司和上海生物晶美公司生产的SHBG、DHEAS及17-OHP试剂。
1.2.4 糖脂代谢检测 对所有患者进行口服糖耐量试验。检测前,患者口服400 g碳水化合物饮食,持续3 d,过夜禁止食用任何食物。3 d后,取患者肘静脉血待测空腹血浆胰岛素FINS和空腹血浆葡萄糖FPG。空腹血糖选用氧化酶法测量;选用日立-7060全自动生化分析仪分析患者空腹血脂水平。参照1997年美国糖尿病学会(ADA)相关诊断标准进行诊断。评估两组患者的胰岛素抵抗(IR)情况。
1.3 统计学方法 本研究的所有数据通过SPSS17.0统计学软件进行统计分析。计量资料以均数±标准差(±s)表示,采用t检验;计数资料采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
120例患者中,72例肥胖,肥胖率为60%;肥胖组患者中IR为87.5%(63/72);非肥胖组IR为12.5%(6/48),两组比较差异具有统计学意义(P<0.05)。肥胖组患者中有53例患者WHR≥0.8,判定为腹型肥胖,两组人体测量学指标及体征对比见表1。肥胖组患者LH/FSH、LH显著低于非肥胖组(P<0.05),两组患者之间PRL、FPG比较差异无统计学意义(P>0.05)。见表2。
表1 两组患者人体测量学指标及体征对比(±s)

表1 两组患者人体测量学指标及体征对比(±s)
组别 例数 身高(m) 体重(kg) BMI(kg/m2) 腰围(cm) 臀围(cm) WHR肥胖组 72 1.61±0.08 74±8 26±2.4 88±6 102±3 0.86±0.08非肥胖组 48 1.62±0.05 53±6 21±2.1 67±9 92±4 0.72±0.04 t 0.8422 16.4038 11.7418 0.6761 14.771 8.5925 P>0.05 <0.05 0.0000 >0.05 <0.05 <0.05
表2 两组患者代谢、内分泌指标对比(±s)
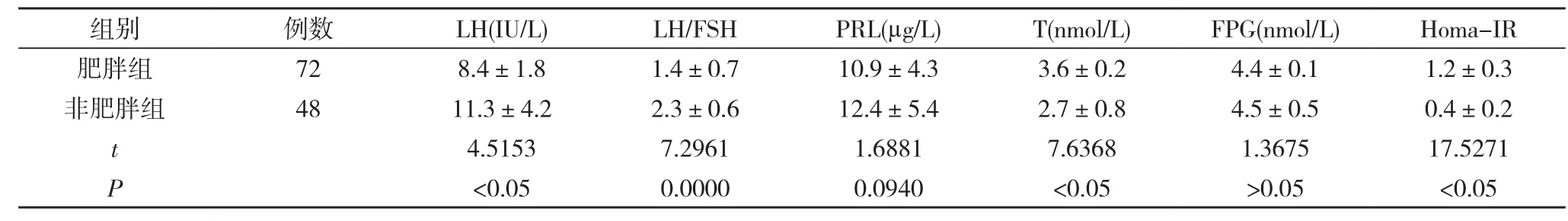
表2 两组患者代谢、内分泌指标对比(±s)
组别 例数 LH(IU/L) LH/FSH PRL(µg/L) T(nmol/L) FPG(nmol/L) Homa-IR肥胖组 72 8.4±1.8 1.4±0.7 10.9±4.3 3.6±0.2 4.4±0.1 1.2±0.3非肥胖组 48 11.3±4.2 2.3±0.6 12.4±5.4 2.7±0.8 4.5±0.5 0.4±0.2 t4.5153 7.2961 1.6881 7.6368 1.3675 17.5271 P<0.05 0.0000 0.0940 <0.05 >0.05 <0.05
3 讨论
目前,医学界尚未明确多囊卵巢综合征(PCOS)的发病原因,临床确诊该疾病的主要病理特征为内分泌、代谢紊乱,长期无排卵以及胰岛素抵抗等,患者外在体征也是判断的重要标志。肥胖是多囊卵巢综合征的重要特征之一,并且通常患者表现为腹型肥胖。有研究称约54%多囊卵巢综合征存在肥胖特征[4],与本次研究中的60%近似。多囊卵巢综合征患者肥胖形成因素较多,与遗传、高胰岛素血症、高雄性激素以及胰岛素抵抗等有关。PCOS患者体内的胰岛素一旦高于正常健康水平,患者卵巢水平将刺激雄性激素的合成,作用机制如下:胰岛素分泌过多将提升卵巢内的17-A羟化酶、3B-羟基类固醇脱氢酶以及17-20裂解酶的刺激效应;同时,胰岛素分泌量过高可作用于卵巢IGF-Ⅰ型受体,进而放大IGF-Ⅰ、IGF-Ⅱ,进而导致雄性激素生成;另外由于胰岛素可以抑制卵巢和肝脏IGFBP-Ⅰ合成动作,这进一步加剧了IGF-Ⅰ对卵巢生成雄性激素的刺激效用;胰岛素在刺激肾上腺雄激素分泌的同时,还可以对17-A羟化酶和17-20裂解酶进性刺激,加速其作用;胰岛素可以加速卵巢滤泡囊肿形成速度,进而为雄性激素提供局部环境,加速雄性激素生成。
本次研究中,肥胖组患者中IR为87.5%(63/72);非肥胖组IR为12.5%(6/48)。肥胖组的IR出现情况显著高于非肥胖组,并且肥胖组的Homa-IR也显著高于非肥胖组。因此,可以推断肥胖型多囊卵巢综合征其IR程度要严重于非肥胖多囊卵巢综合征患者。有研究显示,肥胖型多囊卵巢综合征患者的甘油三酯水平要显著高于非肥胖患者,其脂代谢紊乱严重度高于非肥胖患者[5]。
本次研究中,两组患者的FPG水平比较差异无统计学意义(P>0.05),分析认为血糖水平主要是被胰岛β细胞所分泌的胰岛素量所影响的,正常情况下,人体内的胰岛素水平与血糖水平呈正比,也就是说肥胖型多囊卵巢综合征患者血糖量对胰岛素量的需求较高,即肥胖型多囊卵巢综合征患者的胰岛β细胞分泌的胰岛素量多余非肥胖型患者[6]。
综上所述,肥胖型多囊卵巢综合征患者代谢症候群、内分泌异常情况等显著高于非肥胖型多囊卵巢综合征患者,因此,肥胖型多囊卵巢综合征患者需控制体重,减少相关并发症。
[1]黄晓鸥.中西医结合治疗多囊卵巢综合征不孕临床疗效观察.临床医学工程,2010,5(4):56-57.
[2]张秀枝.达英-35配合促排卵法治疗多囊卵巢综合征性不孕的疗效观察. 中国妇幼保健,2011,12(4):81-82.
[3]Livadas S,Chaskou S,Kandaraki AA,et al. Anxiety is associated with hormonaland metabolic profile in women with polycystic ovarian syndrome. Clin Endocrinol (Oxf),2011,75(5):698-703.
[4]王莉,尹利荣,徐燕颖,等.肥胖与非肥胖型多囊卵巢综合征患者血清胃促生长素分泌特点与发病机制探讨.天津医药,2013,41(5):416-418.
[5]邓海燕,杨进琼,卢少红,等.非肥胖型与肥胖型多囊卵巢综合征患者糖代谢特征临床分析. 中国综合临床,2013,29(1):90-92.
[6]何顺安,杨淑莉,张树荣.二甲双胍联合达英-35对PCOS患者疗效观察.中国热带医学,2010.11(4):146-147.
10.14164/j.cnki.cn11-5581/r.2015.03.041
2014-10-30]
459003 河南省济源市人民医院妇科

