446例住院患者医院内多重耐药菌感染监测结果及分析
金 龙 都鹏飞
446例住院患者医院内多重耐药菌感染监测结果及分析
金 龙 都鹏飞
目的了解2013年度某三甲医院医院感染中多重耐药菌感染状况。方法对住院的53 885例患者进行医院内多重耐药菌感染监测,分析多重耐药菌医院内感染患者的科室分布、感染部位以及药敏状况,并对相关因素进行分析。结果53 885例住院患者中发生医院感染1 589例,其中多重耐药菌感染446例,标本主要来源于痰液、尿液、血液、粪便及其他分泌物,医院内多重耐药菌感染发生率较高的科室为血液内科、特诊一科、EICU、儿科血液病区;感染部位主要以下呼吸道和上呼吸道高居首位,其次为泌尿道和胃肠道;多重耐药菌感染以产超广谱B内酰胺酶细菌最多(70.5%,其中ESBL大肠埃希氏菌52.7%,ESBL肺炎克雷伯菌17.8%),其次分别为耐甲氧西林葡萄球菌(10.2%)、多重耐药鲍曼不动杆菌为(7.0%)、多重耐药铜绿假单胞菌(2.2%)。结论该三甲医院2013年度医院内感染多重耐药菌较多的科室主要为血液内科、特诊一科、EICU、儿童血液病区,年龄、住院时间、侵入性操作、并发症、激素的应用是医院多重耐药菌感染的危险因素,产超广谱B内酰胺酶细菌是主要多重耐药菌。
院内感染;监测;多重耐药菌;耐药分析
近年来随着抗菌药物的使用,细菌的耐药性不断增强,多重耐药菌的出现也日渐增多,并逐步演变成临床上一大难题,而院内感染多重耐药菌更是临床工作者所面临的巨大难题。为了解本院院内多重耐药菌感染状况,对2013年1至12月住院患者医院感染情况进行监测,并对多重耐药菌的耐药状况进行调查。现报道如下。
1 资料与方法
1.1 一般资料 2013年1至12月我院收治53 885例住院患者,其中1 589例发生医院内感染,医院内感染均符合中华人民共和国卫生部2001年发布医院感染诊断标准(试行)[2]。其中多重耐药菌感染446例,占医院感染总比28%。多重耐药菌标准均符合卫生部2011年对多重耐药菌的相关定义:对3类或3类以上抗菌药物(每类中至少有1种)的获得性(而非天然的)不敏感(中介或耐药)。
1.2 分析方法 应用回顾性分析方法,对本年度医院内感染患者均送检病原学检查,对所检出病原菌进行药敏分析,并总结本院多重耐药菌耐药情况。本院药敏实验按照NCCLS(美国临床试验室标准化委员会)推荐的纸片扩散法(K-B法)的标准进行判定和操作[3]。1.3 统计学方法 采用SPSS 13.0统计学软件进行统计分析,组间率的比较采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 多重耐药菌感染各科室分布 2013年住院患者53 885例,其中院内感染患者1 589例,多重耐药菌感染患者为446例。发生院内感染的患者科室主要分布于ICU、血液内科、儿科血液病区及肿瘤科,其中多重耐药菌感染也集中于以上几个科室,无医院感染病例的科室有核医学科、介入科、内镜中心和中医科。详见表1。
2.2 临床标本病原菌分布及感染部位 2013年1至12月全院送检临床微生物培养标本总计19 948例,其中前6位的标本类型为:痰标本6 142例,全血/骨髓标本9 197例,尿液标本3 386例,粪便标本1 623例,分泌物/脓液标本1 225例,胸腹水标本843例。各类标本阳性率分别为:痰标本阳性率29.9%,全血/骨髓标本阳性率7.1%,尿液标本阳性率34.3%,粪便标本阳性率4.9%,分泌物/脓液标本阳性率60.5%,胸腹水标本阳性率22.4%。感染部位主要以下呼吸道(37.0%)和上呼吸道(34.9%)为主,其次为泌尿道(9.1%)和胃肠道(8.5%)。各标本主要病原菌分离情况见表2。
2.3 多重耐药菌菌株分布及耐药率分析 本院重点监测的多重耐药菌包括产超广谱B内酰胺酶细菌(本研究中检出数量占全部多重耐药菌的70.5%,其中产ESBL大肠埃希氏菌52.7%,产ESBL肺炎克雷伯菌17.8%)、耐甲氧西林葡萄球菌(检出比率10.2%)和多重耐药鲍曼不动杆菌为(检出比率7.0%)、以及多重耐药铜绿假单胞菌(检出比率2.2%)。重点监测多重耐药菌分布见表3。同时应用纸片扩散法(K-B法)对上述常见多重耐药菌的所有检出菌株标本均进行药敏分析,具体情况见表4。
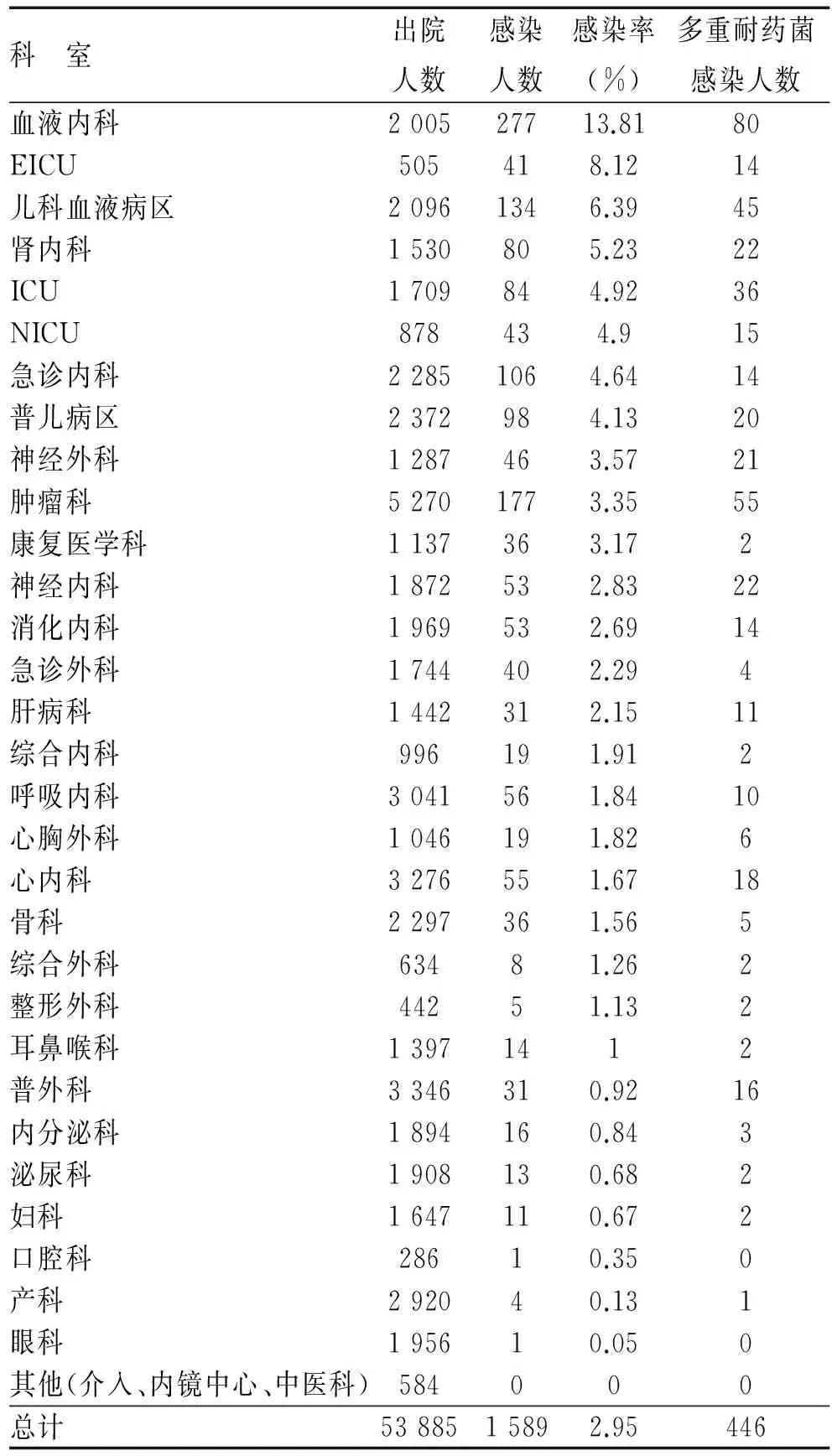
表1 2013年度各科室院内感染病例监测情况一览表
注:EICU为急诊重症监护室,ICU为重症加强护理病房,NICU为新生儿重症监护室
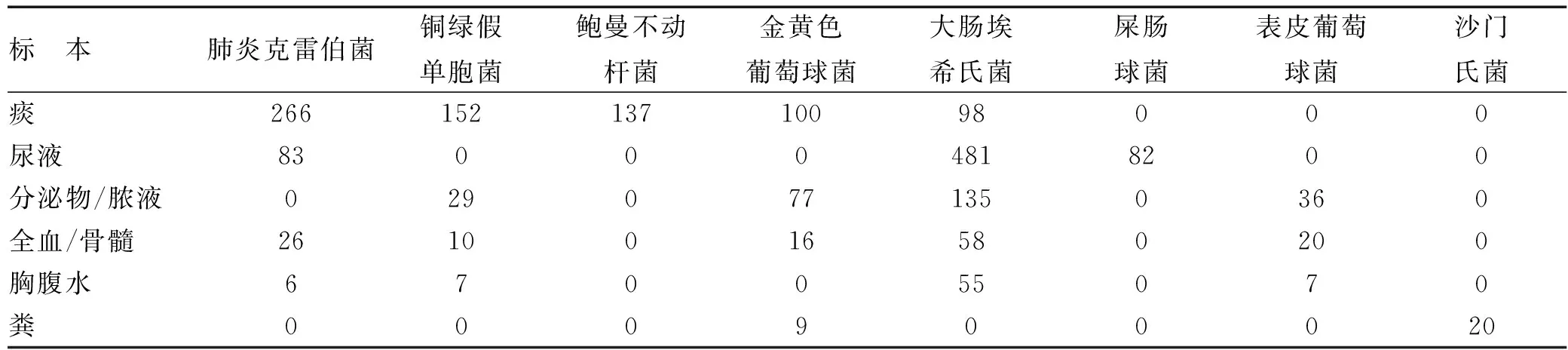
表2 各标本主要病原菌分离情况
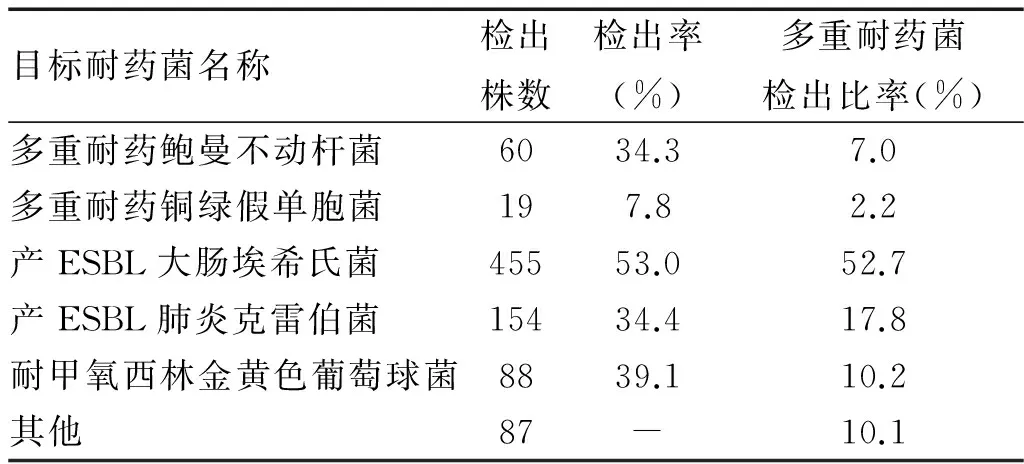
表3 2013年度本院重点监测多重耐药菌分布
注:ESBL为超广谱β-内酰胺酶。
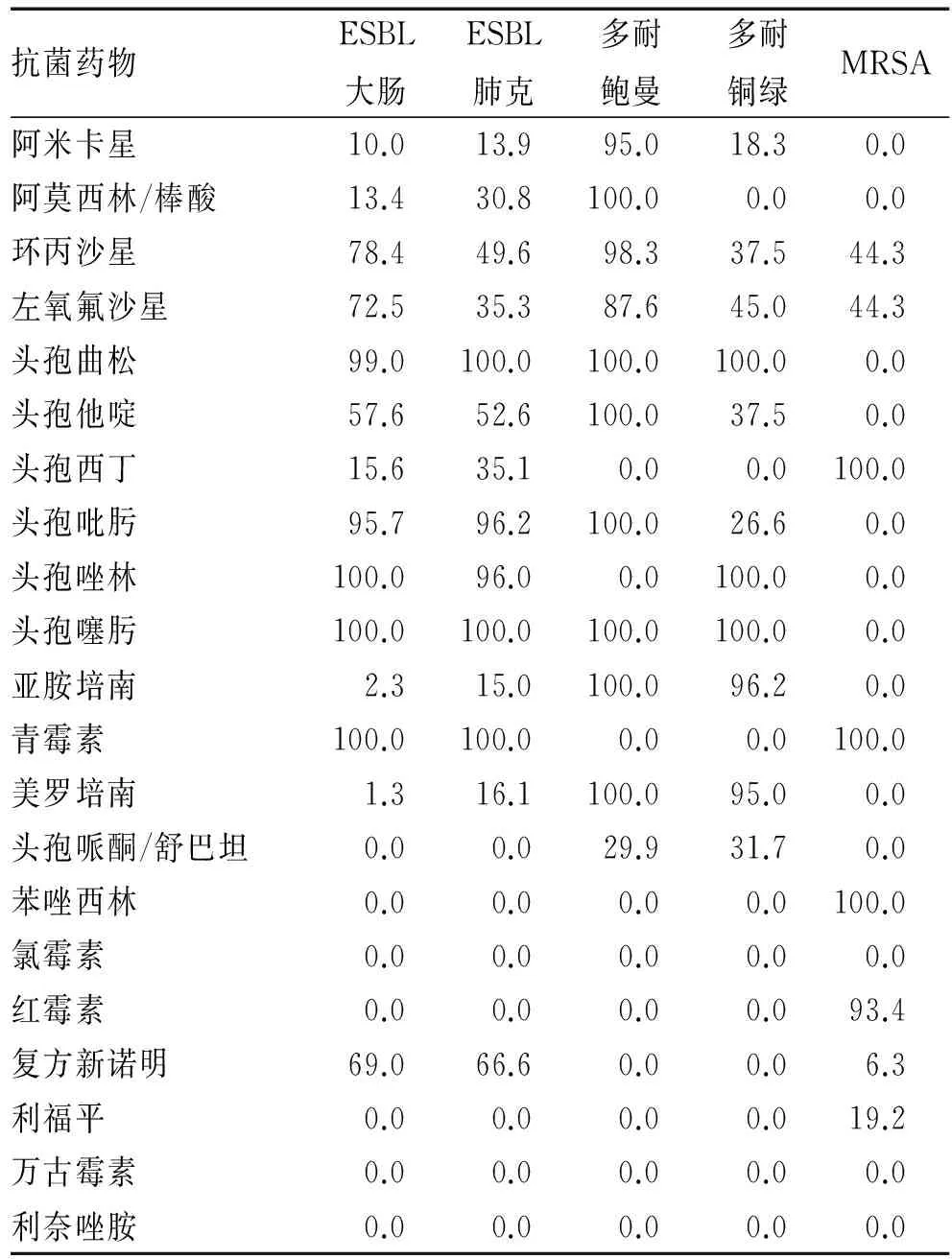
表4 多重耐药菌耐药率(%)
2.4 多重耐药菌感染影响因素单因素分析 在院内感染病例中,以是否发生多重耐药菌感染为因变量,并将患者的性别、住院天数、有无侵入性操作、年龄、并发症多少及激素的应用情况为自变量,进行单因素分析。在院内感染的患者中,住院天数(以是否大于7 d为标准)、是否有侵入性操作、年龄、并发症以及激素的应用均为多重耐药菌感染的高危因素,而性别则不是多重耐药菌感染影响因素。详见表5。
3 讨论
多重耐药菌是临床难题和公共卫生威胁,而医院内多重耐药菌感染的防控是当今感染控制最大的挑战之一。多重耐药菌的监测并及时进行流行病学分析是院内感染多重耐药菌防控干预措施的重要组成部分。

表5 院内感染中多重耐药感染因素情况分析
本文通过本年度医院内感染中多重耐药菌感染状况分析可以发现,我院医院内感染中多重耐药菌感染发生的重点科室为血液内科、特诊一科、EICU、儿童血液病区,考虑以上科室易发生多重耐药菌医院内感染的主要原因有以下几方面:①患者大多住院时间长,基础疾病危重,自身免疫功能差;②使用呼吸机、气管切开等侵人性操作及中心静脉置管易引发感染[5];③抗肿瘤治疗、免疫抑制剂及激素的应用易导致患者免疫功能更加低下,增加院感率[6];④抗菌药物使用等级高,二联甚至三联使用率高会诱导提高耐药基因的突变率;⑤患者长期卧床,心肺功能较差,气道分泌物不易排出,出现坠积性肺炎的几率增大。
多重耐药菌在医疗机构中感染常可导致肺炎、败血症、尿路感染、腹腔感染、伤口感染等。本次研究中医院内感染检出部位以呼吸道最为常见(71.9%),其次为泌尿道(9.1%)和胃肠道(8.5%)部位感染,这与相关报道基本一致[7,8]。多重耐药菌的定义为对3类或3类以上抗菌药物(每类中至少有1种)的获得性不敏感,其种类较多。本院主要检测几种常见的多重耐药菌,通过研究后发现本年度产超广谱B内酰胺酶细菌医院内感染例数最多,其次分别为耐甲氧西林葡萄球菌、多重耐药鲍曼不动杆菌、多重耐药铜绿假单胞菌。近年来,随着越来越多的“高级”抗菌药物的使用和选择性压力导致多重耐药菌对抗菌药物的耐药率呈上升趋势,在本研究中多重耐药鲍曼不动杆菌及多重耐药铜绿假单胞菌的耐药最高,对头孢类、碳青霉烯类抗菌药物的耐药率高于90%,ESBL肠杆菌对头孢类抗菌药物耐药率较高,对碳青霉烯类抗菌药物耐药率低,MRSA对各类抗菌药物都有较高的耐药率,仅对万古霉素和利奈唑胺敏感,与报道相似[9]。
医院内多重耐药菌的感染通常是由多种因素造成。在本次研究中将多重耐药菌医院内感染人群的性别、住院天数、倾入性操作、年龄、并发症数以及应用激素与否进行单因素分析,研究后发现,性别对医院内发生多重耐药菌感染没有影响;而住院时间长、有侵入性操作、幼儿或老年患者、并发症多、激素的应用均可显著加大医院内多重耐药菌感染的风险。为了一定程度上限制医院内多重耐药菌感染的发生率,应加强重点科室医务人员对于国内外近期多重耐药菌医院感染指南的学习及再教育[10-12],尤其是谨慎使用抗菌药物。多项研究[12-14]显示,多重耐药菌的产生与抗菌药物的使用密不可分。通过本次研究,在我院应严格落实多重耐药菌防控措施,加强多部门(医务部、药学部、护理部、检验科、临床科室)的协作,联合督查,减少多重耐药菌医院内感染的发生。
[1] Vincent JL,Rello J,Marshall J,et al.International study of the prevalence and outcomes of infection in intensive care units[J].JAMA,2009,302(21):2323-2329.
[2] 中华人民共和国卫生部.医院感染诊断标准(试行) [J].中华医学杂志,2001,81(5):65-67.
[3] Donado-Godoy P,Gardner I,Byrne BA,et al.Prevalence risk factors and antimicrobial resistance profiles of salmonella from commercial broiler farms in two important poultry—producing regions of Colombia[J].J Food Prot,2012,75(5):874-883.
[4] 马莉,高晓虹,李晓枫.42447例住院患者医院感染分析[J].现代预防医学,2005,3(11):1526-1527.
[5] 刘安怡 费广鹤.多重肺部感染的菌群分布及细菌耐药性分析[J].安徽医学,2011,32(11):1817-1820.
[6] 李惠,孙昀,曹丽军,等.ICU下呼吸道多重耐药菌感染的病原菌及易感因素分析[J].安徽医学,2012,33(12):1677-1679.
[7] 宋琼 俞思维.ICU院内感染分析及预防[J].河北医学 2010,4:505-506.
[8] 中华人民共和国卫生部.多重耐药菌医院感染预防与控制技术指南(试行)[J].中华危重急救医学,2011,23 (2):65-66.
[9] 彭陶然,唐江,林文娟.某医院患者呼吸道感染的菌种分布及其耐药情况[J].职业与健康,2012,28(2):255-256.
[10] 吴安华,任南.864例次耐亚胺培南铜绿假单胞菌医院感染特征分析[J].中华医院感染性杂志,2010,20(16):2416-2417.
[11] Kclil AC,Murthy MH,Hermsen ED,et al.Linezolid versus vancomycin or teicoplanin for nosocomial pneumonia:a systematic review and meta-analysis[J].Crit Care Med,2010,38(9):1802-1808.
[12] Harada T, Kawahara R, Kanki M,et al.Isolation and characterization of vanA genotype vancomycin-resistant Enterococcus cecorum from retail poultry in Japan[J].Int J Food Microbiol,2012,153(3):372-377.
[13] Kouyama Y, Harada S, Ishii Y, et al. Molecular characterization of carbapenem-non-susceptible Acinetobacter spp. in Japan: predominance of multidrug-resistant Acinetobacter baumannii clonal complex 92 and IMP-type metallo-β-lactamase-producing non-baumannii Acinetobacter species[J].J Infect Chemother,2012,18(4):522-528.
[14] Goel N,Wattal C,Oberoi JK,et al.Trend analysis ofantimicrobial consumption and development of resistance in non-fermenters in a tertiary care hospital in Delhi India[J]. J Antimicrob Chemother,2011,66(7):1625-1630.
(2015-01-10收稿 2015-03-14修回)
The monitoring results and analysis about 446 cases of hospitalized patients with multi-resistant bacteria infection
JinLong,DuPengfei
DepartmentofPediatrics,theSecondAffiliatedHospitalofAnhuiMedicalUniversity,Hefei230601,China
Objective To investigate the status of monitoring on the multiple drug-resistant bacteria infection in the hospital, the distribution of department and the multiple drug-resistant bacteria in this hospital in 2013. Methods A total of 53 885 cases of hospitalized patients were monitored and the nonsocial MDR infection's department distribution, infection site and drug sensitivity were analysed. Results Among these 53 885 cases of hospitalized patients, there were 1 589 cases with infection and 446 cases with MDR infection. Most of the samples were from sputum, urine, blood, feces and other secretions. The Department of Hematology, Special Clinic Department, EICU and Pediatrics Blood Ward had higher incidence of medical infection with MDR. The main infection sites were lower respiratory tract and upper respiratory tract ranked, followed by the urinary tract (9.1%) and gastrointestinal tract (8.5%). The extended-spectrum bacteria (70.5%); ESBL 52.7% ESBL, Escherichia coil, Kielbasi pneumatic(17.8%) had the highest infection rate, followed by the resistance of staph infection (10.2%), the multiple drug-resistant BA(7%) and the multiple drug-resistant PA (2.2%). Conclusion During the year 2013, in our third-grade class-A hospital, the rate of infection in hospital with MDR is much higher mainly in these departments: the Department of Specific Diagnosis, the Department of Hematology, EICU, and Pediatric Hematology Ward. The risk factors of hospital infection with MDR are age, hospitalization time, anti-tumor treatment, critical underlying diseases and the application of hormone, and the main drug-resistant bacteria is the one producing extended-spectrumβbacteria.
Hospital, infection;Monitoring;Multi-drug resistant bacteria;Drug resistance analysis
230601 合肥 安徽医科大学第二附属医院儿科
都鹏飞,dpf.ayfy@163.com
10.3969/j.issn.1000-0399.2015.07.006

