产前超声联合MRI诊断胎儿颅后窝异常
张 波,杨太珠,罗 红
(四川大学华西第二医院超声科,四川 成都 610041)
母华国,桑 玲,王忠平,陈平友,陈海波,陈伦刚
(湖北医药学院附属太和医院放射影像中心,湖北 十堰 442000)
产前超声联合MRI诊断胎儿颅后窝异常
张波,杨太珠,罗红
(四川大学华西第二医院超声科,四川 成都610041)
目的:探讨产前超声及MRI在诊断胎儿颅后窝异常中的应用价值及临床意义。方法:对2011年1月—2012年12月于我院行超声检查拟诊胎儿颅后窝异常者进行回顾性分析,随访其产前超声表现、MRI检查结果、妊娠结局及产后影像学资料。结果:研究期间超声检出胎儿颅后窝异常并同时进行MRI检查共27例,其中18例(66.7%)MRI证实了超声诊断,另9例MRI显示胎儿颅后窝结构正常,产后随访亦未见异常。其中11例活产,10例进行了产后MRI检查,其中5例(50%)产前、产后MRI结果完全相符,2例(20%)两者诊断不相符,另3例(30%)产后MRI补充了新的诊断。结论:产前超声对发现胎儿颅后窝异常有重要的临床意义,MRI对病变的显示效果及诊断符合率较超声更精确,可作为重要的验证和补充诊断手段,但应重视产后的影像学随访观察。
胎儿疾病;超声检查,产前;磁共振成像
随着超声技术的发展和超声仪器的进步,越来越多的颅后窝异常被产前发现和关注。胎儿颅后窝的异常可涉及其所容纳的小脑、第四脑室和小脑幕上结构,包含一系列复杂多变的疾病与综合征,是目前产前超声诊断与遗传咨询的难点[1]。MRI对中枢神经系统的显示具有软组织分辨率高、多方位成像等优势,成为产前超声的有力补充[2]。本研究的研究目的,一是探讨胎儿颅后窝异常的超声影像学特征及MRI的辅助诊断价值,二是通过比较产后影像学资料,分析产前MRI对胎儿颅后窝异常的诊断准确性。
1 资料与方法
1.1研究对象
超声拟诊 “胎儿颅后窝发育异常”的病例来自2011年1月—2012年12月在我院接受产前超声检查的孕妇,其中单胎妊娠25例,双胎之一发病2例。孕妇年龄20~36岁,平均27.1岁,诊断孕周20+2周~33+3周,平均26+4周。
1.2仪器与方法
1.2.1超声检查
仪器采用 GE E8型、GE Voluson730 expert型、Philips IU 22型彩色多普勒超声诊断仪二维腹部凸阵探头,探头频率3.5~5.0MHz。
对每一位孕妇按头颈部、脊柱、躯干、四肢的顺序进行系统超声检查。孕妇常规取仰卧、侧卧或半侧卧位,检查过程中仔细观察胎儿颅后窝结构,包括小脑大小、蚓部是否存在及大小、第四脑室是否扩张、颅后窝池深度及有无占位、小脑幕上结构有无异常等。对超声可疑“胎儿颅后窝发育异常”病例,详细记录病变部位、超声声像特征及有无伴发畸形。超声诊断由两位经验丰富的超声医师共同进行,诊断标准参考李胜利主编《胎儿畸形产前超声诊断学》[3]。
1.2.2胎儿MRI检查
对超声拟诊“胎儿颅后窝发育异常”的病例均建议7 d内行MRI检查。仪器采用Siemens Avanto 1.5T超导型MRI扫描仪,梯度场强度45mT/m。全部胎儿均进行快速稳态进动采集和单次激发快速自旋回波T2W。扫描参数如下:T2-Haste TR(重复时间)/TE(回波时间)=1 000/92ms,带宽(BW)=411Hz。T2-Trufi TR(重复时间)/TE(回波时间)=3.9/1.7ms,偏转角度(FL)=70°,部分胎儿进行T1W扫描序列。孕妇不给予镇静剂及造影剂。
1.2.3产后随访
对继续妊娠者,孕期定期进行超声复查,并于产后随访其影像学检查、手术情况及预后。
2 结果
产前超声检出胎儿颅后窝异常并同时行MRI检查共27例,其中9例(33.3%)MRI显示颅后窝结构正常 (其中颅后窝增宽4例,Dandy-Walker变异型2例,Dandy-Walker畸形1例,颅后窝囊肿1例,小脑发育不良1例),产后随访亦未见异常。另18例MRI证实了超声诊断,包括孤立性颅后窝增宽(8例,44.4%),Dandy-Walker畸形(3例,16.7%),Dandy-Walker变异型(3例,16.7%),小脑(或蚓部)发育不良 (2例,11.1%)及颅后窝囊肿 (2例,11.1%)。此18例病例中5例(27.8%)MRI显示合并颅内其它异常,包括侧脑室增宽2例,胼胝体发育不良1例,胼胝体发育不良合并侧脑室增宽1例,脑实质发育不良1例。
18例经MRI证实颅后窝异常病例中11例继续妊娠并活产,另7例选择引产,其中2例尸检结果与产前超声及MRI相符 (均为Dandy-Walker畸形),余未行尸检。活产病例中10例于产后进行了MRI检查,其中5例(颅后窝增宽4例,小脑发育不良1例)产前、产后MRI结果完全相符,2例(小脑蚓部发育不良1例,Dandy-Walker变异型1例)两者诊断不相符,另3例产后MRI补充了新的颅内异常诊断信息(1例产前MRI诊断颅后窝增宽,产后MRI诊断为颅后窝出血。1例产前MRI诊断颅后窝增宽(图1),产后MRI诊断为颅后窝增宽、小脑蚓部发育不良。1例产前MRI诊断颅后窝囊肿,产后MRI诊断蛛网膜囊肿、小脑发育不良)。1例颅后窝增宽患儿产后未行MRI检查,但随访其神经系统发育未见异常。

图1颅后窝增宽胎儿的产前超声、MRI及产后MRI表现。图1a:孕28+2周,产前超声提示颅后窝增宽(1.05 cm)。图1b:孕28+6周,胎儿MRI证实为大枕大池。图1c:产后6月,MRI发现患儿小脑下蚓部轻度发育不良(箭头)。
Figure 1.Prenatal ultrasound,fetal and postnatal MRI findings of a fetus with maga cisterna magna.Figure 1a:Prenatal ultrasound suggests maga cisterna magna at 28+2weeks of gestation.Figure 1b:Fetal MRI confirms this finding 4 days later.Figure 1c:In addition,postnatal MRI shows inferior vermian hypoplasia not apparent on fetal MRI(arrow).
3 讨论
胎儿的颅后窝空间狭小,解剖结构复杂紧凑,涉及的疾病种类繁多,预后亦不尽相同,因此是目前产前诊断与咨询的热点和难点。Guibaud等[4]将胎儿常见颅后窝畸形简单的分为3种类型:①颅后窝深度变化相关异常,包括颅后窝增宽如Dandy-Walker综合征及颅后窝变窄如ChiariⅡ畸形等;②小脑的体积及回声(信号)异常相关畸形,如小脑发育不全(不良)、小脑出血等;③颅后窝的局灶性病变,如颅后窝出血、囊肿等。
二维超声是目前产前检测胎儿颅后窝结构异常的主要方法,具有简便易行、可多次动态观察等优势。扫描切面主要是取小脑延髓池测量平面,即在标准的丘脑平面基础上探头向颅底移动并向足侧轻度成角,以显示胎儿第四脑室、小脑、小脑蚓部、颅后窝池等结构。但由于胎儿颅后窝结构精细,产前超声在显示其形态细节方面有一定的固有缺陷,且由于缺少解剖学标志,超声所取切面向后成角的程度无统一标准,易造成漏诊及误诊[5]。此外,超声的观察还会受到诸如母体肥胖、孕龄、羊水过少、胎位及胎动等其他因素的限制。因此,有学者指出[6-7],胎儿颅后窝畸形 (特别是Dandy-Walker畸形及其变异型)是胎儿颅脑发育异常产前超声诊断准确率最低的一组畸形,诊断符合率为43%~50%不等。
胎儿MRI对神经系统的显示极具优势,能为超声诊断不明确的病例提供更多有价值的信息[8]。本研究中MRI排除了9例(33.3%)超声拟诊颅后窝畸形的病例,产后随访均未见神经系统发育异常的症状。值得一提的是,本组9例病例中4例超声拟诊胎儿颅后窝增宽,2例拟诊Dandy-Walker变异型,这与Zalel等[5]提出的这两种颅后窝畸形超声存在过度诊断的观点一致。笔者认为MRI在评价胎儿颅后窝结构方面具有以下优势:①MRI可获得矢状面、冠状面、横断面及任意方向的切面图像,胎儿颅后窝的解剖结构能在多角度被显示[9];②MRI具备优越的软组织分辨率,对颅后窝细微结构的观察明显优于超声;③结果更客观,受检查者主观影响小;④不受胎位、组织厚度、含气脏器和骨骼的影响等;⑤对其他颅内合并畸形如脑中线结构异常、脑实质发育不良等具有优势[8]。因此,笔者建议,对于胎儿可疑的颅后窝异常,特别是超声诊断上似是而非的复杂畸形,若条件允许,均可建议其行胎儿MRI检查。
尽管MRI在诊断胎儿颅后窝发育异常的价值已得到学者的普遍认可,但其准确性怎样,产前诊断是否等同于产后结果,这是临床工作尤其是产前咨询不得不思考的问题。目前国内外的报道大多以引产胎儿为研究对象,尸检结果为“金标准”从而得出MRI诊断符合率的结论[2,10]。由于存在选择偏倚(因引产胎儿往往是畸形较严重的),因而不能完全代表畸形程度较轻、产后能存活的胎儿,而这部分病例正是产前咨询面临的一个实际问题。本研究将10例活产胎儿的产前、产后MRI进行比较分析,结果显示,仅有50%的病例两者诊断完全相符。
胎儿MRI是相对较新的产前诊断方法,尽管近年来随着超快速MRI技术的发展,其分辨率及信噪比有了显著提高,但对宫内胎儿结构的显示仍是一门挑战。这种局限性在胎儿微小结构如颅后窝等方面更为明显。本研究中30%(3/10)的病例产后MRI发现了新的颅后窝病变,包括颅后窝出血、小脑(蚓部)发育不良等,而这些病变对于患儿的预后具有决定性的意义。与此相反,产前MRI诊断的2例颅后窝畸形产后MRI显示并无异常,包括1例小脑蚓部发育不良及1例Dandy-Walker变异型。Tilea等[10]认为MRI对小脑蚓部发育不良同样存在 “过度诊断”的问题,在他们的研究中,以尸检结果为准,MRI的假阳性率为30%(4/12)。
除了技术上的难题,另一个造成产前、产后MRI结果不一致的可能原因是,胎儿颅后窝结构的MRI表现并不能完全代表其解剖学及组织学发展阶段,特别是孕龄较小的时候 (早孕及中孕早期),MRI表现可滞后约5周[11]。再者,尽管胎儿小脑从胚胎第四周开始发育,但却是最晚成熟的器官之一,有的甚至持续到出生后数月[11]。因此MRI显示的颅后窝异常可能仅仅是发育过程中暂时性的一个阶段或者解剖变异[12]。笔者认为,产前咨询时应向孕妇及其家属告知这些可能性,同时由于胎儿MRI存在的局限性,产后应重视MRI复查。
本研究的不足:①由于MRI显示颅后窝结构正常的9例胎儿产后没有进行MRI检查,因此无法评价胎儿MRI的假阴性与特异性;②本组病例较少,无法细分各种具体类型颅后窝病变的诊断符合率;③本研究仅从解剖学角度评价胎儿MRI的诊断价值,没能涉及功能性的异常及患儿远期预后。
总之,产前超声对发现胎儿颅后窝异常有重要的临床意义,是胎儿首选的检查方法;对超声可疑的病变进行MRI检查可提高诊断符合率,是重要的验证和补充诊断手段;由于产前MRI的局限性及颅后窝发育的特殊性,对可疑的颅后窝发育异常应重视产后影像学复查。
[1]Garel C.Posterior fossa malformations:main features and limits in prenatal diagnosis[J].Pediatr Radiol,2010,40(6):1038-1045.
[2]Wang GB,Shan RQ,Ma YX,et al.Fetal central nervous system anomalies:comparison of magnetic resonance imaging and ultrasonography for diagnosis[J].Chin Med J(Engl),2006,119(15):1272-1277.
[3]李胜利.胎儿畸形产前超声诊断学[M].北京:人民军医出版社,2010:126-156.
[4]Guibaud L.Practical approach to prenatal posterior fossa abnormalities using MRI[M].Pediatr Radiol,2004,34(9):700-711.
[5]Zalel Y,Seidman DS,Brand N,et al.The development of the fetal vermis:an in-utero sonograph ic evaluation[J].Ultrasound Obstet Gynecol,2002,19(2):136-139.
[6]Carroll SG,Porter H,Abdel-Fattah S,et al.Correlation of prenatal ultrasound diagnosis and pathologic findings in fetal brain abnormalities[J].Ultrasound Obstet Gynecol,2000,16(2):149-153.
[7]Wald M,Lawrenz K,Deutinger J,et al.Verification of anomalies of the central nervous system detected by prenatal ultrasound[J]. Ultraschall Med,2004,25(3):214-217.
[8]Frates MC,Kumar AJ,Benson CB,et al.Fetal anomalies:comparison of MR imaging and US for diagnosis[J].Radiology,2004,232(2):398-404.
[9]Chen SC,Simon EM,Haselgrove JC,et al.Fetal posterior fossa volume:assessment with MR imaging[J].Radiology,2006,238(3):997-1003.
[10]Tilea B,Delezoide AL,Khung-Savatovski S,et al.Comparison between magnetic resonance imaging and fetopathology in the evaluation of fetal posterior fossa non-cystic abnormalities[J].Ultrasound Obstet Gynecol,2007,29(6):651-659.
[11]Chong BW,Babcook CJ,Pang D,et al.A magnetic resonance template for normal cerebellar development in the human fetus [J].Neurosurgery,1997,41(4):924-928.
[12]Limperopoulos C,Robertson RL,Estroff JA,et al.Diagnosis of inferior vermian hypoplasia by fetal magnetic resonance imaging:potential pitfalls and neurodevelopmental outcome[J].Am J Obstet Gynecol,2006,194(4):1070-1076.
腹腔内型隐睾精原细胞瘤的MSCT诊断
母华国,桑玲,王忠平,陈平友,陈海波,陈伦刚
(湖北医药学院附属太和医院放射影像中心,湖北 十堰442000)
[摘要] 目的:探讨腹腔内型隐睾精原细胞瘤的MSCT影像表现特点,加强对本病的认识。方法:回顾性分析经手术病理证实的15例腹腔内型隐睾精原细胞瘤的临床资料及CT影像表现,并与病理结果对照。15例均行CT平扫及增强扫描。结果:15例全部为男性,发病年龄19~38岁,平均29岁。肿块均位于盆腔内,呈囊实性改变,境界清楚,密度不均,实性成份位于肿块边缘,中央见不规则的低密度坏死区,内均见条状分隔,所有肿块内均未见脂肪和钙化。增强后均呈不均匀强化,肿块边缘实性成分轻度强化,中央不规则低密度坏死区无强化,11例于动脉期可见增粗扭曲的睾丸动脉供血,静脉期9例可见增粗扭曲的睾丸静脉引流。同侧阴囊内睾丸缺如,右侧12例,左侧3例。CT分期均与手术病理符合。结论:腹腔内型隐睾精原细胞瘤少见,临床症状隐蔽,当临床遇到年轻男性患者,发现下腹部肿块,应仔细检查双侧阴囊内睾丸是否缺如,警惕腹腔内型隐睾精原细胞瘤的可能性,CT增强见到增粗睾丸动脉和(或)引流静脉则可确诊,及早发现及时治疗对腹腔内型精原细胞瘤的预后有重要的意义。
[关键词]精原细胞瘤;隐睾;体层摄影术,螺旋计算机
Abstract:Objective:To assess the imaging features of MSCT in diagnosing seminoma in intraabdominal undescended testis,and to strengthen the understanding of the disease.Methods:MSCT images of 15 cases of seminoma of abdominal testis proved by pathology and surgery were analyzed,and the results were compared with pathology.All of the 15 cases underwent plain and enhanced MSCT scanning.Results:All of the 15 cases were male,age ranged from 19 to 38 years old,with an average age of 29 years.The lesions were located in the pelvic cavity,with cystic change,clear realm and uneven density.Solid component was located in the edge of the mass,and irregular necrosis of low density was seen in the center. Stripy separations were seen in all the masses,without fat and calcification.Enhancement was inhomogeneous,and the margin of solid component was slightly enhanced,without strengthening of the central irregular low density necrosis.Thickened and tortuous testicular arteries were seen in 11 cases in the arterial phase,and thickened and twisted testicular veins were seen in 9 cases in the venous phase.Ipsilateral testis was abscent,12 cases in the right and 3 cases in the left.CT staging was consistent with operation and pathology.Conclusion:Seminoma in intraabdominal undescended testis is rare,and the clinical symptoms are insidious.When a young male patient found a mass in the lower abdomen,testicular absence or not should be carefully checked,being alert to the possibility of senminoma in intraabdominal undescended testis.Thickened testicular arteries and/or draining veins on enhanced CT can help the diagnosis,and early finding is important for the prognosis.
Key words:Seminoma;Cryptorchidism;Tomography,spiral computed
出生时睾丸未下降至阴囊称为隐睾,隐睾分为腹腔内、外型隐睾,其中腹腔内型隐睾肿瘤的发生率是腹腔外型隐睾的22.7倍[1],且腹腔内型隐睾恶变发生精原细胞瘤的几率比正常睾丸高20~40倍[1]。腹腔内型隐睾精原细胞瘤少见,临床上症状隐蔽,常常表现为下腹部肿块,笔者搜集我院2004年5月—2014年5月经手术病理证实的15例腹腔内型隐睾精原细胞瘤的临床及CT资料,并复习文献,探讨其MSCT影像表现特点,加强对本病的认识。
1 资料与方法
1.1一般资料
搜集我院2004年5月—2014年5月期间经手术和病理证实的15例腹腔内型隐睾精原细胞瘤患者的临床及CT资料,15例全部为男性患者,发病年龄19~38岁,平均29岁,均以腹胀、下腹部肿块就诊,其中伴间断性腹部隐痛3例,病程2月~3年不等。体检:下腹部均可触及包块,质中,边缘光滑,活动度稍差,其中巨大包块4例;右侧阴囊空虚12例,左侧阴囊空虚3例。6例行B超检查提示盆腔内占位,外院CT平扫5例,我院CT平扫10例,增强扫描15例。15例均于我院外科手术切除,术后经病理证实。
1.2检查方法
CT检查采用美国GE Lightspeed 64排螺旋CT机,患者取仰卧位,扫描范围膈顶至阴囊,平扫层厚5~10mm,增强扫描层厚0.625~5mm。扫描参数:管电压120 kV,管电流300mAs。CT增强扫描使用高压注射器经肘静脉注入非离子型造影剂碘海醇(300mgI/mL),注射速率2.5mL/s,剂量80~100mL。原始数据经GE AW4.4工作站处理并行多平面重建(MPR)。
1.3临床分期
依据淋巴结转移的部位、腹腔淋巴结的大小以及远处器官的转移,参照中国医学科学院肿瘤医院的分期方法[2],将其分为:①Ⅰ期:病变局限于未降隐睾,可伴有周围组织器官的侵犯,但没有淋巴结的转移;②Ⅱ期:合并有膈下淋巴结的转移,分为ⅡA、ⅡB期,其中ⅡA期定义为淋巴结的最大直径<5 cm,ⅡB期为淋巴结的最大直径≥5 cm;③Ⅲ期:合并有纵隔或锁骨下淋巴结的转移;④Ⅳ期:合并有远处器官的转移。
2 结果
2.1CT表现
本组15例,肿块均位于盆腔内,其中4例肿块上极达到肾门水平,肿块最小者约6.8 cm×5.4 cm× 5.1 cm,最大者约23 cm×20 cm×13 cm。CT平扫均表现盆腔内肿块,境界清楚,密度不均,呈囊实性改变,实性成分位于肿块边缘,中央见不规则的低密度坏死区,内见条状分隔。所有病灶内均未见钙化及脂肪密度。肿块周围的组织器官主要呈受压、移位改变。增强后所有肿块呈不均匀强化,边缘实性成分轻度强化,中央低密度坏死区无强化。动脉期11例可见增粗扭曲的睾丸动脉供血,静脉期9例见增粗扭曲的睾丸静脉引流。同侧阴囊内睾丸缺如,右侧12例,左侧3例(图1,2)。15例均未侵犯周围组织器官、未见腹膜后淋巴结转移及远处转移。
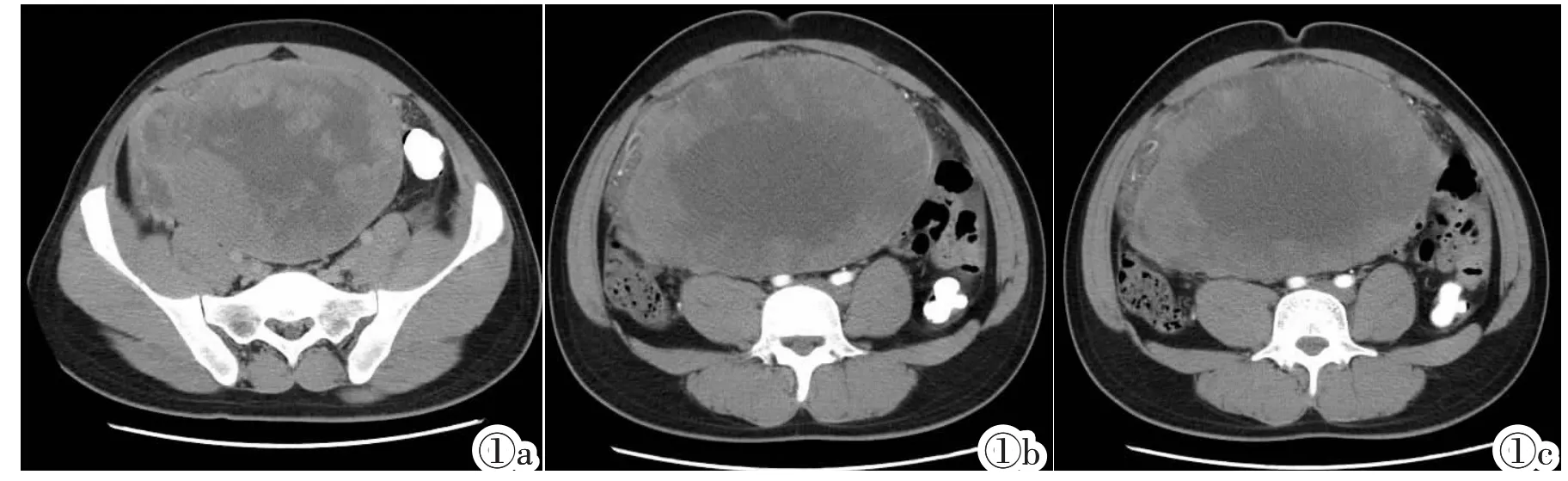
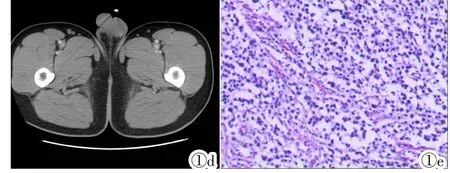
图1男,20岁,腹腔内型隐睾精原细胞瘤。图1a:CT平扫示盆腔内巨大囊实性肿块,境界清晰,密度不均,实性成分位于边缘部,中央见不规则的低密度坏死区,内见条状分隔,周围肠管受压、移位。图1b:增强动脉期肿块呈不均匀强化,边缘部实性成分轻度强化,中央低密度坏死区无强化。图1c:动脉期肿块边缘见增粗扭曲的睾丸动脉供血。图1d:患者右侧阴囊内睾丸缺如。图1e:镜下瘤细胞大小一致,排列呈巢状,间质为纤维血管组织,病理诊断:腹腔内型隐睾精原细胞瘤(HE)。
Figure 1.A 20-year-old male with seminoma in intraabdominal undescended testis.Figure 1a:CT scan shows a huge cystic solid mass in the pelvic cavity,with clear realm and uneven density.Solid components locate at the edge of the tumor,with irregular central necrosis of low-density,stripy separations,and surrounding bowel pressed and shifted.Figure 1b:In arterial phase,the lesion is heterogeneously enhanced,with edge of solid ingredients slightly enhanced,central necrotic area of low-density without enhancement.Figure 1c:Thickened and twisted testicular arteries are seen around the tumor.Figure 1d:The testis on the right side of the patient is absent in the scrotum.Figure 1e:Microscopy shows that the tumor cells are of the same size,arranged in nests,with interstitial fibrovascular tissue.The pathologic diagnosis is senminoma in intraabdominal undescended testis(HE).
2.2手术与病理结果
手术所见:肿块均位于盆腔内,境界清楚,包膜完整,周围结构均未见受侵,手术完整切除。


图2男,2 9岁,腹腔内型隐睾精原细胞瘤。图2 a:盆腔左侧囊实质性肿块,境界清楚,动脉期边缘部实质性成分轻度强化,中央低密度坏死区无强化,膀胱受压、移位。图2 b ,2 c:静脉期肿块边缘见增粗扭曲的睾丸静脉引流。图2 d:患者左侧阴囊内睾丸缺如。图2 e:镜下瘤细胞排列呈巢状,大小一致,间质为纤维血管组织,病理诊断:腹腔内型隐睾精原细胞瘤(H E)。
Figure 2.A 29-year-old male with seminoma in intraabdominal undescended testis.Figure 2a:A cystic solid mass with clear border is seen in the left pelvis.Substantial component on the edge shows
mild enhancement and central necrosis shows no enhancement,with bladder pressed and displaced.Figure 2b,2c:Thickened and twisted testicular veins are seen around the tumor.Figure 2d:Patient with left scrotum testicular agenesis.Figure 2e:Microscopy shows the tumor cells are arranged in nests,of the same size,with interstitial fibrovascular tissue.The pathologic diagnosis is senminoma in intraabdominal undescended testis(HE).
大体病理:切面灰红灰白,似鱼肉样,中央部分坏死,肿块越大,坏死区越明显,表面见白色结节,上附管状结构。
镜下所见:肿瘤细胞细胞质透亮,大小一致,排列呈巢状,其间质为纤维血管组织。
病理诊断:(腹腔内型隐睾)精原细胞瘤,附睾及输精管断端未见肿瘤累及。免疫组化:PLAP(+)、CD117(+)、AFP(+)、CD3(-)、CD20(-)、CD30(-)、LCA(-)、inhinbin-a(-)、CKP(-)、Ki-67(>60%+)。
2.3CT临床分期与病理分期对照
根据CT表现,本组15例术前均诊断为临床Ⅰ期,与病理诊断相符合。
3 讨论
3.1临床及病因
隐睾是最常见的睾丸先天性异常,分为腹腔内型隐睾及腹腔外型隐睾,其中腹腔内型隐睾少见,其发生率在成年人仅为0.3%[3],其最大的危害是引起男性不育和恶变发生精原细胞瘤,恶变的原因不仅在于隐睾本身,而且还与局部温度、血运障碍、内分泌失调、性腺发育不全等有关[4],Coupland等[5]认为,男性患者年龄大于32岁时腹腔内型隐睾恶变发生精原细胞瘤的机会明显升高。本病恶性程度低,生长缓慢,症状隐蔽,不易引起患者注意。在男性,根据临床资料统计,患者就诊时,75%为临床Ⅰ期,0%~15%为临床Ⅱ期,5%~10%为临床Ⅲ期,本组15例均为临床Ⅰ期,CT检查均未侵犯周围组织器官、未见腹膜后淋巴结转移及远处转移。据文献[6]报道,腹腔内型隐睾精原细胞瘤可压迫、甚至侵蚀输尿管及输精管而引起相应的临床症状,这也可能是腹腔内型隐睾精原细胞瘤的首发症状,但较少出现,本组15例均无上述症状。
3.2MSCT表现及诊断
临床上腹腔内型隐睾精原细胞瘤常常表现为下腹部肿块,其定位、定性诊断方法主要包括超声和CT[7-8],尤其是CT检查在腹腔内型隐睾精原细胞瘤的定位、定性诊断中占有重要地位。通过对本组15例患者CT影像资料的回顾性分析,腹腔内型隐睾精原细胞瘤有如下的CT影像表现特点:①CT平扫:盆腔内单发肿块,境界清楚,密度不均,呈囊实性改变,实性成分位于边缘,中央见不规则的低密度坏死区,肿块越大,坏死区越明显,内见条状分隔,邻近组织主要呈受压、移位改变,病灶内无脂肪及钙化,同侧阴囊内睾丸缺如;②CT增强:肿块呈不均匀强化,强化程度低,边缘部实性成份轻度强化,中央低密度坏死区无强化。动脉期于肿块边缘可见增粗扭曲的睾丸动脉供血,静脉期可见增粗扭曲的睾丸静脉引流,具有特征性,此是提示肿瘤发生于隐睾的直接征象,国外学者将其称为“睾丸血管蒂征”[9];③肿瘤很少发生转移[10]。
3.3CT临床分期及意义
影响腹腔内型隐睾精原细胞瘤预后最重要的因素是肿瘤的临床分期,腹腔内型隐睾精原细胞瘤的CT表现具有一定的特征,CT平扫结合增强和多种重建技术,对病变检出、病变病理改变、病变周围组织侵犯及判断腹膜后淋巴结转移、远处转移均很敏感,因此,CT检查对腹腔内型隐睾精原细胞瘤的术前诊断、临床分期有重要价值。
3.4鉴别诊断
腹腔内型隐睾精原细胞瘤主要与以下疾病鉴别:①与非未降睾丸来源的腹膜后病变相鉴别,包括表现为巨大肿块的腹膜后纤维化、淋巴瘤、淋巴转移瘤以及来源于神经或间质的原发性腹膜后肿瘤[11],根据上述CT征象及临床资料,一般不难鉴别。②与其他类型的未降睾丸恶性肿瘤鉴别,主要是间变型精原细胞瘤、胚胎性癌和恶性畸胎瘤等,此类肿瘤恶性程度高、侵袭性强,他们的体积一般显著小于腹腔内型隐睾精原细胞瘤[12],在早期极易发生淋巴转移,常常转移到髂内淋巴结和髂总淋巴结,血行转移也比较常见。③与腹腔内单纯隐睾鉴别[13]:腹腔内单纯隐睾主要表现为正常睾丸移行部位的软组织肿块影,偏小,直径≤2 cm,境界清楚,密度均匀,增强后轻度均匀强化。而腹腔内型隐睾精原细胞瘤肿块偏大,直径>2 cm,密度不均匀,内见低密度坏死区及条状分隔,增强后不均匀强化。
腹腔内型隐睾精原细胞瘤少见,临床症状隐蔽,当临床遇到年轻男性患者,发现下腹部肿块,应仔细检查双侧阴囊内睾丸是否缺如,警惕腹腔内型隐睾精原细胞瘤的可能性,CT增强见到增粗睾丸动脉及引流静脉则可确诊,及早发现及时治疗对腹腔内型隐睾精原细胞瘤的预后有着重要的意义。
[参考文献]
[1]吴阶平.吴阶平泌尿外科学 [M].济南:山东科学技术出版社,2004:253-1010.
[2]李晔雄,钱图南,余子豪,等.腹腔隐睾精原细胞瘤的临床特征分期和治疗探讨[J].中华放射肿瘤学杂志,1994,3(1):2-5.
[3]樊世富,吴金邦,郭园园,等.成人真两性畸形伴右侧隐睾恶变混合性生殖细胞瘤1例 [J].中国临床医学影像杂志,2013,24(5):377-378.
[4]郑彬,邓春华.睾丸精原细胞瘤57例的诊断与治疗[J].中华现代外科学杂志,2008,5(1):32-33.
[5]Coupland CA,Chilvers CE,Davey G,et al.Risk factors for testicular germ cell tumours by histological tumour type[J].Br J Cancer,1999,80(11):1859-1863.
[6]Pread O,Alian N,Andrada L,et al.Retmperitoneal seminoma as a first manifestation of a panially regressed(bumt-out)testicular germ cell tumor[J].Rom JMorphol Embryol,2011,52(1):193-196.
[7]Schild HH,Schweden FJ,Lang EK.Computed tomography in urology[M].New York:Stuttgart,1992:271-272.
[8]TroughtonAH,WaringJ,Longstaff A,et al.Theroleof magnetic resonance imaging in the investigation of undescended testes[J].Clin Radiol,1990,41(3):178-179.
[9]ValdevenitoJP,GallegosI,FernandezC,et al.Correlation betweenprimarytumorpathologicfeaturesandpresenceof clinical metastasis at diagnosis of testicular seminoma[J].Urology,2007,70(4):777-780.
[10]KarcaaltincabaM,KayaD,OzkanOS,et al.Preoperative multidetector computedtomographydiagnosis of aseminoma originating from an undescended testis by“testicular cascular pedicle”sign[J].J Comput Assist Tomogr,2006,30(5):794-795.
[11]Woodward PJ.Case 70:seminoma in an undescended testis[J]. Radiology,2004,231(2):388-392.
[12]贺大林,贺红旗.泌尿男生殖系统肿瘤学[M].西安:陕西科学技术出版社,1999:304-321.
[13]郭俊渊.现代腹部影像诊断学 [M].北京:科学出版社,2001:1319-1322.
Combination of ultrasound and MRI in the diagnosis of fetal posterior fossa anomalies
ZHANG Bo,YANG Tai-zhu,LUO Hong
(Department of Ultrasonography,West China Second Hospital,Sichuan University,Chengdu 610041,China)
Objective:To investigate the role of combined ultrasound and MRI in the prenatal diagnosis of fetal posterior fossa anomalies and to verify its clinical value.M ethods:The imaging data of cases suspected of fetal posterior fossa anomalies by prenatal ultrasound in our hospital were analyzed retrospectively from January 2011 to December 2012.We reviewed prenatal ultrasonography,MRI imaging,and outcome of all the cases after delivery as well as early postnatal imaging studies. Results:27 cases suspected of fetal posterior fossa anomalies by fetal sonography underwent MRI examination during the study period.9 were found to have normal posterior fossa structures by fetal MRI.In the remaining 18 cases(66.7%),posterior fossa abnormalities suspected by fetal sonography were confirmed by fetal MRI,of which 11 were live-born and 10 underwent postnatal MRI.There was complete agreement in fetal and postnatal MRI diagnoses in 5 infants(50%).In 2 cases(20%)fetal and postnatal MRI diagnoses disagreed and postnatal MRI revealed additional anomalies in 3 cases(30%).Conclusion:Ultrasonography is an effective method for prenatal identification of fetal posterior fossa anomalies.Antenatal MRI serves to confirm the sonographic findings as well as offering additional diagnostic information.However,postnatal MRI follow-up should be strongly emphasized.
Fetal diseases;Ultrasonography,prenatal;Magnetic resonance imaging
The MSCT diagnosis of sem inoma in intraabdom inal undescended testis
MU Hua-guo,SANG Ling,WANG Zhong-ping,CHEN Ping-you,CHEN Hai-bo,CHEN Lun-gang
(Department of Radiology,Taihe Hospital,Affiliated Hospital of Hubei University of Medicine,Shiyan Hubei 442000,China)
R714.53;R445.1;R445.2
A
1008-1062(2015)02-0111-03
R737.21;R814.42A[文章编号]1008-1062(2015)02-0114-04
2014-08-19;
2014-09-13
母华国(1974-),男,四川广元人,主治医师。
[收稿日期]2014-08-25;[修回日期]2014-09-04
张波(1985-),男,四川南充人,医师。
罗红,四川大学华西第二医院超声科,610041。

