急性椎基底动脉闭塞的治疗
吕燕华,曹亦宾,吕宪民,王海英,阚凤杰,庄 严
(河北省唐山市工人医院神经内二科,河北 唐山 063000)
·临床研究·
急性椎基底动脉闭塞的治疗
吕燕华,曹亦宾,吕宪民,王海英,阚凤杰,庄严
(河北省唐山市工人医院神经内二科,河北 唐山 063000)
[关键词]基底动脉;动脉闭塞性疾病;治疗
doi:10.3969/j.issn.1007-3205.2015.05.037
急性椎基底动脉闭塞是一种预后极差的疾病,早期血管再通是保证良好预后的惟一方法[1-2]。随着机械取栓装置的发展,尤其是支架取栓器的应用,为椎基底动脉和其他大血管闭塞的治疗打开了一个新的窗口。多种模式的联合治疗,极大提高了血管再通率并缩短再通时间,其中包括血栓抽吸、静脉或动脉溶栓、机械取栓、经皮血管内成形术(percutaneous translumin alangioplasty,PTA)和颅内植入支架等,但这些治疗方法在疗效、安全性方面尚未得到一致的意见。本研究探讨使用不同方法治疗急性基底动脉闭塞患者,并对治疗效果加以总结,旨在为临床提供帮助。
1资料与方法
1.1一般资料2012年1月—2013年1月我院收治4例急性基底动脉闭塞患者,均为男性,年龄42~61岁,平均(51.5±6.3)岁,发病到就诊时间3~48 h,2例症状波动逐渐加重,症状加重时美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分22~30分,平均(25.5±3.2)分。
1.2症状体征以头晕起病4例,言语不清3例,意识障碍4例,四肢瘫3例,偏瘫1例,眼球运动障碍3例。
1.3影像资料4例患者急诊行头颅CT除外颅内出血,数字减影血管造影(digital subtraction angiography,DSA)显示3例患者症状均为基底动脉中段急性闭塞引起,1例为椎动脉近端狭窄,狭窄率均在80%以上。
1.4治疗过程
例1,54岁,既往高血压病史,发病10.5 h,加重3.5 h入院,给予阿替普酶70 mg(0.9 mg/kg)静脉溶栓治疗,溶栓后患者症状无缓解,NIHSS评分36分,急行介入治疗,术中见左椎动脉V4段与基底动脉交界处急性血栓形成,右侧椎动脉前向血流缓慢,右侧椎动脉V1段狭窄,狭窄率约80%,并可见串联性狭窄病变,V4段急性闭塞,脑梗死溶栓(thrombolysisin cerebral infarction,TICI)分级2a级,将solitaire置于右椎动脉V4段与基底动脉交界处,缓慢释放,取出血栓后再次造影显示右椎动脉前向血流通畅,TICI分级3级。基底动脉中段狭窄,狭窄率约80%,选择gateway(2.0 mm×10.0 mm)小球囊于狭窄处扩张,造影显示右椎动脉及基底动脉顺性显影,血管内前向血流通畅,TICI分级3级,残留基底动脉近端狭窄,狭窄率20%(图1)。术后继续给予抗血小板及抗凝治疗,1个月后患者仍为闭锁状态,更年期生活质量评分量表(Menopause Rating Scale,MRS)评分5分。
例2,49岁,既往高血压病史,吸烟史,发病3 h入院,入院时NIHSS评分22分,给予阿替普酶共70 mg(0.9 mg/kg)静脉溶栓(发病后5 h)治疗,用药后患者症状好转,NIHSS评分7分,复查头部CT未见颅内出血。溶栓后约0.5 h患者呈浅昏迷状态,考虑血管再次闭塞,急行全脑DSA,发现左椎动脉V4段发出小脑后下动脉(posterior Inferior cerebellar artery,PICA)后以远未见显影,将solitaire置于基底动脉远端取出血栓,再次造影显示左椎动脉至基底动脉前向血流通畅,TICI分级2b级;左椎动脉V4段远端狭窄,狭窄率90%,观察10 min后,再次造影示左椎动脉V4段急性闭塞,植入Apollo支架1枚,左椎动脉V4段及基底动脉前向血流通畅,TICI分级3级(图2)。术后给予波立维75 mg口服1次/d、西洛他唑50 mg口服2次/d抗血小板聚集,低分子肝素皮下注射抗凝治疗,治疗1个月患者完全恢复,MRS评分0分。
例3,42岁,既往吸烟史,入院时症状较轻,次日加重,加重时NIHSS评分23分,紧急行全脑血管造影术发现双侧椎动脉前向血流缓慢,右椎动脉V4段以远未见显影,左椎动脉V4段以远闭塞,顿服300 mg波立维后行机械取栓术治疗,将solitaire置于基底动脉远端,取栓后再次造影,基底动脉及双侧大脑后动脉显影,基底动脉近中段重度狭窄,植入Apollo(2.5 mm×11.0 mm)球扩式支架后再次造影示基底动脉内血流通畅,前向血流TICI分级3级,较前改善,但基底动脉近段狭窄,狭窄率50%,考虑血管痉挛引起,撤出导引导管,10 min后再次造影显示基底动脉近端狭窄5%,血管痉挛较前缓解(图3)。术后次日患者四肢肌力恢复至4级,拔除气管插管,患者出现呼吸急促、咳痰费力,再次行气管插管,呼吸机辅助呼吸,患者四肢肌力出现波动,下降至0级。给予肝素联合替罗非班、波立维、西洛他唑四联治疗,经治疗1个月后,患者症状基本完全恢复,MRS评分0分。
例4,61岁,既往冠心病病史,发病2 d,症状加重7 h入院,诊断为急性后循环缺血,当时NIHSS评分26分。行急诊介入治疗。术前给予波立维300 mg胃管内注入,全脑血管造影术双侧椎动脉前向血流缓慢,右侧椎动脉优势,且相对左侧椎动脉更为缓慢,右侧椎动脉前向血流缓慢,右椎动脉V4段发出PICA后以远未见显影,考虑急性闭塞。左侧椎动脉V4段发出小脑下前动脉(anterior inferior cerebellar artery,AICA)后以远未见显影,前向血流TICI分级2b级,基底动脉远段及双侧大脑后动脉未显影,考虑基底动脉中段急性闭塞。微导管置于基底动脉中段,给予阿替普酶12 mg动脉内接触性溶栓,给药后造影显示基底动脉近段狭窄,狭窄率90%,再次给予阿替普酶10 mg后造影显示基底动脉近段狭窄,狭窄率80%,选用2.0 mm×10.0 mm小球囊于基底动脉近段行球囊扩张,右椎动脉V4段至基底动脉前向血流通畅,TICI分级3级,血管再通,但左侧大脑后动脉未见显影,考虑急性闭塞(图4)。术后给予波立维75 mg+静脉肝素1 000 U/h+盐酸替罗非班等抗栓治疗,术后次日患者头晕、复视,左上肢近端肌力3级,远端肌力2级,左下肢肌力3级。NIHSS评分14分。继续抗栓治疗患者症状好转,30 d时MRS评分3分。
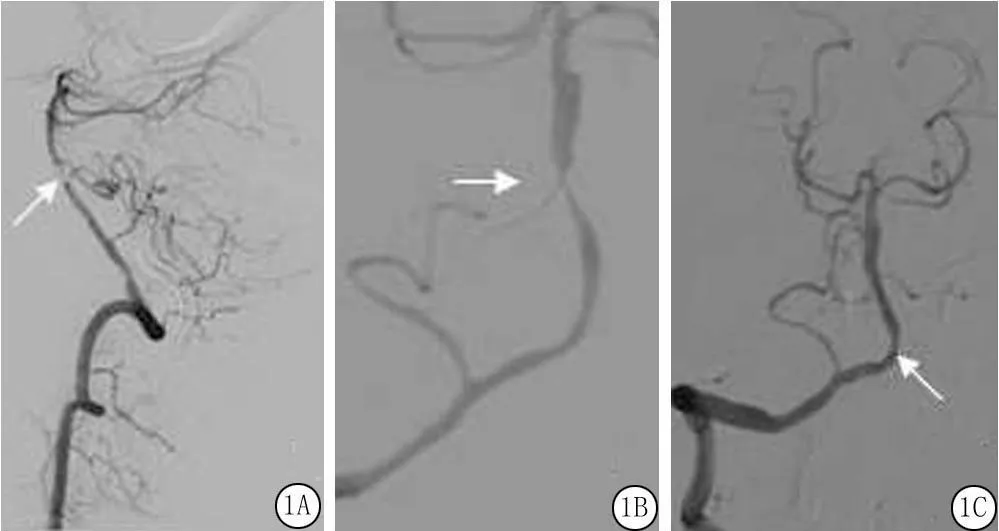
图1 脑血管造影A.左椎动脉V4段与基底动脉近段交界处可见急性血栓形成;B.使用solitaire取栓后造影示基底动脉中段狭窄80%;C.球囊扩张术后造影示基底动脉近段狭窄20%
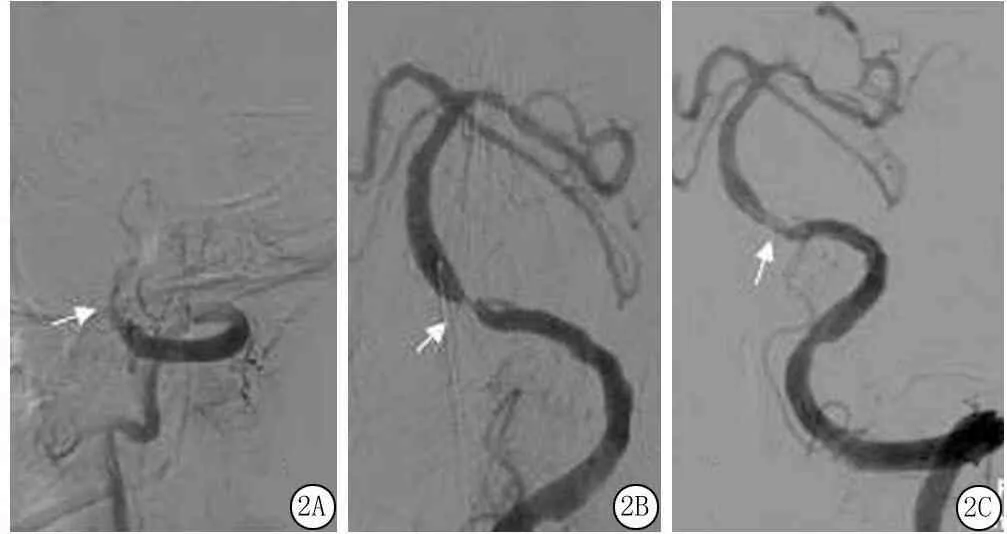
图2 脑血管造影A.左椎动脉V4段以远未见显影,考虑闭塞;B.左椎动脉V4段远端狭窄率90%;C.植入Apollo支架,前向血流通畅,TICI级3级
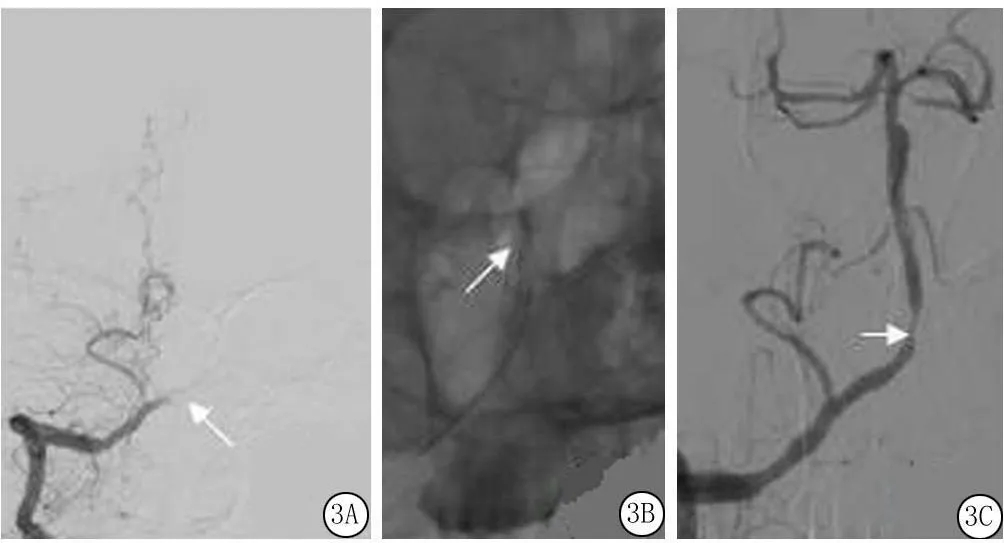
图3 脑血管造影A.右椎动脉造影V4段未见显影;B.使用 solitaire置于基底动脉远端行机械取栓;C.基底动脉近端重度狭窄,植入APOLLO(2.5 mm×11 mm)球扩式支架
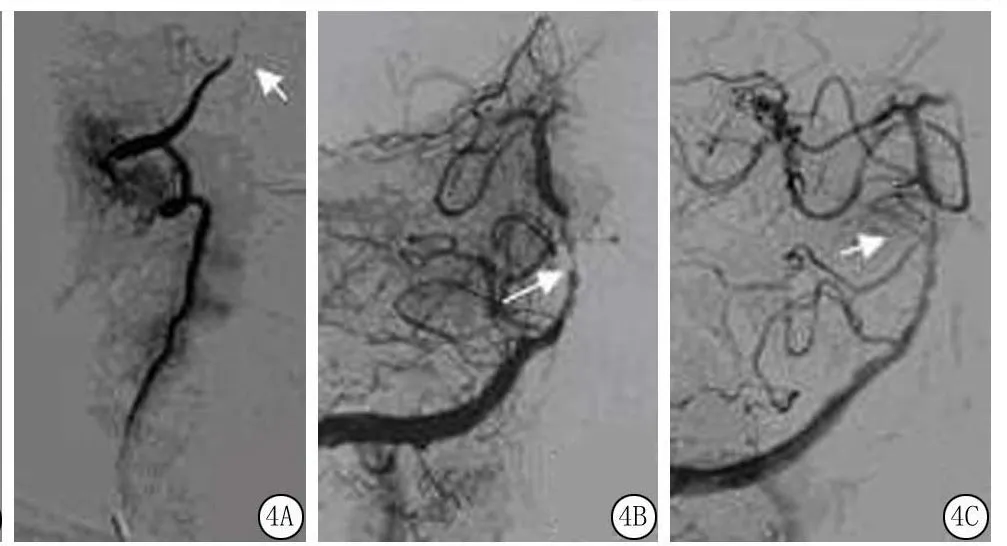
图4 脑血管造影A.右椎动脉V4段发出PICA后以远未见显影;B.阿替普酶动脉溶栓完成后显示基底动脉近段狭窄达90%;C.球囊扩张后前向血流通畅
2讨论
本研究4例患者由于发病过程、就诊时间、血管病变部位不同,所选择的治疗方法不同。例1患者就诊时已发病超过10 h,且NIHSS评分36分,考虑到后循环缺血耐受时间长,给予静脉溶栓,由于没有达到预期效果,采用动脉介入治疗,以减少患者残疾。经过solitaire取栓器取栓以及球囊扩张后,患者血流恢复,经过术后积极抗栓治疗,患者残疾程度减轻,30 d后患者仍然处于闭锁状态,MRS评分5分。分析疗效差原因与患者缺血时间长有关。solitaire取栓器能够使血管再通率达到80%~94%[3-4],多用于前循环大血管闭塞,椎基底动脉报告较少。Roth等[5]报道20例使用solitaire取栓器治疗颅内血管闭塞患者中有8例急性基底动脉闭塞,所有基底动脉闭塞患者血管完全再通,血流恢复良好定义为TICI>2级,良好功能恢复(MRS评分0~2分)达到50%,病死率37.5%,因此,虽然血管再通率很高,但临床疗效却有限,其原因可能与发病时NIHSS评分高、患者年轻、从发病到血管再通时间长、血栓长度及部位以及再通成功率等有关[6]。例2患者住院时在溶栓时间窗内,积极给予阿替普酶静脉溶栓治疗,溶栓后NIHSS评分由22分下降到7分,溶栓治疗有效。但0.5 h后,患者出现浅昏迷,考虑溶栓后血管再闭塞,紧急行全脑DSA得到证实并取出血栓,同时在血管狭窄处植入支架,保证血管通畅,恢复血流,患者恢复良好,30 d MRS评分为0分。急性基底动脉闭塞主要原因是在狭窄基础上局部血栓形成引起的动脉硬化性闭塞,或者是心源性或动脉到动脉栓子引起的栓塞。动脉硬化性损伤占基底动脉闭塞的26%~36%,静脉溶栓后缺血加重是由于溶栓的同时,激活凝血系统,使再灌注不足或延迟,微循环障碍,甚至血管再闭塞,动脉溶栓后再闭塞率为10%~30%[7]。研究显示,PTA和颅内植入支架,将动脉溶栓或取栓当作必需或补救措施,较单独静脉溶栓或动脉溶栓再通率高(70%~94%)[8-9]。因此,PTA和或颅内支架植入对部分再通患者是一种治疗选择。但是,静脉溶栓后血管内介入治疗的疗效及安全性尚未有肯定结论。最近一项针对静脉溶栓后介入治疗与单独静脉溶栓的研究被迫提前中断[10],原因是在疗效方面二者没有区别。例3患者以头晕住院,次日加重,加重后急查全脑血管造影术示桥脑延髓交界处急性脑梗死,之后患者出现眼位改变、意识障碍、四肢瘫,NIHSS评分23分,经过急诊介入治疗,患者症状基本恢复,之后病情进展,其原因包括血栓扩大、感染、拔出气管插管后呼吸费力加重等引起的体力消耗。经过积极综合治疗后,患者症状逐渐缓解,30 d MRS评分0分,本例患者发病后进展与血栓形成有关,之后进展除血栓进展外,还与桥脑延髓交界处病变导致的延髓麻痹、呼吸费力、痰液瘀积、误吸导致的感染有关,所以,在治疗过程中应兼顾其他卒中进展的原因。例4患者入院时已经超过静脉溶栓时间窗,直接动脉溶栓及球囊扩张治疗后,患者血流迅速恢复,保证了血流灌注,减轻了神经功能的继续损害。尽管保证了血流的供应,由于缺血时间长,患者神经功能未能完全恢复,术后NIHSS评分14分,30 d MRS评分3分。动脉溶栓的方法增加了药物与血栓的接触面积、减少药物总量,并可以通过微导丝机械性地破碎栓子,从而加速血栓的溶解,提高闭塞血管的再通率。急性脑梗死的动脉内接触溶栓治疗未得到美国食品和药物管理局的许可,但目前已经普遍应用于临床,主要应用于颈内动脉、大脑中动脉和基底动脉。PROACT Ⅱ[11]为一随机对照双盲安慰剂研究,评价动脉内注射重组尿激酶原对大脑中动脉急性闭塞导致的急性脑梗死,结果显示血管再通率明显提高。
在治疗过程中,3例患者使用了solitaire取栓器取栓,缩短血管再通时间,达到血管再通。de Rueda等[12]报道18例急性椎基底动脉患者,使用solitaire取栓,部分患者合并支架植入术,治疗后血流TICI≥2b级达到94.4%,72.2%患者NIHSS级改善,22.2%死亡,5.5%无改变,3个月时MRS评分0~2分9例(50.0%),3~5分5例(27.7%)。急性椎基底动脉闭塞的治疗方法,一直都是研究的热点,对不同患者采取不同治疗[13]可提高疗效,但仍需要大样本、随机、对照的研究。
[参考文献]
[1]Kim HY,Chung CS,Moon SY,et al.Complete nonvisualization of the basilar artery on MR angiography in patients with vertebrobasilar ischemic stroke:favourable outcome factors[J].Cerebrovasc Dis,2004,18(4):269-276.
[2]Davis SM,Donna GA.Basilar artery thrombosis:recanalization is the key[J].Stroke,2006,37(9):2440.
[3]Brekenfeld C,Schroth G,Mordasini P,et al.Impact of retrievable stents on acute ischemic stroke treatment[J].AJNR Am J Neuroradiol,2011,32(7):1269-1273.
[5]Roth C,Papanagiotou P,Behnke S,et al.Stent-assisted mechanical recanalization for treatment of acute intracerebral artery occlusions[J].Stroke,2010,41(11):2559-2567.
[6]Mordasini P,Brekenfeld C,Byrne JV,et al.Technical feasibility and application of mechanical thrombectomy with the Solitaire FR Revascularization Device in acute basilar artery occlusion[J].AJNR Am J Neuroradiol,2013,34(1):159-163.
[7]Becker KJ,Monsein LH,Ulatowski J,et al.Intraarterial thrombolysis in vertebrobasilar occlusion[J].AJNR Am J Neuroradiol,1996,17(2):255-262.
[8]Kashiwagi J,Kiyosue H,Hori Y,et al.Endovascular recanalization of acute intracranial vertebrobasilar artery occlusion using local fibrinolysis and additional balloon angioplasty[J].Neuroradiology,2010,52(5):361-370.
[9]Broderick JP,Palesch YY,Demchuk AM,et al.Endovascular therapy after intravenous t-PA versus t-PA alone for stroke[J].N Engl J Med,2013,368(10):893-903.
[10]Chandra RV,Law CP,Yan B,et al.Glasgow coma scale does not predict outcome post-intra-arterial treatment for basilar artery thrombosis[J].AJNR Am J Neuroradiol,2011,32(3):576-580.
[11]Furlan A,Higashida R,Wechsler L,et al.Intraarterial prourokinase for acute ischemic stroke.The PROACT Ⅱ study:a randomized controlled trial.Prolyse in Acute Cerebral Thromboembolism[J].JAMA,1999,1282(21):2003-2011.
[12]de Rueda ME,Parrilla G,Zamarro J,et al.Treatment of acute vertebrobasilar occlusion using thrombectomy with stent retrievers:initial experience with 18 patients[J].AJNR Am J Neuroradiol,2013,34(5):1044-1048.
[13]高爱鲜,郭书英.基底动脉狭窄或闭塞15例临床分析[J].河北医科大学学报,2006,27(5):426-427. HY,Chung CS,Moon SY,et al.Complete nonvisualization of the basilar artery on MR angiography in patients with vertebrobasilar ischemic stroke:favourable outcome factors[J].Cerebrovasc Dis,2004,18(4):269-276.
(本文编辑:赵丽洁)
[收稿日期]2014-03-12;[修回日期]2014-04-29
[作者简介]吕燕华(1976-),女,河北唐山人,河北省唐山市工人医院副主任医师,医学硕士,从事神经内科疾病诊治研究。
[中图分类号]R543.5
[文献标志码]B
[文章编号]1007-3205(2015)05-0602-04

