2型糖尿病性视网膜病变相关危险因素分析
陈晓君?高永杰
【摘要】 目的 通过对2型糖尿病性视网膜病变(DR)发病情况的分析, 探讨其相关危险因素。方法 78例DR患者, 依据DR不同程度分为A组:非增生性糖尿病性视网膜病变(NPDR)45例, B组:增生性糖尿病性视网膜病变(PDR)33例, 分别对其年龄、病程、血糖等因素进行统计学分析, 比较其差异性。 结果 B组患者与A组患者相比, 病程长, 血糖控制不佳, 两组比较差异均有统计学意义(F=44.113、82.710, P<0.05), 两组年龄比较差异无统计学意义(F=0.047, P>0.05)。结论 DR的发生与多因素相关, 随着病程的增加, DR发病率逐渐升高, PDR发生率也逐渐增高, 血糖控制不佳会加速DR的进展。
【关键词】 2型糖尿病性视网膜病变;相关危险因素
DOI:10.14163/j.cnki.11-5547/r.2016.10.054
糖尿病(diabetes mellitus, DM)是一种多病因引起的慢性代谢障碍性疾病, DM可引起多种并发症的发生, 其中糖尿病性视网膜病变(diabetic retinopathy, DR)是DM眼部并发症中最常见的一种, 其主要为视网膜微血管异常所致, 已成为常见致盲眼病之一[1, 2]。近年来, 随着DM发病率的上升, DR的发病率及致盲率也在逐渐上升。本文通过对DR患者临床资料的收集, 分析其发病相关危险因素, 现报告如下。
1 资料与方法
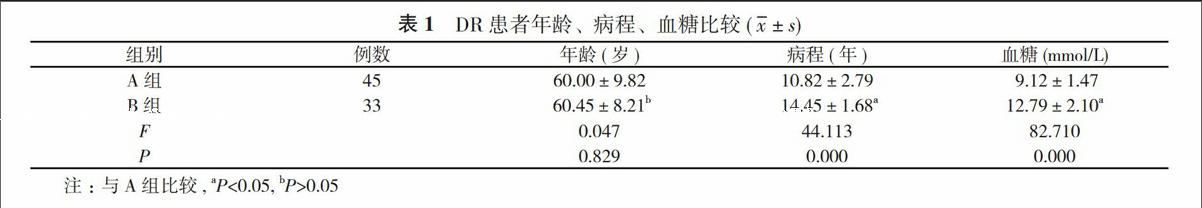
1. 1 一般资料 选取2014年1~12月在本科住院DR患者78例, 年龄40~75岁, 平均年龄(60.19±9.12)岁, 男30例(38%), 女48例(62%)。依据美国糖尿病视网膜病变早期治疗研究协作组(Early Treatment Diabetic Retinopathy Study Research Group, ETDRS)和Wisconsin糖尿病视网膜病变流行病学研究组等的资料, 2001年国际糖尿病视网膜病变严重程度分级标准, 分为A组:非增生性糖尿病性视网膜病变(nonproliferative diabetic retinopathy, NPDR)45例(58%), B组:增生性糖尿病性视网膜病变(proliferative diabetic retinopathy, PDR)33例(42%)。
1. 2 方法 分别对两组年龄、病程、血糖等因素进行统计学分析, 比较其差异性。
1. 3 统计学方法 采用SPSS17.0统计学软件对研究数据进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用方差检验。P<0.05表示差异具有统计学意义。
2 结果
B组患者病程大于A组, 且血糖高于A组, 两组比较差异有统计学意义(P<0.05), 两组年龄比较差异无统计学意义(P>0.05)。见表1。
3 讨论
DR是DM最常见也是最严重的眼部并发症, 为主要致盲因素之一, 随着病程的进展, PDR发生率逐渐增加[1]。DR具有高发病率、高致盲率、高复发率的特点, 对人们的生活质量尤其是DM患者的生活质量造成严重的威胁。
糖尿病病程的长短与DR的发生发展有着密切的联系[3]。许多国内外学者通过大量的研究证实, DM病程越长, DR患病率越高, 且随着病程的进展, PDR发生率也逐渐增加。美国的流行病学调查结果[4]显示:DR的患病率在病程<10年组为7%, 10~14年组为26%, ≥15年组为63%, 而30年组则高达95%。国内报道[5]认为, 糖尿病病程每增加1年, 平均有7.8%的糖尿病发展可为DR, 且病程>10年者较<5年者, DR患者危险度增加3.95倍。本文报道病例中, 糖尿病病程均较长, 与国内外报道基本一致, 但其中5例患者病程较短(<5年), 且1例发现糖尿病仅3年, 这可能与患者难以准确估计患病起始时间及个体视网膜组织对糖尿病病变敏感性差异有关。
血糖控制不佳是DR发生发展的重要危险因素[3, 6, 7]。糖化血红蛋白(glaycohemoglo-bin Ale, HbA1c)是血红蛋白被糖基化后的产物, 其平均寿命约为3个月, 可反映3个月内血糖水平的高低, 故HbA1c可作为糖尿病血糖控制程度的重要指标。HbA1c的增高与DR的发生、发展密切相关, 平均HbA1c的增高是DR发生、发展的危险因素[7]。长期HbA1c 的增高, PDR发生率也增加, HbA1c水平越高, PDR越严重, 且在HbA1c控制正常后并不能阻断PDR的进一步发展, 因此在DM发生初期, 血糖的控制至关重要。本文报告病例中, DR患者都存在长期血糖的增高, 且HbA1c均高于正常水平, 与文献报道一致。
综上所述, DR的发生发展与DM病程及血糖水平密切相关, 病程越长, DR发生率越高, 血糖控制欠佳, 可加速DR的发展, 因此对糖尿病患者应做好早期血糖控制, 以减少并发症的发生。
参考文献
[1] 徐云. 2型糖尿病患者视网膜病变相关危险因素临床分析.大连医科大学, 2014.
[2] Guigui S, Lifshitz T, Levy J. Screening for diabetic retinopathy: review of current methods. Hosp Pract (Minneap), 2012, 40(2):64-72.
[3] 陈霞琳, 汪迎, 张凯, 等.糖尿病性视网膜病变相关危险因素分析.临床眼科杂志, 2013, 21(4):320-322.
[4] 黄叔仁, 张晓峰.眼底病诊断与治疗.北京:人民卫生出版社, 2006:284.
[5] 游然, 张利华.糖尿病视网膜病变发生相关因素分析.中国实用医刊, 2012, 39(4):27-29.
[6] Chatziralli IP, Sergentanis TN, Keryttopoulos P, et al. Risk factors associated with diabetic retinopathy in patients with diabetes mellitus type 2. BMC Res Notes, 2010, 3(4):153.
[7] 马金力, 朱成义.糖尿病视网膜病变与糖化血红蛋白的关系.首都医科大学学报, 2011, 32(4):562-564.
[收稿日期:2015-12-09]

