MoCA和MMSE在老年患者不同麻醉方式下肢骨科手术后认知功能评估中的应用比较
周红梅,邓龙蛟,李水英,赵红炜
(1佛山市南海区第二人民医院,广东佛山 528200;2广东省人民医院)
MoCA和MMSE在老年患者不同麻醉方式下肢骨科手术后认知功能评估中的应用比较
周红梅1,邓龙蛟2,李水英1,赵红炜1
(1佛山市南海区第二人民医院,广东佛山 528200;2广东省人民医院)
目的 比较蒙特利尔认知评估量表(MoCA)和简易智力量表(MMSE)对老年患者不同麻醉方式下肢骨科手术后认知功能的评估效果。方法 将80例行下肢骨科手术的老年患者(年龄≥65岁)随机分为腰硬联合麻醉组和全凭静脉麻醉组各40例,分别采用腰硬联合麻醉和全凭静脉麻醉施术。两组分别于术前及术后1、3、5、7 d采用MoCA及MMSE评估认知功能。结果 与术前比较,两组术后各时点 MoCA评分均降低,全凭静脉麻醉组降低更明显(P均<0.05);与术前比较,两组术后1 d MMSE评分均降低,且全凭静脉组降低更明显(P均<0.05),两组术后3、5、7 d MMSE评分较术前无明显变化(P均>0.05)。术后各时点MoCA评估两组术后认知功能障碍(POCD)发生率均高于MMSE(P均<0.05),MoCA、MMSE评估全凭静脉麻醉组术后POCD发生率均高于腰硬联合麻醉组(P均<0.05)。结论 MoCA对老年患者下肢骨科手术后早期认知功能的评估效果优于MMSE,且两种量表均显示全凭静脉麻醉患者术后POCD发生率高于腰硬联合麻醉。
认知功能障碍;简易智力量表;蒙特利尔认知评估量表;下肢骨科手术;老年人
术后认知功能障碍(POCD)是指麻醉手术后出现定向、思维、记忆等认知能力的改变[1]。目前,国内常采用简易智力量表(MMSE)评估POCD,但MMSE对非痴呆患者的认知功能损害检出敏感性较低,容易漏诊[2,3]。国外研究认为,蒙特利尔认知评估量表(MoCA)是一种简便、快速、经济、无创,并针对轻度认知功能障碍的筛查工具,对早期认知功能障碍的评估优于MMSE[3,4]。目前,这两种量表在老年患者下肢骨科手术后早期认知功能评估中的应用比较鲜见报道,为此我们进行了如下研究。
1 资料与方法
1.1 临床资料 选择2013年5月~2014年5月佛山市南海区第二人民医院收治、择期行下肢骨科手术的老年患者80例,男39例、女41例,年龄(73.5±7.5)岁,BMI 22.7±4.1;髌骨骨折13例,胫腓骨骨折29例,股骨颈骨折20例,股骨粗隆骨折18例。排除年龄<65岁者,存在意识障碍、精神疾病、镇静药物用药史者,合并严重肝肾功能障碍及心肺功能不全者,MMSE评分<24分者,受教育程度<9年者。将患者随机分为腰硬联合麻醉组和全凭静脉麻醉组各40例,两组一般资料具有可比性。
1.2 麻醉及治疗方法 患者术前均不用药,进入手术室后,开放外周静脉通路,监测血压、血氧饱和度和心电图。腰硬联合麻醉组在L3、4行腰椎穿刺术,成功后注入0.5%布比卡因1.2~1.8 mL,必要时硬膜外腔追加2%利多卡因,麻醉平面控制在T10以下,持续低流量吸氧,不辅助应用镇静或镇痛药物。全凭静脉麻醉组以咪唑安定0.05~0.1 mg/kg、异丙酚1~2 mg/kg、芬太尼4~6 μg/kg、维库溴铵0.1 mg/kg静脉诱导麻醉,气管插管成功后连接麻醉机;设定潮气量6~10 mL/min,呼吸频率12次/min,维持ETCO235~40 mmHg。两组均持续微量泵泵注丙泊酚及瑞芬太尼维持麻醉。髌骨骨折、胫腓骨骨折患者均行切开复位内固定术,股骨颈骨折患者行人工股骨头置换术,股骨粗隆骨折患者行动力髋螺钉内固定术。
1.3 术后认知功能评定 两组均于术前及术后1、3、5、7 d采用MoCA与MMSE评估认知功能。MoCA包括视空间、执行、命名、注意力、抽象、延迟记忆和定向力,总分30分,≥26分为正常。MMSE包括定向力、记忆力、注意力和计算力、回忆能力、语言能力,总分30分,>26分为正常。计算患者术前两种评估方法各项目得分的标准差,将手术前后各项得分差值与标准差相比,若两项及以上降分值≥1个标准差,则认为该患者发生POCD[7]。
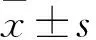
2 结果
2.1 两组手术前后MoCA、MMSE评分比较 与术前比较,两组术后1、3、5、7 d MoCA评分均降低,全凭静脉麻醉组降低更明显(P均<0.05),见表1。与术前比较,两组术后1 d MMSE评分均降低,全凭静脉麻醉组降低更明显(P均<0.05),两组术后3、5、7 d MMSE评分与术前比较无明显变化(P均>0.05),见表2。
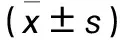
表1 两组手术前后MoCA评分比较
注:与同组术前比较,*P<0.05;与全凭静脉麻醉组同时点比较,#P<0.05。
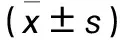
表2 两组手术前后MMSE评分比较
注:与同组术前比较,*P<0.05;与全凭静脉麻醉组同时点比较,#P<0.05。
2.2 MoCA、MMSE对两组术后POCD发生情况的评估比较 两组术后1、3、5、7 d,MoCA评估患者术后POCD发生率均明显高于MMSE(P均<0.05),全凭静脉麻醉组MoCA、MMSE评估患者术后POCD发生率均明显高于腰硬联合麻醉组(P均<0.05)。见表3。
3 讨论
POCD属于轻度的神经认知障碍(MCI),多见于老年人[5,6]。随着社会老龄化及医学技术的发展,老年手术患者数量明显增多,术后POCD发生率也逐渐升高,治疗POCD的重点在于及时确诊,并给予早期干预及处理[7,8]。神经心理学测验是诊断POCD的常用工具,不仅具简便、易行、省时和易于推广等优点,还具有可数量化的优势。国内常应用MMSE评估患者术后认知功能,但其分项比较粗略,侧重于定向记忆、注意力、回忆和语言方面的评定,不能全面反映认知功能,对非痴呆患者认知功能损害检出敏感性较低,仅为24.2%~69.0%[9]。MoCA是近年来国外使用较多的一种用于评估脑功能的量表,其分项比较详细,不仅包括了MMSE所评定的内容,还注重抽象思维、 记忆延迟等MMSE没有涉及到的领域,可较全面地反映认知功能,是一种针对MCI的筛查工具[10]。目前MoCA在我国已逐渐用于多种早期认知功能障碍相关疾病的研究[10],但用于术后认知功能评价的研究少见报道。

表3 MoCA、MMSE评估两组术后POCD发生率比较
注:与同组MMSE评估比较,*P<0.05;与全凭静脉麻醉组相同量表比较,#P<0.05。
本研究结果显示,两组术后1、3、5、7 d MoCA评估POCD的发生率均高于MMSE,分析原因可能与以下因素有关:①MoCA分项比较详细,不仅包括了MMSE所评定的内容,还注重抽象思维、记忆延迟等MMSE没有涉及到的一些项目,如延迟记忆项目在MMSE中占3分,而在MoCA中则占5分[9]。②延迟记忆及视空间、执行功能均为反映早期认知功能受损的项目。视空间执行功能在MMSE中占4分,而在MoCA中为5~6分[11]; MMSE中只有1项反映视空间功能的测试,并且是比较简单的二维空间;而MoCA反映的是较难的三维空间测试,其中画钟试验虽反映的是二维空间,但却加入了空间位置的测试。在执行功能项目中,MMSE是以三部命令为测试内容,无概念转换及联想,而MoCA中连线B试验和词语抽象试验分别反映了概念转换及分析,画钟试验反映了命令的执行。注意力项目中,MoCA增加了除计算力以外的数字广度及目标字母识别项目。腰硬联合麻醉和全凭静脉麻醉是老年下肢骨科手术中常用的麻醉方法[12]。本研究MoCA、MMSE评估结果均显示,全凭静脉麻醉组术后POCD发生率高于腰硬联合麻醉组,与以往报道一致[13,14]。
综上所述,MoCA对老年患者下肢骨科手术后早期认知功能的评估效果优于MMSE,且两种量表均显示全凭静脉麻醉患者术后POCD发生率高于腰硬联合麻醉。
[1] Dodds C, Allison J. Postoperative cognitive deficit in the elderly surgical patient[J]. Br J Anaesth, 1998,81(3):449-462.
[2] O′Bryant SE, Humphreys JD, Smith GE, et al. Detecting dementia with the mini-mentalstate examination in highly educated individuals[J]. Arch Neurol, 2008,65(7):963-967.
[3] Nasreddine ZS, Phillips NA, Bedirian V, et al. The montreal cognitive assessment, MoCA: a brief screening tool for mild cognitive impairment[J]. J Am Geriatr Soc, 2005,53(4):695-699.
[4] Lee JY, Dong Woo Lee, Cho SJ, et al. Brief screening for mild cognitive impairment in eldedy outpatient clinic: validation of the Korean version if the montreal cognitive assessment[J]. J Geriatr Psychiatry Neurol, 2008,21(2):104-110.
[5] Monk TG, Weldon BC, Garvan CW, et al. Predictors of cognitive dysfunction after major noncardiac surgery[J]. Anesthesiology, 2008,108(1):18-20.
[6] Kadoi Y, Goto F. Factors associated with postoperative cognitive dysfunction in patients undergoing cardiac surgery[J]. Surg Today, 2006,36(12):1053-1054.
[7] 中国防治认知功能障碍专家共识专家组.中国防治认知功能障碍专家共识[J].中华内科杂志,2006,45(2):171-173.
[8] Bekker AY, Weeks EJ. Cognitive function after anesthesia in the elderly[J]. Best Pract Res Clin Anaesthesiol, 2003,17(2):259-272.
[9] Mowla A, Zandi T. Mini-mental status examination: a screening instrument for cognitive and mood disorders of eldly[J]. Alzheimer Dis Assoc Disord, 2006,20(2):124-125.
[10] 陈宁,何俐.蒙特利尔认知评估(MoCA)的研究应用概况[J].中国神经精神疾病杂志,2009,35(10):632-634.
[11] Hoogenraad TU. Paradigm shin in trealmenl of Wilson′s disease: zinc therapy now treatment of choice[J]. Brain Develop, 2006,28(3):141-l46.
[12] Zhang B, Tian M, Zhen Y, et al. The effects of isoflurane and desflurane on cognitive function in humans[J]. Anesth Analg, 2012,114(2):410-415.
[13] Fodale V, Santamaria LB, Schifilliti D, et al. Anaesthetics and postoperative cognitive dysfunction: a pathological mechanism mim-icking alzheimer′s disease[J]. Anaesthesia, 2010,65(4):388-395.
[14] 徐俊峰.不同麻醉方式对老年骨科患者术后认知功能的影响[J].实用临床医药杂志,2012,16(13)118-120.
佛山市医学类科技攻关项目(201308153)。
10.3969/j.issn.1002-266X.2016.16.020
R473.74
B
1002-266X(2016)16-0057-03
2015-10-19)

