宫颈HPV检测在宫颈癌前病变筛选中的临床意义
周秋莲
【摘要】 目的:研究分析宫颈HPV检测在宫颈癌前病变筛选中的临床意义。方法:选取2013年1月-2015年1月在笔者所在医院进行宫颈HPV筛查的1672例患者为分析对象,经TCT初步筛选出335例患者,随后行宫颈活组织病理检查及PCR检测,分析评价HPV的检测结果与关系。结果:TCT检查初步筛选出335例,其中NILM 4.48%,ASCUS 9.55%,LSIL 12.24%,HSIL 68.36%,SCC 5.37%。病理检查结果CINⅠ共56例,CINⅡ共86例,CINⅢ共160例,SCC共18例。TCT检查在筛查宫颈病变中各分型与病理分级比较差异无统计学意义(字2=5.659,P=0.082>0.05)。335例患者中经PCR检测,阳性298例(88.96%),阴性37例(11.04%),经卡方Fisher确切概率法统计分析发现,不同病理分级之间PCR检查比较差异有统计学意义(字2=23.341,P=0.000<0.01)。另外,PCR检查与病理检查分级之间结果行Kendall等级相关系数,tau-b=-0.237,P=0.000,PCR检测与结果具有相关性。另外,病理检查与PCR检查统计学分析结果比较差异有统计学意义(字2=10.091,P=0.001<0.01)。以病理检查结果为金标准,PCR检测的敏感度为93.13%,特异性为100%。结论:TCT检查对初步筛选宫颈HPV具有一定的临床意义,PCR检测的敏感度较高,且对各级诊断具有高度统一性,病理检查是诊断的金标准。早期HPV感染的检测并及时的处理,从而能一定程度上起到预防宫颈癌发生的作用。
【关键词】 宫颈癌; HPV; TCT; PCR; 病理活组织检查
中图分类号 R737.33 文献标识码 B 文章编号 1674-6805(2016)9-0083-02
doi:10.14033/j.cnki.cfmr.2016.9.046
宫颈癌是仅次于乳腺癌而居于女性患者第二位的恶性肿瘤[1]。目前,宫颈癌的筛查多采用宫颈脱落细胞检查及人乳头状瘤病毒(human papillomaviruses,HPV)检查。HPV可导致人的皮肤或黏膜增生,其感染被认为是宫颈癌发生的一项必要条件,特别是高危型人乳头瘤病毒(HR-HPV)持续性感染[2]。而有相关研究表明,HPV感染与宫颈癌的发生确实有密切关系,但从HPV感染到宫颈癌的发生需要较长时间,因此HPV检测的意义在于通过早期HPV感染的检测并及时的处理,从而能一定程度上起到预防宫颈癌发生的作用[3]。
1 资料与方法
1.1 一般资料
以2013年1月-2015年1月在笔者所在医院进行宫颈HPV筛查的1672例患者为研究对象,患者年龄24~60岁,平均(41.26±14.24)岁。所有患者均已婚或有性生活史,纳入研究的所有患者均为非孕期,无自身免疫性相关疾病,无重要脏器功能异常,无其他慢性疾病,均为初诊患者。
1.2 材料
液基细胞保存液,细胞过滤器,细胞采样器,光学显微镜,玻片,阴道镜,苏木精染液,EA50染液,95%乙醇,盐酸,橘黄G6,PCR仪,生物传感芯片阅读仪,恒温水浴箱,离心机,人乳头状瘤病毒分型检测试剂,DNA提取试剂等。
1.3 方法
1.3.1 TCT检查与病理检查 分别取所有患者的宫颈脱落细胞行液基薄层细胞学检查(thinprep cytologic test,TCT)检查。取材前要求患者近期内无性生活、阴道用药史。具体方法为:患者取截石位,扩阴器扩开阴道,用生理盐水棉签轻轻擦拭阴道以拭去分泌物,然后采用细胞采样器中无菌毛刷同方向刷拭宫颈管,随后将毛刷上的宫颈脱落细胞洗入细胞保存液中备用。随后制作薄层细胞涂片,然后进行巴氏染色并光学显微镜下观察,结果以下述判定标准进行判定。经TCT检查为ASCUS、LSIL、HSIL及SCC需进一步行阴道镜检查及取活组织病理学检查(记为≥ASCUS)。
1.3.2 PCR检查 然后以上述TCT检查剩余细胞保存液进行PCR检测。首先是处理细胞保存液得到HPV的DNA,随后将扩增混合液、Taq酶配置成PCR反应体系,装入扩增管后标记好样本及阳性对照流池内控品,然后加入DNA模版,将配置好的PCR扩增体系放入PCR仪进行扩增。扩增完毕后进行离心,离心后加入阳性对照流池内控品扩增产物,然后95 ℃变性处理。最后采用生物传感芯片阅读仪进行检测。结果判断以下述判断标准进行。
1.4 评定标准
1.4.1 液基细胞学检查分型 无上皮内瘤变或恶性病变(NILM);不确定意义的不典型麟状上皮细胞(ASCUS);低级别麟状上皮内病变(LSIL);髙级别麟状上皮内病变(HSIL);麟状细胞癌(SCC)。ASCUS、LSIL、HSIL及SCC为异常。
1.4.2 病理学检查分级标准 共可分为正常,CIN(Ⅰ、Ⅱ、Ⅲ)及SCC。CIN Ⅰ级:异型细胞局限于上皮层的下1/3,为轻度非典型增生。CIN Ⅱ级:异型细胞占上皮层的1/2~2/3,且细胞异型性更明显,为中度非典型增生。CIN Ⅲ级:异型细胞超过上皮层的2/3,为重度非典型增生。达全层者为原位癌,其细胞异型性十分明显,核分裂像增多,原位癌可出现病理性核分裂像。
1.4.3 PCR检测结果判定 有效:阳性对照流池的信号值>40 m°,且阴性对照流池信号值<40 m°;分型探针阳性:探针的信号值≥40 m°;分型探针阴性:探针的信号值<40 m°;无效:阳性对照流池的信号值<40 m°,或者阴性对照流池信号值>40 m°。
1.5 统计学处理
将研究数据录入统计学分析软件SPSS 19.0进行统计学处理与分析,计数资料采用字2 Fisher确切概率法检验,检验水准为α=0.05,P<0.05为差异有统计学意义。
2 结果
根据液基细胞学检查分级标准,1672例通过TCT检查认为335例患者需要进一步明确检查(20.04%)。TCT检查结果报告为335例患者中NILM占4.48%,ASCUS占9.55%,LSIL占12.24%,HSIL占68.36%,SCC占5.37%。
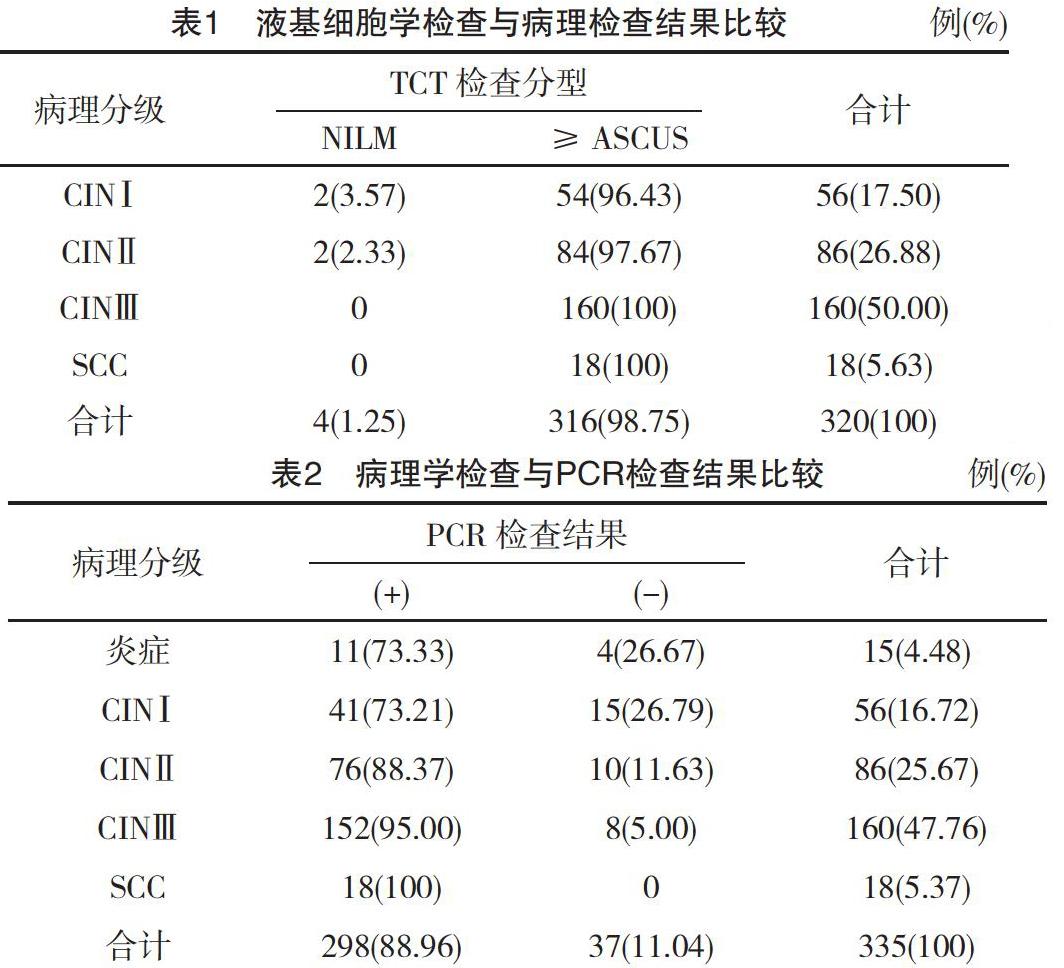
病理检查结果CINⅠ患者56例中,TCT检查有异常者占96.43%,TCT检查有3.57%的误检率。另外病理检查结果CINⅡ患者86例中,TCT检查有异常者占97.67%,TCT检查有2.33%的误检率。TCT检查与病理检查对CINⅢ及SCC的检出结果一致,见表1。经采用卡方检验中Fisher确切概率法统计分析发现,依据病理检查结果为判定结果金标准,发现TCT检查在筛查宫颈病变中分型与病理分级比较差异无统计学意义(字2=5.659,P=0.082>0.05)。
335例患者中经PCR检测,阳性298例(88.96%),阴性37例(11.04%),经采用卡方检验中Fisher确切概率法统计分析发现,不同病理分级之间PCR检查比较差异有统计学意义(字2=23.341,P=0.000<0.01),见表2。
进一步分析发现,PCR检查时CINⅠ的阳性检出率为73.21%(41/56),CINⅡ阳性检出率88.37%(76/86),CINⅢ的阳性检出率为95.00%(152/160),SCC的阳性检出率为100%(18/18)。Kendall等级相关系数,tau-b=-0.237,P=0.000,PCR检测与结果具有相关性。
另外,335例患者病理检查异常者320例(95.52%),PCR检测阳性患者298例(88.95%)。病理检查与PCR检查统计学分析结果比较差异有统计学意义(字2=10.091,P=0.001<0.01)。以病理检查结果为金标准,PCR检测的敏感度为93.13%(298/320),特异性为100%(15/15),阴性预测值为40.54%(15/37)。
3 讨论
宫颈癌是女性常见的恶性肿瘤之一,据统计宫颈癌所致女性患者的发病率和死亡率居女性患者恶性肿瘤的第二位,居我国女性恶性肿瘤患者第一位[4]。目前可以肯定的认为,HPV病毒感染是导致宫颈病变甚至癌变的主要因素之一。而通过早期筛查HPV病毒感染情况及明确宫颈是否病变及病变程度,对预防和治疗均具有十分重要的临床意义。
HPV病毒目前存在多种类型,分为低危型(LR-HPV)及高危型(HR-HPV),又特别是HR-HPV的持续性感染大大提高宫颈癌变的可能。研究表明,HR-HPV感染所致宫颈癌变的发生机制可归纳为:HPV病毒基因E区是病毒主要的致病基因调控和表达区域,其中E6、E7基因是主要的致病基因[5]。HPV病毒的DNA可整合到宿主细胞的DNA中,从而使得HPV病毒大量表达E6、E7蛋白,而这两种蛋白能够一定程度上抑制p53和Rb基因产物,继而导致癌蛋白产生并影响宿主细胞的周期蛋白,最终可导致宿主细胞的细胞周期紊乱而癌变[6]。
从HPV的致病机制及高危因素分析,有效的检测HPV感染情况及HPV类型,有助于评估病情风险程度及指导采取合理的治疗措施。宫颈上皮样内瘤样病变(cervical intraepithelial neoplasm,CIN)是宫颈癌前病变的一组统称。从CINⅠ~CINⅡ、CINⅢ~宫颈浸润癌需要3~15年。因此更加肯定早期检测HPV感染情况具有重要的临床意义。
针对HPV的检测,目前有诸多的方式方法,其中最常采用的TCT、病理学活组织检查,HPV-DNA分析及PCR法定量分析等。本分析首先采用TCT初步筛查,1672例筛查者共筛查出335例异常患者。随后对≥ASCUS行病理检查,最终分析结果提示,依据病理检查结果为判定结果金标准,TCT检查在筛查宫颈病变中各分型与病理分级比较差异无统计学意义(P>0.05)。也就是证明,TCT检查对筛查宫颈病变具有一定的价值,并且对不同分级或分型的宫颈病变的检查均可靠。这主要体现于采用TCT检查,能有效的去除样本中宫颈黏液及一些炎性细胞的影响,从而具有较高的敏感性和特异性。
对TCT初筛异常的患者,进一步行HPV病毒PCR定量分析及取宫颈组织病理检查。得到的结果提示,335例患者中经PCR检测,阳性率88.96%,且不同病理分级之间PCR检查比较差异有统计学意义(P<0.01)。病理检查与PCR检测结果比较,差异有统计学意义(P<0.01),病理检查相对更加准确,但PCR检测的敏感度可高达93.13%。
总体分析,TCT检查简便、快捷,准确率较高,用于宫颈病变筛查能够有效的发现宫颈病变,但对于TCT检查异常者需要进一步阴道镜下取活检行病理检查,以降低宫颈癌的漏诊率。且相对PCR而言,病理检查有较高的特异度和灵敏度,是宫颈癌及癌前病变检查的首选方法。通过及早有效的筛查或检查,其深远的临床意义在于早期发现宫颈早期病变,通过药物或手术治疗方式避免宫颈癌变的可能。
参考文献
[1] Cai H B,Ding X H,Chen C C.Prevalence of single and multiple human papillomavirus types in cervieal cancer and precursor lesions in Hubei China[J].Oncology,2009,76(3):157-159.
[2] Moberg M,Gustavsson I,Gyllensten U.Type specific associations of human papillomavirus load with risk of developing cervical carcinom ainsitu[J].Int J Cancer,2004,112(5):854-857.
[3]李明霞,戴淑真,刘丽芝,等.高危型 HPV 检测在宫颈病变诊断中的价值[J].山东医药,2009,49(6):4-7.
[4] Dhan.D,Torkko K C,Shroyer K R.Human papillomavirus testing and molecular markers of cervical dysplasia and carcinoma[J].Cancer,2007,111(1):1-14.
[5] Castellsague X,Diaz M,deSanjose S,et al.Worldwide human papillomavirus etiology of cervical adenoearcinoma and its cofactors:implications for seroenlng and prevention[J].J Natl Cancer Inst,2006,98(5):303-315.
[6] Li L,Da J.Antiproliferative activity and toxicity of 2-methoxyestradiol in cervical cancer xenograft mice[J].Gynecol Cancer,2005,15(2):301-307.
(收稿日期:2015-11-27)

