7738例羊水染色体核型分析
郭芬芬,张建芳,黎 昱,徐 慧,徐 盈,程 璐,宋婷婷,李春艳
(第四军医大学第一附属医院妇产科,陕西 西安 710032)
[出生缺陷预防]
7738例羊水染色体核型分析
郭芬芬,张建芳,黎 昱,徐 慧,徐 盈,程 璐,宋婷婷,李春艳
(第四军医大学第一附属医院妇产科,陕西 西安 710032)
目的 探讨羊水穿刺胎儿对7 738例妊娠中、晚期孕妇经腹羊膜腔穿刺,染色体检查的指征及羊水穿刺产前诊断的有效性和安全性。方法 采用羊水细胞原代培养,制备染色体,G显带进行染色体核型分析。结果 7 738例羊水穿刺术中,检出异常核型375例,异常率为4.85%。其中,21三体191例(51.34%),18三体55例(14.79%),13三体7例(1.88%),22三体1例(0.27%),多倍体2例(0.54%),标记染色体6例(1.61%),性染色体异常44例(11.83%)(分别是12例47,XXY;4例47,XYY;10例47,XXX和18例45,X),嵌合体8例(2.15%),结构异常61例(16.27%)。375例异常核型中,48例(12.90%)染色体异常是孕妇高龄,52例(13.99%)是血清学筛查高风险,120例(32.00%)是无创产前筛查(NIPT)检测高风险,6例(1.61%)是不良孕产史,139例(37.63%)是超声异常,8例(2.15%)是夫妻一方染色体异常,2例(0.54%)有家族遗传病史。结论 在产前诊断过程中,要结合血清学筛查结果、NIPT检测、超声检查和侵入性产前诊断方法的联合应用,以避免染色体异常患儿的出生,提高我国人口素质。
羊水穿刺;产前诊断;核型分析;染色体
染色体异常,常可导致胎儿多器官、多系统的先天性发育畸形。大多数染色体异常患儿存在明显的智力低下、生长发育迟缓、畸形等异常表现,目前尚无有效的治疗方法。因此,做好产前诊断是降低出生缺陷发生率,预防染色体异常胎儿出生的有效措施。对此,本资料对7 738例高危孕妇进行羊水穿刺产前诊断的指征及结果进行分析,以期在不断提高产前诊断准确率的情况下,更好地把握产前诊断的指征,现总结如下。
1资料与方法
1.1一般资料
自2012年1月至2016年6月来第四军医大学第一附属医院产科门诊和遗传咨询门诊的7 738例孕中、晚期(18~36周)高危孕妇,进行产前诊断的指征有:高龄、血清学筛查异常、无创产前筛查(noninvasive prenatal test,NIPT)高风险、不良孕产史、胎儿超声异常、夫妻一方染色体异常、家族遗传病史及其他(包括孕期服药、接触致畸因子和病毒感染等)。
1.2方法
受检者妊娠孕周均在18~36周,B超定位经腹部羊水穿刺取样,每次取材的羊水量为20~30mL。将新鲜的羊水移入15mL离心管1 500r/min离心5min,去上清留沉淀0.5mL,分别接种于两个培养瓶中,加入羊水细胞培养基,5~7天换液一次,培养8~10天后收获细胞。用胰酶消化细胞,将细胞移入离心管中2 000r/min离心,用含1%柠檬酸钠和0.075氯化钾(1:1)的低渗液低渗15min后,3:1(甲醇:冰醋酸)的固定液预固定,1 500r/min离心弃上清,再固定两次后,常规制片,G显带,然后进行羊水细胞染色体核型分析。每份标本至少计数20个分裂相,分析5~10个核型。
2结果
2.1高危孕妇产前诊断指征和异常核型检出率
在7 738例羊水标本中,高危孕妇产前诊断指征的分布为,高龄孕妇(≥35岁)占17.95%,血清学筛查高风险占35.53%,NIPT检测高风险占2.51%,不良孕产史占6.11%,超声异常占30.81%,夫妻一方染色体异常占0.22%,家族遗传病史占0.59%,其他(孕期服药、病毒感染、接触致畸因子等)占6.28%。在7 738例羊水标本中,异常核型阳性检出率方面,高龄孕妇为3.46%,血清学筛查高风险为1.89%,NIPT检测高风险为61.86%,不良孕产史为1.27%,超声异常为5.83%,夫妻一方染色体异常为47.06%,家族遗传病史为4.35%,对孕期服药、病毒感染、接触致畸因子等未发现胎儿染色体异常,见表1。
表1 7 738例受检者产前诊断的指征
Table 1 Prenatal diagnosis indications of 7 738 subjects

指征例数(n)百分率(%)异常核型(n)阳性检出率(%)高龄孕妇(≥35岁)138917.95483.46血清学筛查高风险274935.53521.89NIPT检测高风险1942.5112061.86不良孕产史4736.1161.27超声异常238430.811395.83夫妻一方染色体异常170.22847.06家族遗传病史460.5924.35其他4866.2800.00合计77381003754.85
2.2 胎儿染色体异常核型比例分析
在7 738例羊水穿刺术中,异常核型375例,异常检出率为4.85%。在375例异常核型中,21三体191例(51.34%),18三体55例(14.79%),13三体7例(1.88%),22三体1例(0.27%),多倍体2例(0.54%),标记染色体6例(1.61%),性染色体异常44例(11.83%)(分别是12例47,XXY;4例47,XYY;10例47,XXX和18例45,X),嵌合体8例(2.15%),结构异常61例(16.27%)。染色体结构异常中,其中染色体易位47例,缺失6例,插入4例,重复3例,等臂染色体1例,见图1。
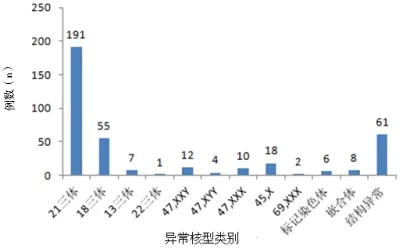
图1 异常核型分布图
Fig.1 Distribution of abnormal karyotype
2.3 胎儿染色体异常与产前诊断羊水穿刺指征的关系
在375例异常核型中,48例(12.90%)染色体异常是孕妇高龄,52例(13.99%)染色体异常是血清学筛查高风险,120例(32.00%)染色体异常是NIPT检测高风险,6例(1.61%)染色体异常是不良孕产史,139例(37.63%)染色体异常是超声异常,8例(2.15%)染色体异常是夫妻一方染色体异常,2例(0.54%)有家族遗传病史,见表2。
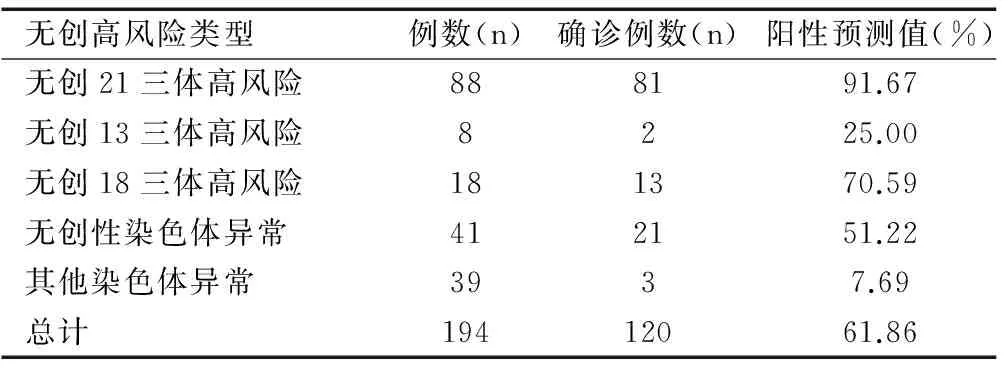
2.4 无创产前筛查高风险与羊水核型产前诊断比对结果
在194例NIPT高风险病例中,21三体高风险88例,13三体高风险8例,18三体高风险18例,提示性染色体异常41例及其他染色体异常(缺失或者重复)39例。实际经羊水染色体核型分析确诊的21三体为81例,13三体2例,18三体13例,性染色体异常21例,4号和7号染色体缺失2例,14号染色体重复1例,共计120例。本资料数据显示,NIPT 21三体的准确度为91.67%,13三体的准确度为25.00%,18三体的准确度为70.59%,性染色体异常准确度为51.22%,其他染色体的缺失或者重复的准确度为7.69%。总体的筛查准确度为61.86%,见表3。

表2 异常核型与产前诊断羊水穿刺指征的关系[n(%)]
(转下表)
(续上表)

异常核型例数(n)高龄血清学筛查高风险NIPT检测高风险不良孕产史超声异常夫妻一方染色体异常家族遗传病史69,XXX21(50.00)0001(50.00)00标记染色体62(33.33)1(16.67)01(16.67)2(33.33)00易位472(4.26)13(27.66)03(6.38)21(44.68)7(14.89)1(2.13)缺失4002(50.00)04(100.00)00插入400004(100.00)00重复21(50.00)01(50.00)01(50.00)00等臂染色体100001(10.00)00嵌合体82(25.00)02(25.00)04(50.00)00合计37548(12.80)52(13.87)120(32.00)6(1.60)139(37.07)8(2.13)2(0.53)
表3 NIPT高风险与羊水核型产前诊断比对结果
Table 3 Comparison of NIPT high-risk categories and amniotic fluid karyotype prenatal diagnosis
3 讨论
3.1高危孕妇产前诊断的指征
本研究纳入的产前诊断高危孕妇中,高龄孕妇(≥35岁)占17.95%,血清学筛查高风险占35.53%,NIPT检测高风险占2.51%,不良孕产史占6.11%,超声异常占30.81%,夫妻一方染色体异常为0.22%,家族遗传病史0.59%,其他(孕期服药、病毒感染、接触致畸因子等)占6.28%。在7 738例羊水标本中,异常核型阳性检出率方面,高龄孕妇为3.46%,血清学筛查高风险为1.89%,NIPT检测高风险为61.86%,不良孕产史为1.27%,超声异常为5.83%,夫妻一方染色体异常为0.22%,家族遗传病史为0.59%,其他(孕期服药、病毒感染、接触致畸因子等)未发现染色体异常。可以初步看出,在我院超声异常者、高龄孕妇及血清学筛查高风险者为进行羊水穿刺染色体核型分析的主要构成人群。
3.2 孕中期超声异常与胎儿染色体异常的关系
许多超声检查异常指征与胎儿染色体异常密切相关,如胎儿水肿、心脏畸形,骨骼发育异常,胎儿颈部水囊瘤,胎儿十二指肠狭窄或闭锁,中枢神经系统异常,前腹壁异常,消化泌尿系统异常,面部异常等[1]。这些超声检查的结构异常往往提示胎儿可能存在染色体异常。本研究中发现10例21三体、8例18三体、1例13三体、1例三倍体与心脏发育畸形有关;3例45,X与胎儿颈部水囊瘤有关;5例18三体和1例13三体与胎儿水肿相关。文献报道,一些超声检查软指标异常,也与胎儿染色体异常相关,在整个孕期具有临床指导意义[1]。如颈项软组织增厚、侧脑室增宽、脉络膜囊肿、心室强回声、肾盂分离、长骨短小、后颅窝增宽、鼻骨缺失或发育不良、单脐动脉、羊水过多或过少等。本研究发现8例21三体和1例18三体与颈项软组织增厚相关;6例18三体与脉络膜囊肿有关;6例21三体与心室强光点有关。目前超声结构异常或软指标异常已成为产前胎儿畸形筛查的辅助手段,且超声检查畸形越多,则其染色体异常的可能性越大[2]。因此,当出现这些超声异常时,不管孕妇是否高龄,血清学筛查或NIPT检测结果是否正常,均应建议孕妇行羊水穿刺产前诊断检查胎儿染色体是否正常。
3.3高龄与胎儿染色体异常的关系
目前国家开放二孩政策,越来越多的孕妇高龄,由于卵细胞的老化学说,卵细胞在形成受精卵后进行减数分裂时出现减数不分离,更易生育染色体异常胎儿[3]。本研究中,1 389例高龄孕妇行羊水穿刺产前诊断,占产前诊断总人数的17.95%,检出染色体异常核型48例,异常检出率3.46%。其中,异常核型中与高龄相关的染色体数目异常如21三体、18三体、13三体、多倍体及性染色体异常共41例。因此,高龄一直都被视为产前诊断的独立指征。无论是否伴有其他异常,均建议高龄孕妇进行产前诊断。
3.4无创产前筛查高风险与胎儿染色体异常的关系
在本研究中,血清学筛查高风险孕妇是进行产前诊断的主要群体,共2 749例,占35.53%,但其胎儿异常核型检出率仅为1.89%。由于血清学筛查一直存在准确率低,而羊水穿刺又是有创性的检测,存在流产和宫内感染的风险。因此,自NIPT技术的诞生[4],无创伤,无流产和宫内感染的风险,检测准确率高,深受广大孕妇的青睐。尤其是高通量测序技术的广泛应用,使得21三体、13三体、18三体的筛查准确程度几乎接近于诊断水平的99%[5]。但是在本研究中194例NIPT检测高风险与羊水细胞核型分析的结果比对中,本资料数据显示,NIPT 21 三体的准确度为91.67%,13三体的准确度为25.00%,18三体的准确度为70.59%,性染色体异常准确度为51.22%,其他染色体的缺失或者重复的准确度为7.69%,总体的筛查准确度为61.86%,大大低于文献报道的准确性。分析原因,首先本资料数据量少,小样本的统计数据可能有偏倚,还需进一步扩大检测样本量。其次在本院做羊水穿刺产前诊断的孕妇中,NIPT高风险除了21、18和13号染色体检测,还有一些孕妇自述NIPT检测有性染色体异常或其他染色体的缺失或者重复,进而进行产前诊断,从而大大削弱了NIPT的检测准确率[6]。最后,本研究中发现1例NIPT检测21三体高风险的孕妇,行羊水穿刺产前诊断发现胎儿染色体核型正常,后经孕妇染色体检测发现其孕妇本人为21三体患者。因此,需要提醒产科医生的是,NIPT检测也不是万能的,不能取代羊水穿刺产前诊断。我们要严格按照无创产前的检测适应证筛选患者,保证NIPT检测的准确度。
3.5染色体平衡易位携带者与胎儿染色体异常的关系
穿刺指征为夫妻一方染色体异常携带者,胎儿染色体异常的检出率为47.06%(8/17),大多数表现为常染色体易位。染色体平衡易位携带者的亲代在配子形成过程中,有1/18为正常配子,1/18为平衡易位携带,其余均为异常的非平衡易位核型,故其胎儿染色体异常的概率明显增高[3]。因此,染色体易位携带者的夫妇,孕期必须进行产前诊断,以明确胎儿是否合并染色体异常。必要时对胎儿进行基因芯片检测,明确胎儿是否伴有染色体微缺失或微重复。
羊水染色体核型分析是孕中、晚期产前诊断常用的方法,具有准确、安全、有效的优点。在产前诊断过程中,我们要结合血清学筛查结果、超声检查、NIPT检测及侵入性产前诊断联合应用[7],有效避免染色体异常患儿的出生,提高我国人口素质。
[1]刘百灵,王远流,蒋建穗,等.孕期超声筛查胎儿结构畸形和软指标异常的临床意义探讨[J]. 中国优生与遗传杂志,2015,23(11):98-100.
[2]张璘,任梅宏,张晓红,等.胎儿染色体异常与先天畸形类型关系的研究[J].实用妇产科杂志,2013,29(2):106-109.
[3]黄岭,姜涛,刘彩霞.羊水穿刺胎儿6632例染色体检查的指征分析[J].广东医学,2013,34(10):1589-1591.
[4]Futch T,Spinosa J,Bhatt S,etal.Initial clinical laboratory experience in noninvasive prenatal testing for fetal aneuploidy from maternal plasma DNA samples[J].Prenat Diagn,2013,33(6):569-574.
[5]Zhou Q,Pan L,Chen S,etal.Clinical application of noninvasive prenatal testing for the detection of trisomies 21, 18, and 13: a hospital experience[J].Prenat Diagn,2014,34(11):1061-1065.
[6]路兴军,陶华娟,王冰,等.山东潍坊地区29例性染色体异常的产前筛查与诊断[J].中国妇幼健康研究,2016,27(12):1483-1484,1497.
[7]Xiao H,Yang Y L,Zhang C Y,etal.Karyotype analysis with amniotic fluid in 12365 pregnant women with indications for genetic amniocentesis and strategies of prenatal diagnosis[J]. J Obstet Gynaecol, 2016,36(3):293-296.
[专业责任编辑:于学文]
Analysis of amniotic fluid chromosome karyotype of 7 738 cases
GUO Fen-fen, ZHANG Jian-fang, LI Yu, XU Hui, XU Ying, CHENG Lu, SONG Ting-ting, LI Chun-yan
(DepartmentofObstetricsandGynecology,FirstAffiliatedHospitaloftheFourthMilitaryMedicalUniversity,ShaanxiXi’an710032,China)
Objective To implement karyotype analysis of amniotic fluid cells of 7 738 pregnant women in the second trimester and third trimester of pregnancy, to explore indications of fetal chromosome examination by amniocentesis and to investigate the efficacy and safety of amniocentesis for prenatal diagnosis. Methods Abdominal amniocentesis was practiced under B-ultrasound guidance. Primary culture of amniotic fluid cells was implemented. Chromosome specimens were prepared and karyotype of amniotic fluid cells was analyzed with G-banding. Results There were 375 cases of abnormal karyotypes in 7 738 cases detected with amniocentesis, with an abnormal rate of 4.85%. Among them, 191 cases (51.34%) were trisomy 21, 55 cases (14.79%) trisomy 18, 7 cases (1.88%) trisomy 13, 1 case (0.27%) trisomy 22, and 2 cases (0.54%) polyploid. There were 6 cases (1.61%) with marker chromosome, 44 cases (11.83%) of sex chromosome abnormalities (12 cases of 47, XXY; 4 cases of 47, XYY; 10 cases of 47, XXX and 18 cases of 45, X), and 8 cases (2.15%) of chimeras. Sixty-one cases (16.27%) were structural abnormalities. Among 375 cases with abnormal karyotype, 48 cases (12.90%) with chromosome abnormality were pregnant women of advanced maternal age, 52 cases (13.99%) were at high risk of serological screening, 120 cases (32.00%) were at high risk of NIPT, 6 cases (1.61%) had history of abnormal pregnancy, 139 cases (37.63%) were abnormal in ultrasound founding, 8 cases (2.15%) had chromosomal abnormality in one spouse, and 2 cases (0.54%) had genetic disorders in family. Conclusion Karyotype analysis through amniocentesis is a common method for prenatal diagnosis in second and third trimester and for cause analysis of fetal malformation. Serological screening results, NIPT tests, ultrasonic examination and invasive prenatal analysis should be combined in prenatal diagnosis to effectively prevent birth of neonates with chromosomal abnormalities and improve quality of population.
amniocentesis; prenatal diagnosis; karyotype analysis; chromosome
2016-12-14
郭芬芬(1986-),女,临床检验技师,硕士研究生,主要从事细胞遗传学研究。
张建芳,副主任医师。
10.3969/j.issn.1673-5293.2017.03.036
R714.1
A
1673-5293(2017)03-0330-03

