大连市某三甲医院胆囊切除患者住院费用影响因素分析*
吕晓峰,方 红,王春花,吴云红△,朱 亮,任 苒
(1.大连医科大学公共卫生学院,大连 116044;2.大连医科大学附属大连市中心医院 116033;3.大连医科大学基础医学院,大连 116044;4.辽宁省卫生发展研究中心,大连 116044)
·卫生管理·
大连市某三甲医院胆囊切除患者住院费用影响因素分析*
吕晓峰1,方 红2,王春花2,吴云红1△,朱 亮3▲,任 苒4
(1.大连医科大学公共卫生学院,大连 116044;2.大连医科大学附属大连市中心医院 116033;3.大连医科大学基础医学院,大连 116044;4.辽宁省卫生发展研究中心,大连 116044)
我国单病种付费的理念源自先进的以病历组合为基础,以标准化管理为其实现形式的诊断相关分组付费方式[1],作为一种试点的管理形式,单病种付费旨在降低医疗费用,规范医疗行为,保证医疗质量。本文以单病种切除术患者为研究对象,分析住院费用影响因素的同时,对单病种实施中暴露的问题进行探讨分析并提出建议,保障单病种更顺利的实施,促进其作用更好的发挥。
1 资料与方法
1.1 一般资料 选取大连市某市属三甲医院2009-2013年基本医疗保险参保者胆囊切除术住院患者为研究对象,共计1 323例。
1.2 方法 收集资料包括研究对象的性别、年龄、住院时间、医保类型、在职与否、出入院时间和各类费用(检查费、诊查费、治疗费、药费、自负费用和其他费用)。剔除完全吻合数据的重复录入64例,极值2例后,形成一份样本量1 257例的有效数据样本。
1.3 统计学处理 使用Excle软件进行数据录入,SPSS17.0进行数据分析。运用描述性分析、Spearman相关分析、两组比较采用Mann WhitneyUTest、多组比较采用Kruskal WallisHTest、Jonckheere Terpstra(统计量分别为Z、χ2、V)和多元线性回归模型等方法进行统计分析。以P<0.05为差异有统计学意义。
2 结 果
2.1 胆囊切除患者基本情况及其住院费用情况 1 257例研究对象中,男509例(40.5%),女748例(59.5%);年龄22~89岁,平均(57.19±13.59)岁;≤40岁163例(13.0%),41~60岁596例(47.4%),61~80岁466例(37.1%),≥81岁32例(2.5%);住院时间3~77 d,平均(11.40±6.74)d;人均住院费用(17 430.44±8 393.22)元,支付标准9 300元。见表1。
2.2 胆囊切除患者的住院费用及住院时间情况 住院费用在年份、年龄段、医保类别、性别、是否在职、住院时间上差异有统计学意义(P<0.05)。住院时间除性别上差异不明显(Z=-1.56,P=0.12),其余变量差异均有统计学意义(P<0.01)。
2.3 不同级别医院胆囊切除患者人均住院费用和人均住院时间情况 不同级别医院的胆囊切除患者人均住院费用中全国水平最低,中央属医院最高,大连市某三甲医院高于市属和省属医院。费用增长幅度控制方面,市属医院和省属医院均是稳中有降,在2013年大幅下降;中央属医院则在波动中逐年增长,其中2011年增长幅度最大;全国水平总体控制趋于平稳。大连市某三甲医院人均住院时间呈逐年下降趋势,少于市属医院和省属医院,多于中央属医院和全国水平。见表2、3。
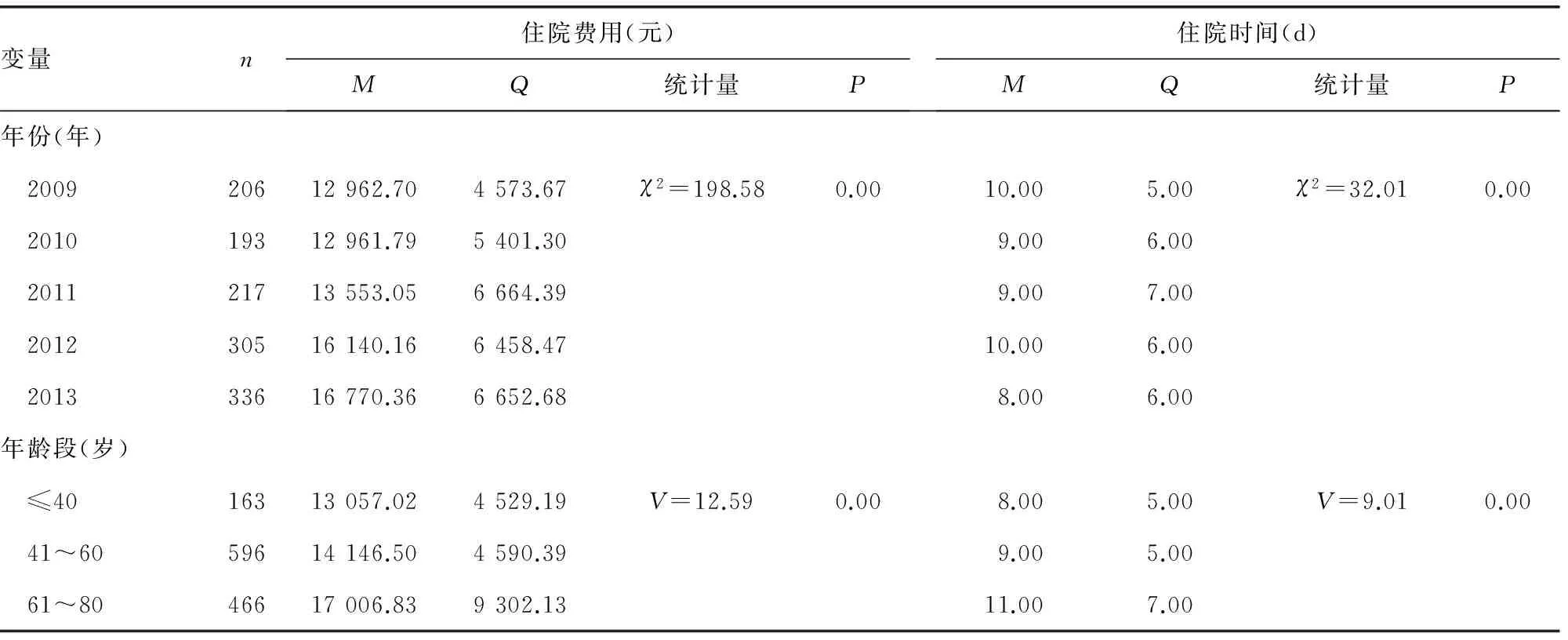
表1 患者住院费用及住院时间情况
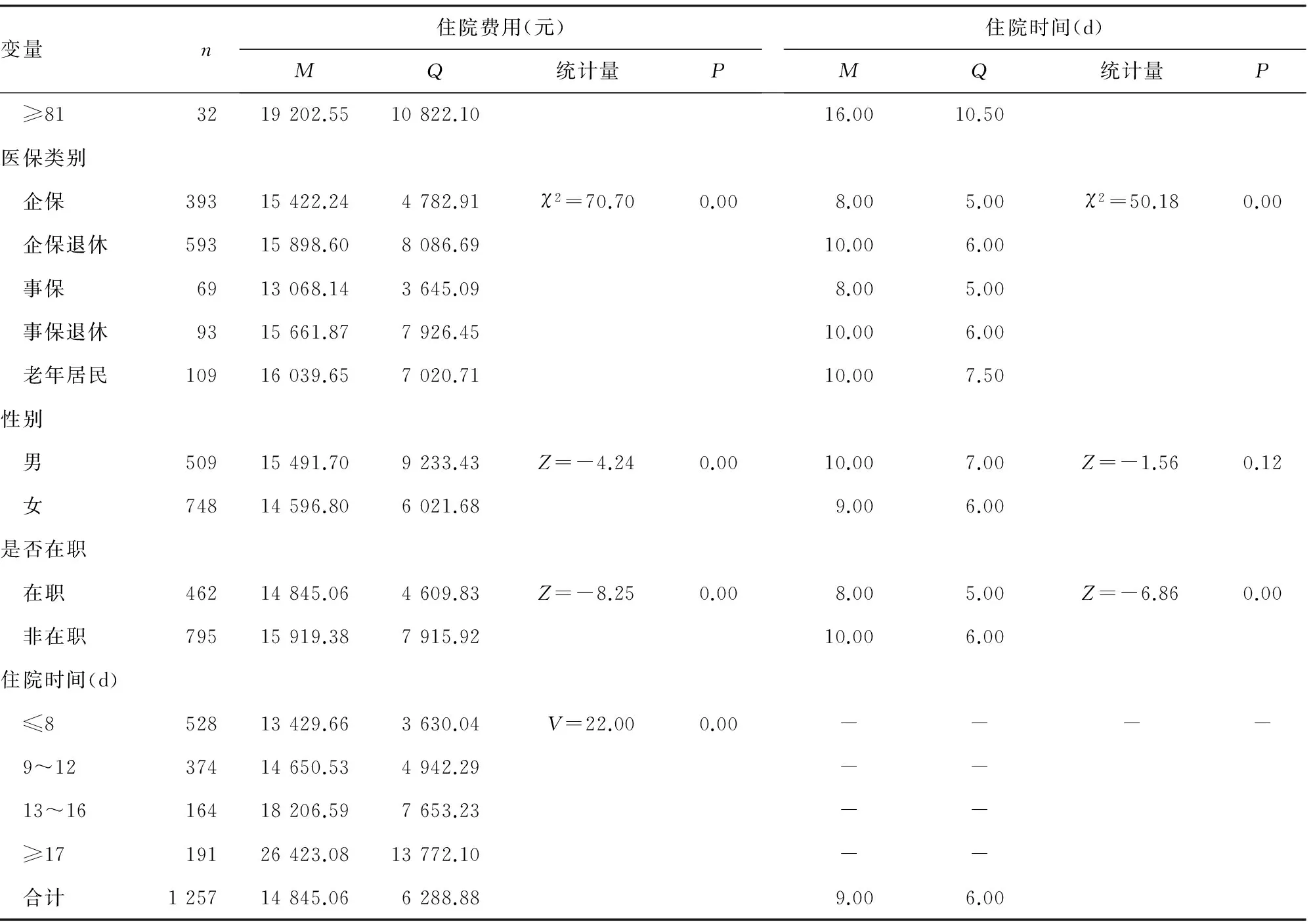
续表1 患者住院费用及住院时间情况
住院费用和住院日均为偏态分布,用中位数表示其平均水平M,Q为四分位间距;-:此项无数据。

表2 不同级别医院胆囊切除术患者人均住院费用及其变化情况(元)
-:此项无数据。

表3 不同级别医院胆囊切除患者人均住院时间情况(d)
2.4 胆囊切除患者住院费用构成情况 住院费用构成方面,治疗费用占比最大,平均达到43.92%;其次是药费,平均占比为22.92%,自负费用占比平均19.47%,检查费占比平均13.13%,诊查费和其他费用占比均较小。见表4。
2.5 胆囊切除术患者住院费用的单因素分析 通过非参数相关分析可知,性别(r=0.120,P<0.01)、年龄(r=0.378,P<0.01)、住院日(r=0.610,P<0.01)、医保类型(r=0.078,P<0.01)、是否在职(r=-0.233,P<0.01)、药费占比(r=0.394,P<0.01)、治疗费占比(r=-0.732,P<0.01)、自负费用占比(r=0.136,P<0.01)差异均有统计学意义,仅检查费占比差异无统计学意义(r=-0.036,P=0.203)。
2.6 胆囊切除术患者住院费用的多因素分析 结果显示:年龄、住院时间、治疗费占比、自负费用占比为住院费用的主要影响因素。拟合模型的复相关系数r=0.817,决定系数r2=0.667,调整r2=0.666,Durbin Watson统计量为1.955,取值接近2,表明残差间互相独立;且拟合回归模型调整检验P<0.001,提示回归模型拟合效果较佳。见表5。

表4 2009-2013年胆囊切除术患者住院费用构成情况[元(%)]

表5 住院费用的影响因素多元回归分析结果
3 讨 论
统计显示,住院费用受多个因素影响,年龄、住院时间和治疗费用占比是主要影响因素;住院费用总体趋势是高年龄组患者医疗费用高于低年龄组,与国内研究结果相同[2]。这可能是因为年龄高的患者体质弱、病情重、身体恢复时间较长而使住院时间延长,从而导致住院费用的增加。患者住院费用的诸多影响因素中,有的属于不可控因素,如年龄、性别、医保类型、入院情况等;有的属于可控因素,如住院时间、治疗费占比、自负费占比和药费比例等。在一定条件下,某些不可控因素可转化为可控因素,可控因素中也有医院自身无法解决而需要社会共同参与的,如国家的物价政策、卫生资源的配置、医疗制度的改革,建立健全医疗保障制度等。控制医疗费用,要从可控因素入手加以严格管理,同时促使某些不可控因素向可控因素转化。应该重点研究可控因素给住院费用带来的影响,把胆囊切除术手术费用控制在适当范围内,减少患者经济负担[3]。
人均住院时间是指一定时期内所有出院者平均住院时间的长短,不仅是一个评价医院效益和效率、医疗质量和技术水平的比较硬性的综合指标,而且还能体现出医疗机构的医疗管理水平[4-5]。住院时间是影响住院费用的主要因素,与住院费用呈正相关,住院时间的长短直接影响住院费用,因此缩短无效住院时间是控制费用的关键所在[3]。同时,由于人均住院时间缩短,优质医疗资源利用率增加,可以缓解群众“看病难”,卫计委在新医改中也将其作为监测新医改进程及成效的重要指标[6]。另外,缩短人均住院时间还可以减轻患者及家属心理负担,减少他们在医院的生活费、护理费、交通费及因病误工等所致的间接费用[6]。临床路径作为“20世纪末发展出来的最重要的医疗模式”,“缩短住院时间、降低医疗费用”是临床路径的两个显著特征[7]。实施临床路径,实行单病种质量管理等对于缩短平均住院时间也有着极大的促进[8-9]。临床路径管理在整合优化资源、 节省成本、 避免不必要检查与药物应用等诸多问题上优势明显。诊疗过程中严格按照单病种临床路径,可以防范重复检查、重复操作[3]。严格执行新医改提出的推进公立医院改革试点,大力改进公立医院内部管理,优化服务流程,规范诊疗行为,提高服务质量和效率,缩短患者等候时间等,患者住院时间必将得到有效降低,住院费用亦将得到一定程度的控制[6]。
费用结构上,治疗费用比例最大,平均达到42%,这跟需要手术治疗是分不开的,同时反映出该院医务人员的劳务价值在该病种上得到较好的体现;药费占比平均为22.92%,在西方临床路径成熟的发达国家中,药费占比一般控制在10%~15%[10],该院药费比重明显偏高,这表明目前医院的收费补偿机制仍然存在着不合理的地方,“以药养医”的现象较为突出[1]。因此,增加政府财政投入,拓宽医院补偿渠道,转变医院“以药补医,以设备养医”的经营模式,降低药品收入在医疗服务补偿中的比重和设备检查的边际利益。只有完善医院的补偿机制,依靠收费补偿才有可能弱化,群众就医负担相应会得到减轻,才能从根本上抑制医药费用的过快增长。
医疗保险制度的改革和临床路径的出现,促进了医院从传统的服务项目支付方式向现代病种支付方式发展。反过来,现代病种支付方式作为一种价格管理制度,形成与传统价格制度完全不同的激励机制[11-13]。单病种付费在收费标准固定的情况下,固然拥有降低医疗成本,减少药品费用,降低卫生材料消耗,增加医务人员技术劳务价值,规范医疗服务提供者的诊疗行为,遏制一些不良现象的优点,但仍不能忽视实践当中出现的一些问题和弊端:(1)作为病例付费的一种体现形式,单病种付费还不能称作一种制度和系统,它仅仅是一种实验性方法;这主要表现在单病种的覆盖面有限、控制费用的作用有限、缺乏一个合理的调整价格的机制和利益相关者责任于权利不清,对于治疗结果,医患双方的认识也存在一定差距等方面[14]。(2)患者个体存在差异性;单病种限价针对的是一种单纯性疾病,应该是没有任何合并症和并发症的,然而实际上,由于个体的差异,很多患者都有合并症和并发症的出现,这就使得费用的控制操作起来十分困难。(3)单病种支付标准的确定还不够科学;单病种受可控与不可控因素等多方面因素的影响,忽略客观存在因素,进行统一定价的方法存在不科学性,同时降低了实际中的可操作性;该院患者人均住院费用不但超出了支付标准,而且还在逐年上涨,这使得临床科室执行起来难度较大。在确定单病种支付标准时,既要紧密结合单病种疾病诊疗规范,还要结合现行医疗收费标准,同时还应考虑该病种在过去3年来平均每例患者的收费情况,综合各方面影响因素组织专家进行认真研究讨论,使确定的单病种最高限价收费标准具有一定的科学性和可操作性,以利于单病种限价管理措施能顺利实施[15]。
[1]万华军,肖嵩,罗五金.我国单病种付费定义和理解误区之探讨[J].中国卫生经济,2008,27(12):49-51.
[2]李顺飞.住院手术患者医疗费用构成及其影响因素分析[J].中国医院统计,2005,12(2):155-157.
[3]叶惠青.胆囊切除术住院费用影响因素分析[J].中国医院统计,2013,20(1):38-39.
[4]汤峥嵘,叶光明,王标.单病种临床路径的成本核算管理研究进展[J].中国医院管理,2011,31(2):30-32.
[5]欧阳琳,李鹏.某军队综合性医院平均住院日的影响因素分析及对策[J].重庆医学,2009,38(14):1827-1828.
[6]郑双江,陈登菊.胆囊切除患者住院费用影响因素分析[J].医学与社会,2012,25(8):51-53.
[7]董军.临床路径的特点与应用[J].中国医院管理,2003,23(6):11-12.
[8]Pearson SD,Kleefield SF,Soukop JR,et al.Critical pathways intervention to reduce length of hospital stay[J].Am J Med,2001,110(3):175-180.
[9]程义玲,陈迎春.临床路径在单病种付费方式中的应用研究[J].医学与社会,2012,25(3):50-52.
[10]杜乐勋.从看病贵看我国医疗收费价格的合理调控[J].中国卫生经济,2004,23(9):5-7.
[11]李莉.长春市朝阳区参加新型农村合作医疗农民住院费用及影响因素分析[D].长春:吉林大学,2010.
[12]Graybeal KB,Gheen M,McKenna B.Clinical pathway development:the Overlake Model[J].Nurs Manag,1993,24:42-45.
[13]Coffey RJ,Richards JS,Remmert CS.An introduction to critical paths[J].Quality Manag Health Care,2005,14(1):46-55.
[14]杜乐勋,武广华,朱玉久,等.医院单病种付费概念与内容、历史和现状以及政策建议[J].中国医院管理,2007,27(9):23-25.
[15]康海燕.单病种限价实施中的问题与思考[J].中国卫生事业管理,2008,240(6):367-368.
10.3969/j.issn.1671-8348.2017.11.044
国家自然科学基金面上项目(81370583);辽宁省教育科学“十二五”规划课题(JG14DB132);辽宁省教育厅课题(W2012092);辽宁省“百千万人才工程”入选资助课题(2014)(2013921053)。 作者简介:吕晓峰(1991-),在读硕士,主要从事卫生经济与政策研究。△
,E-mail:yhwu0106@sina.com;▲通信作者,E-mail:zhuliang0210@sina.com。
R195.1
B
1671-8348(2017)11-1565-04
2016-10-18
2017-01-21)

