乳腺癌术后上肢淋巴水肿的检查与评估研究进展①
王鹤玮,贾杰,2
乳腺癌术后上肢淋巴水肿的检查与评估研究进展①
王鹤玮1,贾杰1,2
继发性上肢淋巴水肿是乳腺癌术后最常见的并发症之一。诊断和评估上肢淋巴水肿,详细的病史询问和体格检查是基础,各种客观、精准的测量也不可或缺。目前广泛应用的淋巴水肿客观检查包括围度和体积测量法、针对体液状态的生物电阻抗分析,以及各类淋巴系统成像技术。
乳腺癌;淋巴水肿;评估;测量;综述
乳腺癌严重威胁着现代女性的健康[1-2]。随着早期筛查、手术改良和术后放化疗的完善,乳腺癌患者术后5年生存率已达90%[3];与此同时,手术和放化疗带来的各类并发症愈发突显,是影响患者生活质量的重要因素。
继发性上肢淋巴水肿是乳腺癌术后最常见的并发症之一,发病率超过20%[4]。渐进性肿胀的肢体会导致患者日常活动困难、疲乏无力、外观受损、焦虑抑郁等,淋巴水肿带来的各类问题成为妨碍患者回归家庭和社会的重要因素[5]。淋巴水肿后期治疗难度明显增大,及时筛查和诊断淋巴水肿尤为重要。
目前,国内乳腺癌患者术后上肢淋巴水肿的早期筛查并不规范,诊断标准也不明确,患者首次就诊淋巴水肿时,常常肿胀已进展到中后期,错过了最佳干预时机。本文对乳腺癌术后上肢淋巴水肿的检查与评估进展进行综述。
1 淋巴水肿分期
了解乳腺癌术后上肢淋巴水肿的分期,是明确其严重程度的基础。科学公认的分期是临床治疗和康复的参考,统一的分期标准也是科研工作结果可比性的前提[6]。目前,淋巴水肿的分期大多建立在临床症状和体格检查结果上,其中最经典的分期标准是国际淋巴协会淋巴水肿分期[7]。此外,根据淋巴水肿的病理生理特征或一些水肿相关测量值,也有其他分类标准被提出[8]。
1.1 国际淋巴协会淋巴水肿分期标准
国际淋巴协会淋巴水肿分期标准将淋巴水肿分成4个阶段[7]。
0级:潜伏期或亚临床阶段。在该阶段,由于手术或放化疗,乳腺癌患者的淋巴系统功能已经受到损伤,但测量患者患侧肢体的体积并没有发生异常,也没有明显的临床症状出现。该阶段可以持续数月甚至数年。研究表明,使用生物电阻抗分析设备可以在淋巴水肿临床症状出现之前,发现水肿的迹象,从而为临床治疗争取宝贵时间[9]。
Ⅰ级:富含蛋白的淋巴液在结缔组织中积聚,可以看到明显的肢体肿胀,若抬高肢体,肿胀可以暂时消退。在该期有可能会有凹陷性水肿(pitting征)。如果此时积极展开治疗,往往可以控制淋巴水肿的进展,取得更好的预后[10]。
Ⅱ级:上抬肢体时肿胀不会消退,组织开始纤维化,导致肢体变硬;随着脂肪和纤维堆积,pitting征逐渐消失。该期最大的特点就是肢体组织的变化,此时需要进行强化综合消肿治疗才有可能延缓症状[11]。
Ⅲ级:该阶段最典型特征是淋巴滞留性象皮肿,此时脂肪沉积和组织纤维化更加严重,按压不会出现pitting征,皮肤由于营养异常出现色素沉着,皮肤上可能会出现疣状增生,感染愈加频发。在该阶段,强化物理消肿治疗虽也可以缓解症状,但是很难恢复到发病前的形态[12],有时会选择手术以减小严重肿大的肢体[13]。
1.2 其他淋巴水肿分级标准
基于上肢臂围或上肢体积测量的乳腺癌术后上肢淋巴水肿分级标准,在临床和科研上也广泛使用[8]。美国物理治疗协会根据肿胀肢体和健侧肢体的围度差进行分级[14]:<3 cm属轻度淋巴水肿,3~5 cm属中度水肿,>5 cm属重度水肿。采用这种分级方法也存在局限,因为绝对围度差忽略了个体之间的基础差异。每个人的体质量、身形不一样,同样的围度差对于原本手臂较粗的人,可能低估其实际肿胀程度。
还有研究根据淋巴系统本身的功能进行分级,如采用荧光染色淋巴造影或磁共振成像(magnetic resonance imaging,MRI)等,根据显像结果进行分级[15-16]。这种分级方法操作复杂,可能有创,对检验人员的读片能力要求也很高,尚处于探索阶段。
2 淋巴水肿的主观检查与评定
详细的病史询问结合彻底的体格检查,对于淋巴水肿的诊断和严重程度评估非常必要。针对乳腺癌术后上肢淋巴水肿的患者,需要询问的病史通常包括患者的年龄、体质量、一般健康状况,乳腺癌的发病时间、部位、分型,手术方式、术后放化疗,淋巴水肿出现时间、水肿进展过程、淋巴水肿的临床表现等[17]。其中淋巴水肿的症状评价对于水肿的诊断可以提供重要的信息[18]。考虑到淋巴水肿可能和其他的疾病导致的水肿相混淆,某些特征性的检查很有意义[19]。
2.1 症状评价
乳腺癌术后上肢淋巴水肿患者最显著的症状是手术侧肢体肿胀。普通的淋巴水肿通常无痛,但乳腺癌术后患者的水肿侧可能伴发神经损伤、炎症或肿瘤压迫,因此会出现疼痛[20]。此外,如果淋巴水肿进展过于迅速,软组织被过分牵拉,也会产生疼痛[21]。随着淋巴水肿的进展,患侧肢体沉重、疲劳感增强、皮肤色素沉着、运动功能减弱、皮肤感觉异常等一系列症状都有可能发生。
2001年,Norman设计电话问卷调查淋巴水肿患者的严重程度,询问患者近3个月内双侧手、前臂、上臂的差别[22]。若无差异计0分;如果只有患者本人能注意到的轻微水肿计1分;若患者熟悉的人日常也能注意到水肿,则为中等严重,计2分;如果陌生人在日常也能注意到,则为严重水肿,计3分。0分为阴性,1~3分为轻度淋巴水肿,≥4分为中/重度淋巴水肿。原版问卷在不同物理治疗师中有较好的一致性,加权Kappa值为0.76,灵敏度为0.86~0.92,特异度为0.90。中文版也有不错的信效度,但判定效果弱于原始量表[23]。
Armer等[24]设计的淋巴水肿和乳腺癌问卷(Lymphedema and Breast Cancer Questionnaire,LBCQ)可以评估淋巴水肿的症状严重程度。该问卷共有58个项目,前30个项目针对淋巴水肿的主观症状,其中19项被用作上肢症状统计分析;后28个项目涵盖患者的基本人口统计学情况、乳腺肿瘤治疗史、淋巴水肿治疗情况等。此问卷19项症状评定部分的内部一致性系数为0.785,重测信度为0.98[25]。
相对于客观检查项目,基于症状的淋巴水肿评定标准更多依靠患者的主观陈述,客观准确性稍显不足。但症状评估可充分考虑患者的主观感受,往往通过症状的详细分析就可以在肿胀被测量出来之前,捕捉到水肿存在的早期信号,这对淋巴水肿的早期发现和及时干预意义重大[26]。
2.2 淋巴水肿相关的特异性体征
乳腺癌术后上肢淋巴水肿患者由于淋巴液在肢体皮肤下积聚,随着时间的累积会发生纤维化、脂肪堆积或色素沉着等典型的组织学改变[27],临床出现特征性表现,对淋巴水肿的快速筛查有重要意义。
Stemmer征是普遍认可的淋巴水肿特异性体征:用拇指和示指捏起被试的手指或足趾根部皮肤,若可以提起皮肤,则Stemmer征为阴性;如难以捏起皮肤则为阳性[17]。Stemmer征的特异性较好,绝大多数情况下,如果Stemmer征阳性,淋巴水肿一定存在。但其敏感性较差,如患者的淋巴水肿不累及手指和脚趾而集中在躯干部,该检查结果阴性[28]。
pitting征是另外一种常用的淋巴水肿筛查体征:用手指指腹持续用力按压肿胀部位10 s左右,松开手指会在肢体留下暂时性凹陷,一般处于淋巴水肿Ⅰ级后期或Ⅱ级早期的患者会表现出pitting征[7]。但该检查有不少缺陷,首先pitting征缺少标准化检查规范。Sanderson比较不同淋巴水肿治疗师临床中对pitting征的应用,发现他们在按压时间、按压力度以及接触面积上都有显著差异[29]。此外,其他类型水肿,如心源性、肾源性水肿也可能会有pitting征,因此临床应用时一定要详细询问患者的病史[21]。
3 淋巴水肿的客观检查
客观的水肿评价可以给乳腺癌术后上肢淋巴水肿患者带来最直接明了的参考,从而为了解患者水肿严重程度、制定相应的治疗计划,以及了解治疗的有效性提供最具体的评定数值。
淋巴水肿的测量、评定工具或设备可以分成三大类:①直接测量肢体的围度或体积,在临床中应用最广,包括臂围测量、水置换法以及精度更高的专业设备Perometer等[5-6,30];②通过分析淋巴水肿肢体的体液成分,间接评价肿胀程度的生物电阻抗分析设备(bioimpedance spectroscopy,BIS)[9,31];③淋巴水肿的影像类辅助检查,包括同位素淋巴造影、近红外荧光成像、MRI等[5,15,32]。由于测量方法和评价标准繁多,再加上不断研发出来的新型评估设备和工具,使各研究之间缺少可比性;同时,研究的样本量不一,采用前瞻性、回顾性或横断面研究,使研究结论纷繁冗乱[33]。本文仅对应用最广泛的测量工具进行梳理。
3.1 围度或体积测量法
3.1.1 臂围测量法
臂围测量法即用卷尺测量上臂不同点的周长,通过监测特定解剖位点周长变化,或根据公式将周长换算成体积,了解淋巴水肿的发生发展状况[5]。臂围测量法的具体方法并不统一,主要在于设定的测量位点不同。如取五点测臂围:手臂远端尺骨茎突中点为测量起点,从该点开始往手臂近端每10 cm测量一次,一直测量到40 cm处。该5个测量点可以将肢体分成4个截圆锥体,然后用公式:
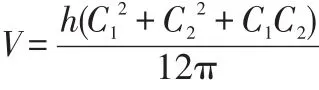
可以计算每段肢体的体积,其中C1和C2为测量段上下两点的臂围,h为测量段的长度即10 cm;整个肢体体积则为各段体积之和[8]。Sander等[34]研究发现,并非h选择越小,肢体体积测量的精度越大,h=3 cm和h=9 cm时,测量的标准误差几乎一样。结合国际临床科研广泛选用的标准[6,8],推荐10 cm为每段肢体长度。
基于臂围的淋巴水肿诊断阈值也有很多,如肿胀侧比健侧在任意测量点臂围大2 cm或3 cm[33,35],或患侧总臂围比健侧大5 cm或5%[36-37],或肿胀侧体积比健侧大125 ml或200 ml[33],或患侧体积比健侧体积大10%~20%[33,37,38-39]。被广泛认可的上肢淋巴水肿诊断标准阈值为,肿胀上肢体积较健侧大200 ml[33]。
3.1.2 水置换法
水置换法测量肢体体积被认为是测定淋巴水肿肿胀程度的金标准[35]。水置换法有两种。①在特定大小钢桶内放一定量水,将肢体放入桶内一定长度,根据水面高度变化推算肢体体积:ΔV=r2h。r为桶的内径,h为水面高度变化值[40]。②在容器中放满水,将肢体放入容器后直接测量溢出水的容积,或称重后换算成体积[19]。为保证测量准确性,应采取措施确保每次测量时肢体浸入的长度一致,并重复测量,取平均值。
水置换法不需要昂贵的测量设备,但存在一定局限性。水置换法需要的容器较大且笨重,测量时间较长,不适合快速筛查;水置换法测量的是肿胀肢体总体积,如果患者局部肿胀,往往难以有针对性地进行评定;水置换法虽然被称作“金标准”,但研究表明,其测量误差约25 ml,相对于臂围和Perometer在精度上并没有优势[34,41]。
3.1.3 Perometer
Perometer是一种非侵入性光电器械,利用红外识别技术定量测量肢体体积[30,42]。Perometer有一个可移动的框架,缓慢、匀速水平穿过患者前伸的上肢,框架四周有平行的红外线发射装置和接收装置,可通过分析被肢体挡住的红外线模拟出肢体横截面形状,进而得到肢体体积。测量时要求被测者保持特定姿势:上肢水平前伸,肩关节90°,手掌朝下。
相比于臂围测量法和水置换法,Perometer测量肿胀肢体省时高效,误差也较小。扫描时,整个肢体的围度都可以被均匀记录,因此可以定位肢体任何特定肿胀位置[43]。该设备的平均测量误差为8.9 ml,可以比较精确地反映肢体实际肿胀程度[44]。然而该设备价格比较昂贵,还未获得我国生产销售和临床应用许可,尚未在国内临床科研中应用[5]。
3.2 BIS
BIS通过测量人体对电流的阻碍作用,推测人体组织成分。在淋巴水肿的评估和监测应用方面,BIS可以利用人体微弱的电流,测量躯干或肢体细胞外液的量,从而判断患者是否存在淋巴水肿以及水肿的程度[45]。肿胀肢体的生物电阻抗与肢体长度成正比,与肢体细胞外液的量成反比。BIS对人体施加微电流的频率为5~1000 kHz,相对安全,受试者不会感觉到电流刺激。从微观角度看,众多细胞就像无数小电容,高频交流电流更容易通过细胞;而低频交流电更倾向于沿细胞外液传导。可以认为,0 Hz交流电会完全沿细胞外液传导,此时测得的电阻抗就是包括淋巴液在内的细胞外液的电阻抗[19]。但0 Hz的交流电就是直流电,对人体有伤害,因此在5~1000 kHz范围内测量多组值,通过曲线拟合间接测出细胞外液电阻抗,从而了解淋巴水肿的程度[46]。BIS测量完成后,给出患侧R0和健侧R0的比值,临床淋巴水肿的诊断阈值为大样本健康人群平均值加2个或3个标准差[47-49]。
BIS操作简单,只需在肢体特定解剖位点贴上电极片,按设备提示接上导线即可快速测量,每次测量只需耗时数分钟。研究表明,BIS的敏感性非常好,可以先于其他各类淋巴水肿筛查手段检测出早期淋巴水肿[31]。但也有局限性,如不能明确水肿的确切部位和肢体外形,对孕妇或安装有心脏起搏器的患者禁忌使用[45]。
3.3 影像类辅助检查
3.3.1 淋巴闪烁显像
淋巴闪烁显像又称同位素淋巴造影或淋巴核素造影,是近半个世纪来应用最广泛的淋巴系统成像检查技术[50]。毛细淋巴管是淋巴引流的起始部分,特点是可以通透毛细血管无法通过的大分子物质。因此只要将分子量大于37,000或颗粒直径大于4~5 nm的淋巴显像剂,通过手背第2、3指蹼注射到皮肤内,即可显示引流淋巴结、淋巴管的形态、分布及功能状态。采用γ射线照相机探测淋巴管和淋巴结中结合的放射核素,探测仪可将γ射线转变成光闪而成像。目前应用的淋巴显像剂主要是99mTc右旋糖苷,用量一般为37~74 MBq[50-51]。
正常情况下,注射显像剂2~3 h后,造影剂被功能良好的淋巴管输送到区域淋巴结并显影。乳腺癌术后上肢淋巴水肿早期表现为淋巴扩张、多条侧支淋巴管显影,后期则表现为大片造影剂滞留在手和前臂[19]。
淋巴造影的优点是无创、安全、易重复,但分辨率明显不足,对淋巴管结构的显像也不如新近发展的MR淋巴成像,因此只能提供淋巴系统结构功能的初步资料。
3.3.2 MR淋巴成像
作为传统的多参数影像检查,MRI用于淋巴水肿的诊断和评估的时间并不长。MR淋巴成像可分成非造影剂成像和造影剂成像。前者又称淋巴管水成像,扫描时采用显示静止水为高信号的扫描参数,TSE序列,包括脂肪信号抑制快速SE、HASTE序列。此项检查可用于淋巴管扩张增生性病变,也可以用于继发性淋巴水肿,如乳腺癌术后上肢淋巴水肿的治疗前检查,可以知晓淋巴管断端的位置,从而为手术定位。Liu等[53]利用非造影剂三维MRI扫描39例下肢淋巴水肿、腹壁皮肤淋巴溢或外生殖器淋巴水肿患者,获得清晰的淋巴管影像,还显示肿胀处滞留的淋巴液对于周围组织和结构的影响。
近年研究发现[53],采用顺磁造影剂扎钡葡胺皮下注射,可对淋巴系统进行实时动态观察,所提供的高分辨图像可以较清晰地反映淋巴管和淋巴结的结构和功能状态,是很有潜力的淋巴水肿成像工具。
3.3.3 近红外荧光成像
淋巴闪烁显像、传统的MR淋巴成像等只能静态反映淋巴管的结构和功能,而Unno等[54]提出的近红外荧光成像技术(near-infrared fluorescence,NIRF)可以动态、定量地观测淋巴回流状态,进行实时监测。NIRF淋巴显像技术利用荧光探针在特定波长的红光激发下发出近红外荧光,通过成像设备再现淋巴水肿肢体组织内部的荧光分布。
NIRF采用吲哚菁绿作为显像剂。吲哚菁绿是一种绿色荧光物质,早在1956年就被批准用于人体静脉内注射[5]。在评价上肢淋巴水肿患者时,通常在第2、4指蹼间、腕部掌面2处、前臂内外侧等6处皮内注射吲哚菁绿。注射后15 min,患者佩戴激光防护眼镜,进行肢体淋巴系统动态采集,从远端至近端,每帧时间200 ms。正常肢体通常有规则的淋巴管状结构,回流方向始终为向心性;淋巴管外没有显像剂滞留和毛细淋巴网影出现。乳腺癌术后上肢淋巴水肿患者淋巴管外往往有显像剂滞留,并出现极度弯曲的侧支淋巴管及毛细淋巴网影;同时还有淋巴流速减慢、搏动频率降低甚至反流现象[55]。
NIRF作为一种较新的淋巴显像方法,具有诸多优势:极高的时间分辨率使实时动态监测成为可能;可以测量淋巴流速和淋巴管搏动频率;没有放射性,显像设备体积较小,成像系统价格低廉,易于推广等。NIRF不仅可以显示淋巴系统的解剖引流通路,还可以监测其功能状态。Tan等[32]就利用NIRF证实,徒手淋巴引流技术可以促进淋巴管的搏动频率和流速增加,为淋巴引流手法的有效性提供了较为有力的证据。此外,NIRF因其良好的时间分辨率和敏感性,具备用于淋巴水肿早期筛查的潜力,有望在肿胀出现前监测到水肿的迹象[56]。
4 总结和展望
随着早期筛查的普及、手术技术和术后放化疗的改良,乳腺癌患者存活率越来越高,已成为当代女性生存率最高的实体恶性瘤之一。淋巴水肿作为乳腺癌术后典型、难以治愈的并发症,已成为影响乳腺癌幸存者生活质量的重要原因。乳腺癌术后上肢淋巴水肿需要早期发现和及时干预;而早期发现淋巴水肿、及时准确地评定淋巴水肿的严重程度,成为淋巴水肿治疗的核心环节。
关于淋巴水肿的分期,目前大多数分级标准建立在症状评定和主观检查的基础上,临床使用方便,但缺乏客观性,精度也不足。淋巴水肿的体检在临床上具有不可替代的重要性,但临床工作中往往不够被重视。如Stemmer征可以在数秒内完成,却可以鉴别淋巴水肿和其他类别的水肿等;pitting征阳性可将淋巴水肿分级限定在Ⅰ级后期或Ⅱ级早期。在各类淋巴水肿客观测量工具中,臂围测量法临床应用最广泛,但仍缺乏标准化测量步骤。水置换法由于步骤繁杂,虽然被称为“金标准”,但临床已逐渐弃用。Perometer国内尚未引进,但精度非常可靠,在欧美已被认作是淋巴水肿评定新的“金标准”。生物电阻抗分析凭借着良好的敏感性,成为早期淋巴水肿筛查的重要手段。影像学工具在淋巴水肿评定中的应用时间不长,但随着影像学技术的进步,其应用价值必然越来越高。像淋巴闪烁显像这样的传统影像工具,由于分辨率低等原因应用前景有局限;MR淋巴成像和近红外荧光成像,在现阶段虽然还停留在研究层次,但其可以动态观测淋巴系统的结构和功能,表现出很好的潜力,相信随着技术的成熟,一定会给临床工作带来更多有用的信息。
[1]Torre LA,Bray F,Siegel RL,et al.Global cancer statistics,2012[J].CACancer J Clin,2015,65(2):87-108.
[2]Li T,Mello-Thoms C,Brennan PC.Descriptive epidemiology of breast cancer in China:incidence,mortality,survival and prevalence[J].Breast Cancer Res Treat,2016,159(3):395-406.
[3]Jemal A,Bray F,Center MM,et al.Global cancer statistics[J].CACancer J Clin,2011,61(2):69-90.
[4]Armer JM,Stewart BR,Shook RP.30-month post-breast cancer treatment lymphoedema[J].J Lymphoedema,2009,4(1):14-18.
[5]Shaitelman SF,Cromwell KD,Rasmussen JC,et al.Recent progress in the treatment and prevention of cancer-related lymphedema[J].CACancer J Clin,2015,65(1):55-81.
[6]Czerniec SA,Ward LC,Refshauge KM,et al.Assessment of breast cancer-related arm lymphedema-comparison of physical measurement methods and self-report[J].Cancer Invest,2010,28(1):54-62.
[7]International Society of Lymphology.The diagnosis and treatment of peripheral lymphedema:2013 Consensus Document of the International Society of Lymphology[J].Lymphology,2013,46(1):1-11.
[8]Dylke ES,Yee J,Ward LC,et al.Normative volume difference between the dominant and nondominant upper limbs in healthy older women[J].Lymphat Res Biol,2012,10(4):182-188.
[9]Kilbreath SL,Dylke EC,Ward LC.Bioimpedance spectroscopy does have a valid and evidence-based role in detection and monitoring of lymphoedema[J].J Surg Oncol,2017,115(2):221-222.
[10]Shah C,Arthur DW,Wazer D,et al.The impact of early detection and intervention of breast cancer-related lymphedema:a systematic review[J].Cancer Med,2016,5(6):1154-1162.
[11]Vignes S,Blanchard M,Arrault M,et al.Intensive complete decongestive physiotherapy for cancer-related upper-limb lymphedema:11 days achieved greater volume reduction than 4[J].Gynecol Oncol,2013,131(1):127-130.
[12]Leard T,Barrett C.Successful management of severe unilateral lower extremity lymphedema in an outpatient setting[J].Phys Ther,2015,95(9):1295-1306.
[13]Leung N,Furniss D,Giele H.Modern surgical management of breast cancer therapy related upper limb and breast lymphoedema[J].Maturitas,2015,80(4):384-390.
[14]American Physical Therapy Association.Guide to Physical Therapist Practice.Second Edition.American Physical TherapyAssociation[J].Phys Ther,2001,81(1):9-746.
[15]Gardner GC,Nickerson JP,Watts R,et al.Quantitative and morphologic change associated with breast cancer-related lymphedema.Comparison of 3.0 T MRI to external measures[J].Lymphat Res Biol,2014,12(2):95-102.
[16]Mihara M,Hayashi Y,Hara H,et al.High-accuracy diagnosis and regional classification of lymphedema using indocyanine green fluorescent lymphography after gynecologic cancer treatment[J].Ann Plast Surg,2014,72(2):204-208.
[17]Foldi M.Földi's Textbook of Lymphology:For Physicians and Lymphedema Therapists[M].München:Elsevier GmbH,Urban&Fischer Verlag,2006.
[18]段艳芹,李惠萍.乳腺癌患者术后上肢淋巴水肿的评估与预防进展[J].中华护理杂志,2010,45(11):1048-1050.
[19]Brorson AKGS.Lymphedema-Presentation,Diagnosis,and Treatment[M].London:Springer International Publishing,2015.
[20]Hamner JB,Fleming MD.Lymphedema therapy reduces the volume of edema and pain in patients with breast cancer[J].Ann Surg Oncol,2007,14(6):1904-1908.
[21]Byung-Boong Lee JBSG.Lymphedema-A Concise Compendium of Theory and Practice[M].London:Springer-Verlag,2011:599.
[22]Norman SA,Miller LT,Erikson HB,et al.Development and validation of a telephone questionnaire to characterize lymphedema in women treated for breast cancer[J].Phys Ther,2001,81(6):1192-1205.
[23]刘瑾,路潜,欧阳倩,等.Norman电话问卷用于乳腺癌术后淋巴水肿判断效果的检测[J].护理学杂志,2015,30(24):36-38.
[24]Armer JM,Radina ME,Porock D,et al.Predicting breast cancer-related lymphedema using self-reported symptoms[J].Nurs Res,2003,52(6):370-379.
[25]Armer J,Fu MR,Wainstock JM,et al.Lymphedema following breast cancer treatment,including sentinel lymph node biopsy[J].Lymphology,2004,37(2):73-91.
[26]Ridner SH,Dietrich MS.Development and validation of the Lymphedema Symptom and Intensity Survey-Arm[J].Support Care Cancer,2015,23(10):3103-3112.
[27]Wiig H,Swartz MA.Interstitial fluid and lymph formation and transport:physiological regulation and roles in inflammation and cancer[J].Physiol Rev,2012,92(3):1005-1060.
[28]Stemmer R.Stemmer's sign-possibilities and limits of clinical diagnosis of lymphedema[J].Wien Med Wochenschr,1999,149(2-4):85-86.
[29]Sanderson J,Tuttle N,Box R,et al.The pitting test;an investigation of an unstandardized assessment of lymphedema[J].Lymphology,2015,48(4):175-183.
[30]Stanton AW,Northfield JW,Holroyd B,et al.Validation of an optoelectronic limb volumeter(Perometer)[J].Lymphology,1997,30(2):77-97.
[31]Ward LC.Bioelectrical impedance analysis:proven utility in lymphedema risk assessment and therapeutic monitoring[J].Lymphat Res Biol,2006,4(1):51-56.
[32]Tan IC,Maus EA,Rasmussen JC,et al.Assessment of lymphatic contractile function after manual lymphatic drainage using near-infrared fluorescence imaging[J].Arch Phys Med Rehabil,2011,92(5):756-764.
[33]Armer JM,Stewart BR.A comparison of four diagnostic criteria for lymphedema in a post-breast cancer population[J].Lymphat Res Biol,2005,3(4):208-217.
[34]Sander AP,Hajer NM,Hemenway K,et al.Upper-extremity volume measurements in women with lymphedema:a comparison of measurements obtained via water displacement with geometrically determined volume[J].Phys Ther,2002,82(12):1201-1212.
[35]Bernas MJ,Askew RL,Armer JM,et al.Lymphedema:how do we diagnose and reduce the risk of this dreaded complication of breast cancer treatment?[J].Current Breast Cancer Reports,2010,2(1):53-58.
[36]Hayes S,Janda M,Cornish B,et al.Lymphedema secondary to breast cancer:how choice of measure influences diagnosis,prevalence,and identifiable risk factors[J].Lymphology,2008,41(1):18-28.
[37]Hayes SC,Speck RM,Reimet E,et al.Does the effect of weight lifting on lymphedema following breast cancer differ by diagnostic method:results from a randomized controlled trial[J].Breast Cancer Res Treat,2011,130(1):227-234.
[38]Wilhelm MC,Saul PB,Morgan JA.Post-mastectomy lymphedema[J].Va Med Mon(1918),1974,101(6):465-469.
[39]Haines TP,Sinnamon P.Early arm swelling after breast surgery:changes on both sides[J].Breast Cancer Res Treat,2007,101(1):105-112.
[40]Sagen A,Karesen R,Skaane P,et al.Validity for the simplified water displacement instrument to measure arm lymphedema as a result of breast cancer surgery[J].Arch Phys Med Rehabil,2009,90(5):803-809.
[41]Swedborg I.Voluminometric estimation of the degree of lymphedema and its therapy by pneumatic compression[J].Scand J Rehabil Med,1977,9(3):131-135.
[42]Czerniec SA,Ward LC,Lee MJ,et al.Segmental measurement of breast cancer-related arm lymphoedema using perometry and bioimpedance spectroscopy[J].Support Care Cancer,2011,19(5):703-710.
[43]Stout NL,Pfalzer LA,Levy E,et al.Segmental limb volume change as a predictor of the onset of lymphedema in women with early breast cancer[J].PM R,2011,3(12):1098-1105.
[44]Tierney S,Aslam M,Rennie K,et al.Infrared optoelectronic volumetry,the ideal way to measure limb volume[J].Eur J Vasc Endovasc Surg,1996,12(4):412-417.
[45]Cornish B.Bioimpedance analysis:scientific background[J].Lymphat Res Biol,2006,4(1):47-50.
[46]Cornish BH,Ward LC.Data analysis in multiple-frequency bioelectrical impedance analysis[J].Physiol Meas,1998,19(2):275-283.
[47]Ward LC,Dylke E,Czerniec S,et al.Confirmation of the reference impedance ratios used for assessment of breast cancer-related lymphedema by bioelectrical impedance spectroscopy[J].Lymphat Res Biol,2011,9(1):47-51.
[48]Cornish BH,Chapman M,Hirst C,et al.Early diagnosis of lymphedema using multiple frequency bioimpedance[J].Lymphology,2001,34(1):2-11.
[49]Ridner SH,Dietrich MS,Deng J,et al.Bioelectrical impedance for detecting upper limb lymphedema in nonlaboratory settings[J].Lymphat Res Biol,2009,7(1):11-15.
[50]Szuba A,Shin WS,Strauss HW,et al.The third circulation:radionuclide lymphoscintigraphy in the evaluation of lymphedema[J].J Nucl Med,2003,44(1):43-57.
[51]Weissleder H,Weissleder R.Lymphedema:evaluation of qualitative and quantitative lymphoscintigraphy in 238 patients[J].Radiology,1988,167(3):729-735.
[52]Liu N,Wang C,Sun M.Noncontrast three-dimensional magnetic resonance imaging vs lymphoscintigraphy in the evaluation of lymph circulation disorders:a comparative study[J].J Vasc Surg,2005,41(1):69-75.
[53]Liu NF,Lu Q,Jiang ZH,et al.Anatomic and functional evaluation of the lymphatics and lymph nodes in diagnosis of lymphatic circulation disorders with contrast magnetic resonance lymphangiography[J].J Vasc Surg,2009,49(4):980-987.
[54]Unno N,Inuzuka K,Suzuki M,et al.Preliminary experience with a novel fluorescence lymphography using indocyanine green in patients with secondary lymphedema[J].J Vasc Surg,2007,45(5):1016-1021.
[55]王雪鹃.应用近红外荧光淋巴显像诊断正常肢体及淋巴水肿[J].中国医学影像学杂志,2011,19(6):476-480.
[56]Rasmussen JC,Tan IC,Marshall MV,et al.Human lymphatic architecture and dynamic transport imaged using near-infrared fluorescence[J].Transl Oncol,2010,3(6):362-372.
Advance in Examination and Evaluation of Upper Limb Lymphedema after Breast Cancer Surgery(review)
WANG He-wei1,JIA Jie1,2
1.Department of Rehabilitation Medicine,Huashan Hospital,Fudan University,Shanghai 200040,China;2.Faculty of Health Sciences,University of Sydney,Lidcombe,NSW 2141,Australia
JIA Jie.E-mail:shannonjj@126.com
Upper limb lymphedema is one of the most common complications secondary to breast cancer surgery.Detailed medical history inquiry,careful physical examination,and precise and objective measurement are indispensable to accurately diagnose and evaluate upper limb lymphedema.The mostly widely used objective assessments include circumference and volume measurement,bioimpedance for detection of fluid state and all kinds of lymphatic system imaging techniques.
breast cancer;lymphedema;assessment;measurement;review
R737.9
A
1006-9771(2017)09-1001-06
2017-02-16
2017-05-25)
10.3969/j.issn.1006-9771.2017.09.003
[本文著录格式] 王鹤玮,贾杰.乳腺癌术后上肢淋巴水肿的检查与评估研究进展[J].中国康复理论与实践,2017,23(9):1001-1006.
CITED AS:Wang HW,Jia J.Advance in examination and evaluation of upper limb lymphedema after breast cancer surgery(review)[J].Zhongguo Kangfu Lilun Yu Shijian,2017,23(9):1001-1006.
上海市卫生计生系统重要薄弱学科建设“上海市康复医学学科建设及区域人才培养”项目(No.2015ZB040)。
1.复旦大学附属华山医院康复医学科,上海市200040;2.澳大利亚悉尼大学健康科学院,Lidcombe,NSW 2141。作者简介:王鹤玮(1993-),男,汉族,上海市人,硕士研究生,主要研究方向:乳腺癌术后上肢淋巴水肿的评定和治疗、脑损伤的临床和基础研究。通讯作者:贾杰,教授,博士生导师。E-mail:shannonjj@126.com。

