膀胱绒毛状腺瘤1例临床病理分析
黄江宾,杨立民,朱启淦,孟加榕
(中国人民解放军第175医院,厦门大学附属东南医院病理科,漳州 363000)
膀胱绒毛状腺瘤1例临床病理分析
黄江宾,杨立民,朱启淦,孟加榕
(中国人民解放军第175医院,厦门大学附属东南医院病理科,漳州 363000)
膀胱; 绒毛状腺瘤; 病理诊断
绒毛状腺瘤是一种发生于胃肠道的常见肿瘤,具有较高的恶变率,当瘤体长径≥2 cm时,恶变率高达50%[1]。而原发于膀胱的绒毛状腺瘤较为罕见,膀胱绒毛状腺瘤(villous adenoma of bladder)临床症状不典型,故临床易误诊为膀胱癌。为加深对本病的认识,本文报道我院收治的1例膀胱绒毛状腺瘤,结合文献总结分析其临床和病理学特点。
1 病例报告
患者,男,45岁,以“间断性无痛性肉眼血尿1年余”为主诉于2016年9月26日入院。患者1年前无明显诱因解血尿1次,以血凝块为主,无尿频、尿急、尿痛,无排尿困难、排尿不畅,无腰酸、腰痛,无尿流中断,无畏寒、发热等,未予重视,未行任何诊疗,此后间断解肉眼血尿,偶伴黏液样分泌物流出。
入院后查体双肾区无隆起,右腰部可见斜行长约30 cm手术切口瘢痕,愈合好,无感染表现;双肾区轻叩痛,双侧输尿管行经区无压痛。膀胱区无明显隆起,耻骨上可见纵行手术切口瘢痕,长约15 cm,愈合好,无感染表现,无触压痛,膀胱区叩诊呈鼓音。余查体无明显阳性体征。既往于1993年行膀胱切开取石,术后恢复尚可;2003年明确诊断“双肾结石”,行右肾切开取石,术后仍有结石残留,多次体外碎石治疗,效果一般。查尿常规显示:潜血(-)。彩色多普勒超声及泌尿系CT等检查提示膀胱左后壁多发占位性病变,呈菜花状向腔内凸起,大者大小约26 mm×19 mm,与腹壁及腹盆腔界清。双肾多发小结石,双肾多发囊肿,右肾积水,腹膜后未见肿大淋巴结。膀胱尿道镜检查见膀胱内多发菜花样占位性病变,宽基,较大的位于膀胱左后壁输尿管开口附近,周边可见大量滤泡样结构。予以瘤体表面取活检2处,病理示膀胱绒毛状腺瘤伴少量细胞轻度异型。完善术前准备后,患者于硬膜外麻醉下行膀胱部分切除术,术中见肿瘤位于膀胱左后壁,表面可见大量黏液分布,双侧输尿管开口对称分布,可见喷尿,周边可见散在滤泡样结构。
术后病理检查肉眼观:灰白灰红色肿物一个,大小3.5 cm×3 cm×2.2 cm,表面呈细乳头状,有黏液光泽,切面灰白灰红色,实性,质软。镜检:结构与消化道绒毛状腺瘤相似,膀胱黏膜尿路上皮被柱状上皮取代,呈乳头状或管状,中央为纤维血管轴心,被覆假复层柱状上皮(见图1),部分上皮细胞复层化明显,细胞核重叠、拥挤、从基底部上移至细胞中部及上部(见图2),核呈卵圆形,核质比增大,核染色质粗糙,肿瘤未浸润间质。免疫组化:Villin(+)(见图3),CEA(+),CK20(+),EMA局灶(+),P53(5%+),Ki-67(30%+),CK7(-)。病理诊断:绒毛状腺瘤伴腺上皮低级别上皮内瘤变,局灶腺上皮高级别上皮内瘤变/原位癌。随访:现患者术后8个月,一般情况好,未见复发。
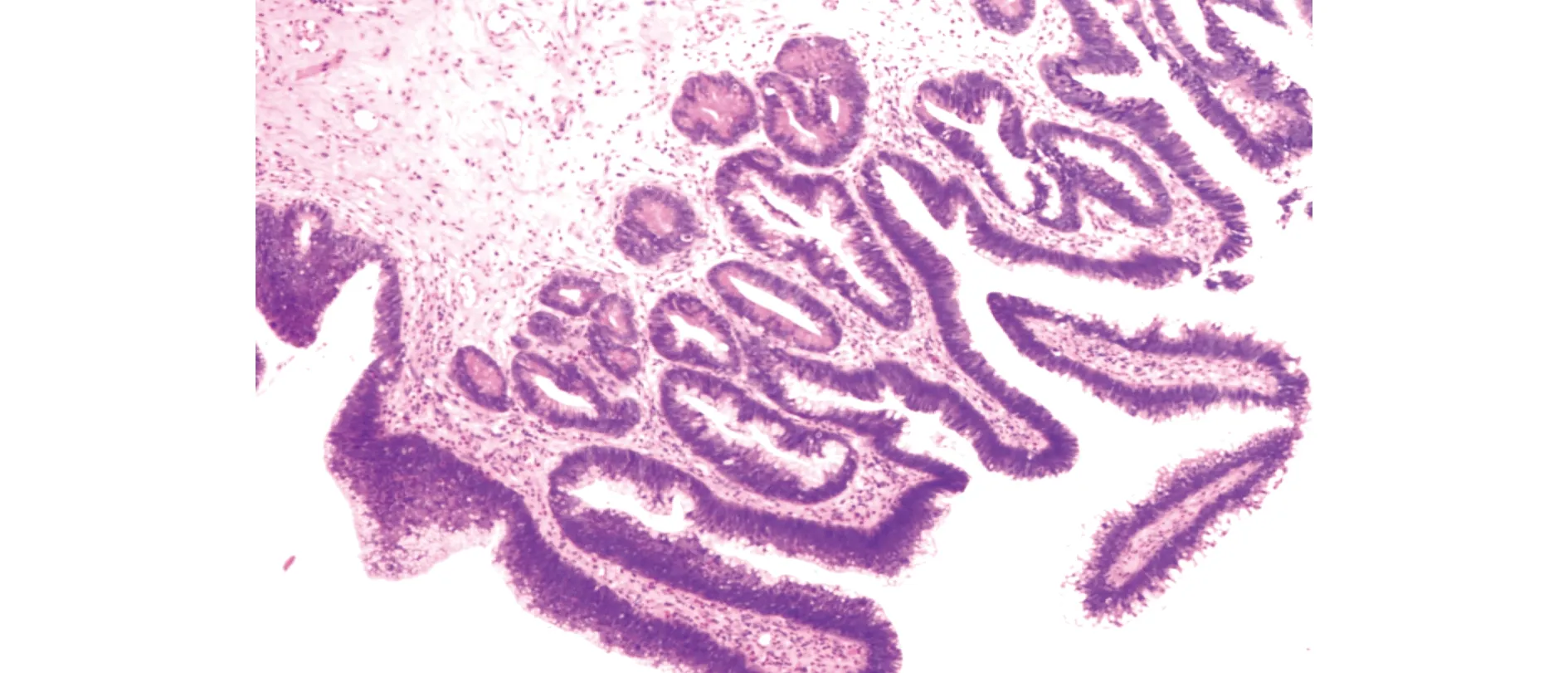
图1 膀胱黏膜尿路上皮被柱状上皮取代 (HE染色,×40)

图2 上皮细胞复层化明显,细胞核重叠、拥挤 (HE染色,×100)

图3 肿瘤细胞Villin阳性 (Max Vison法,×100)
2 讨论
1926年Swan[2]首先报道了原发性膀胱绒毛状腺瘤,其组织形态类似于结肠柱状上皮,原发于泌尿系的绒毛状腺瘤,以膀胱最多见,其次尿道[3]。目前,其发生机制还不清楚,有学者认为结直肠和膀胱的胚胎发生均来自于泄殖腔的分隔,在成人膀胱和脐尿管可能有泄殖腔残余,它们有可能转化为腺上皮肿瘤。但也有学者根据泌尿道腺癌常伴有化生性成分,推测这些肿瘤来自于尿路上皮的异常分化,因为尿路上皮中损伤的干细胞可经历腺样分化导致肠上皮化生或腺样肿瘤的发生[4]。本例患者有泌尿系结石,且有手术病史,肿瘤的发生可能与尿路上皮干细胞损伤有关。
膀胱绒毛状腺瘤以中老年患者多见,年龄在23-94岁(平均60岁)[5]。临床主要表现为肉眼血尿和尿道刺激症状,偶发黏液尿。膀胱镜、B超及CT均显示膀胱肿瘤性占位。因此,膀胱绒毛状腺瘤缺乏特异性临床特征,但当伴发黏液尿时,应该警惕此病的发生。本例患者以肉眼血尿为主,且偶伴发黏液样分泌物流出,与该病相符。
膀胱绒毛状腺瘤确诊主要依赖于病理诊断,大体肉眼观及镜下特点与肠道的绒毛状腺瘤相似。单纯膀胱绒毛状腺瘤多为单发,体积较小,表面呈乳头状或绒毛状突起,质地软,表面可见黏液,无明显出血及坏死。镜下排列呈乳头状/管状结构,中央具有纤维血管轴心,被覆假复层柱状上皮。上皮细胞核呈杆状,核染色质细腻,偶见小核仁,核分裂象罕见,伴有数量不等的分泌黏液的杯状细胞。根据细胞核异型程度不等,可伴有低级别上皮内瘤变或高级别上皮内瘤变/原位癌。免疫组化:目前文献报道较为一致[5,6],肿瘤细胞均CK20和CEA阳性,多数病例Villin阳性,近一半病例CK7阳性,少数病例EMA阳性。本例患者免疫组化Villin、CEA及CK20均阳性,且形态学符合膀胱绒毛状腺瘤,故诊断成立。而Ki-67(30%+)和p53(5%+)表明此病例有较高的增殖活性和恶变潜能[7]。
膀胱绒毛状腺瘤最主要应与转移性肠道腺癌相鉴别,膀胱转移性肠道腺癌形态学特点与绒毛状腺瘤恶变相似,免疫组化结果也非常相似,因而在鉴别原发性和继发性膀胱肿瘤,主要依靠临床病史、影像学、膀胱镜及结肠镜检查。有文献报道[6],肠道腺癌免疫组化β-catenin细胞核阳性,而原发于膀胱则阴性。另外要与泌尿道常见肿瘤相鉴别,如尿路上皮乳头状肿瘤,泌尿道肿瘤仔细辨认细胞形态具有移行上皮的特点,无明显柱状上皮和分泌黏液的杯状细胞。本例病理形态学特征典型,无尿路上皮成分,免疫组化也支持,诊断膀胱原发性绒毛状腺瘤明确。
单纯膀胱绒毛状腺瘤的治疗采用经尿道膀胱肿瘤切除术(TURBT),预后很好。而对于膀胱绒毛状腺瘤合并原位癌变的治疗和预后,由于报道较少,有待于更多资料积累。伴发恶性肿瘤的绒毛状腺瘤,则预后较差,应行根治性手术,即使行根治性手术,仍易复发或远处转移,其中以肺转移多见[8]。本例患者行局部肿瘤切除术,随访至今8个月未复发。
总之,膀胱原发性绒毛状腺瘤临床较少见,缺乏典型的临床表现,术前极易漏诊,如患者出现黏液尿对本病具有提示意义。由于膀胱绒毛状腺瘤与胃肠道绒毛状腺瘤一样有恶变潜能,有的病例癌和瘤相混合[9],因此取材时要注意观察,且送检标本必须全部取材,防止漏诊。
[1] 成克伦.肾盂绒毛状腺瘤临床病理分析[J].浙江实用医学,2015,20(5):378-380.
[2] Swan RH.Some reflections upon villous-covered tumours of the urinary bladder[J].Proc R Soc Med,1926,19:1-9.
[3] Sung MT,Lin JW,Chen WJ.Villous adenomas of the urinary tract: report of two cases[J].Chang Gung Med J,2000,23: 291-295.
[4] Tamboli P,Ro JY.Villous adenoma of urinary tract: a common tumor in an uncommon location[J].Adv Anat Pathol,2007,7(2): 79-84.
[5] 殷舞,莫祥兰,温宗华,等.泌尿道绒毛状腺瘤的临床病理特征[J].中华病理学杂志,2013,42(7):438-441.
[6] 岳振营.膀胱绒毛状腺瘤4例临床病理分析[J].诊断病理学杂志,2016,23(6):411-414.
[7] 李波,单立平,肖倩,等.膀胱绒毛管状腺瘤的临床诊治分析[J].现代肿瘤医学,2013,21(2):373-375.
[8] Ratanarapee S,Uiprasertkul M,Pradniwat K,etal.Villous adenoma of the Urinary bladder: a case report[J].Med Assoc Thai,2010,93(11): 1336-1339.
[9] 孙伟桂,刘志,郑奇传,等.原发性膀胱绒毛状腺瘤继发癌变伴黏液腺癌一例诊治经验并文献复习[J].中华临床医师杂志:电子版,2013,7(12):5666-5667.
R737.14
B
1007-6611(2017)10-1085-02
10.13753/j.issn.1007-6611.2017.10.025
黄江宾,男,1987-07生,学士,住院医师,E-mail:huangjiangbin7@163.com
2017-06-20

