持续性姿势-感知性头晕的临床评估
吕锁锁 卢伟 丁韶洸
持续性姿势-感知性头晕(persistent postural-perceptual dizziness,PPPD)是临床上常见的头晕症状之一,主要表现为持续性非旋转性头晕和/或不稳超过3个月,而不能用现有的临床证据解释的一种慢性功能性前庭障碍[1]。目前国内关于PPPD的研究较少,临床医师对其认识不足,尚无明确诊断及鉴别PPPD的方法,因此,本研究回顾性分析近2年确诊的39例PPPD患者的临床资料,总结其临床特点及评估方法,为提高对该病的认识,正确诊断及鉴别诊断提供参考。
1 资料与方法
1.1研究对象及分组 选取2015年10月至2017年2月因头晕就诊于郑州大学第一附属医院耳科确诊为PPPD的39例患者为PPPD组,同期确诊为单侧突发性聋伴眩晕的36例患者为突聋组。PPPD组入选标准:①持续3个月或以上的非旋转性头晕和/或不稳感,症状持续存在,但呈波动性,在一天中症状常逐渐加重,但可能不会持续一整天,且症状可在自发状态或身体运动时突然加重;②站立、暴露在运动或复杂的视觉刺激、主动或被动运动(与方向或位置无关)会导致症状加重;③常在急性前庭症状或平衡障碍事件发生后不久出现,症状可间歇开始或缓慢进展,逐渐平稳;④症状常引发严重的痛苦和功能障碍;⑤症状不能由其他疾病更好地解释[1]。排除标准:①无活动性的神经耳科学及其它神经系统疾病,无明确导致头晕的治疗及药物;②颅脑影像学检查无神经耳科学异常;③前庭功能检查正常或轻度异常[2,3]。突聋组入选标准:①患者均符合突发性聋诊断及治疗指南(2015)的诊断标准[4];②听力损失发生前或发生后3天内出现急性眩晕发作。排除标准:①专科检查、颞骨CT、颅脑影像学检查排除外中耳病变及蜗后占位病变;②排除遗传因素和其他中枢性或外周性致病因素[5]。所有患者均符合上述入组标准,且年龄范围在18~80岁,两组患者年龄、性别、职业、婚姻情况、教育程度、居住地及既往史(高血压、高血脂、糖尿病、冠心病)等临床资料见表1、2,可见,PPPD组女性较多,突聋组男性较多,差异有统计学意义(P<0.05),其他临床资料比较差异无统计学意义(P>0.05)。因此,两组具有可比性。
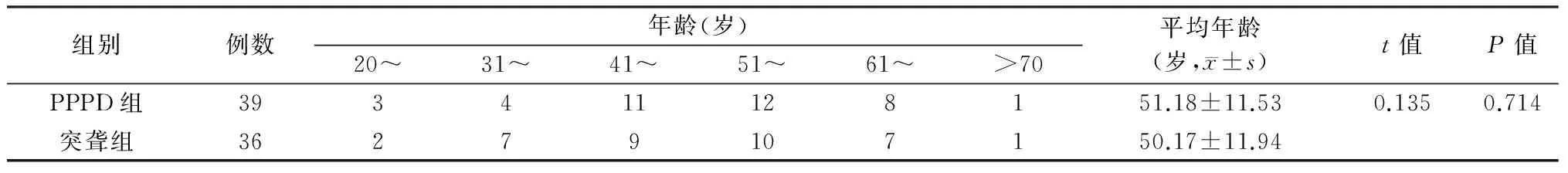
表1 两组年龄分布及平均年龄(例)
1.2研究方法
1.2.1详细询问并记录病史,包括头晕或眩晕的性质、持续时间、诱发因素、伴随症状。
1.2.2头晕或眩晕症状及心理测量量表评估 两组对象均在治疗前进行眩晕残障程度评定量表(dizziness handicap inventory, DHI)、大五人格量表(NEO five-factor inventory,NEO-FFI)及躯体症状分类量表(somatic symptom rating scale, SSRC)评估。
DHI[6]评估:通过自评与询问相结合方式来评定各种眩晕以及平衡障碍疾病对患者生活质量的影响程度,包含25个与头晕或眩晕相关的问题,分为躯体、情绪、功能三个方面;每个问题有“是、否、有时”三个选项,得分分别为“4、0、2”分,4分表明问题所描述情况总是发生,2分表明所描述情况有时发生,0分表明所描述情况不发生。DHI评定标准:轻度为0~30分,中度为31~60分,重度为61~100,分数越高,功能障碍越严重。
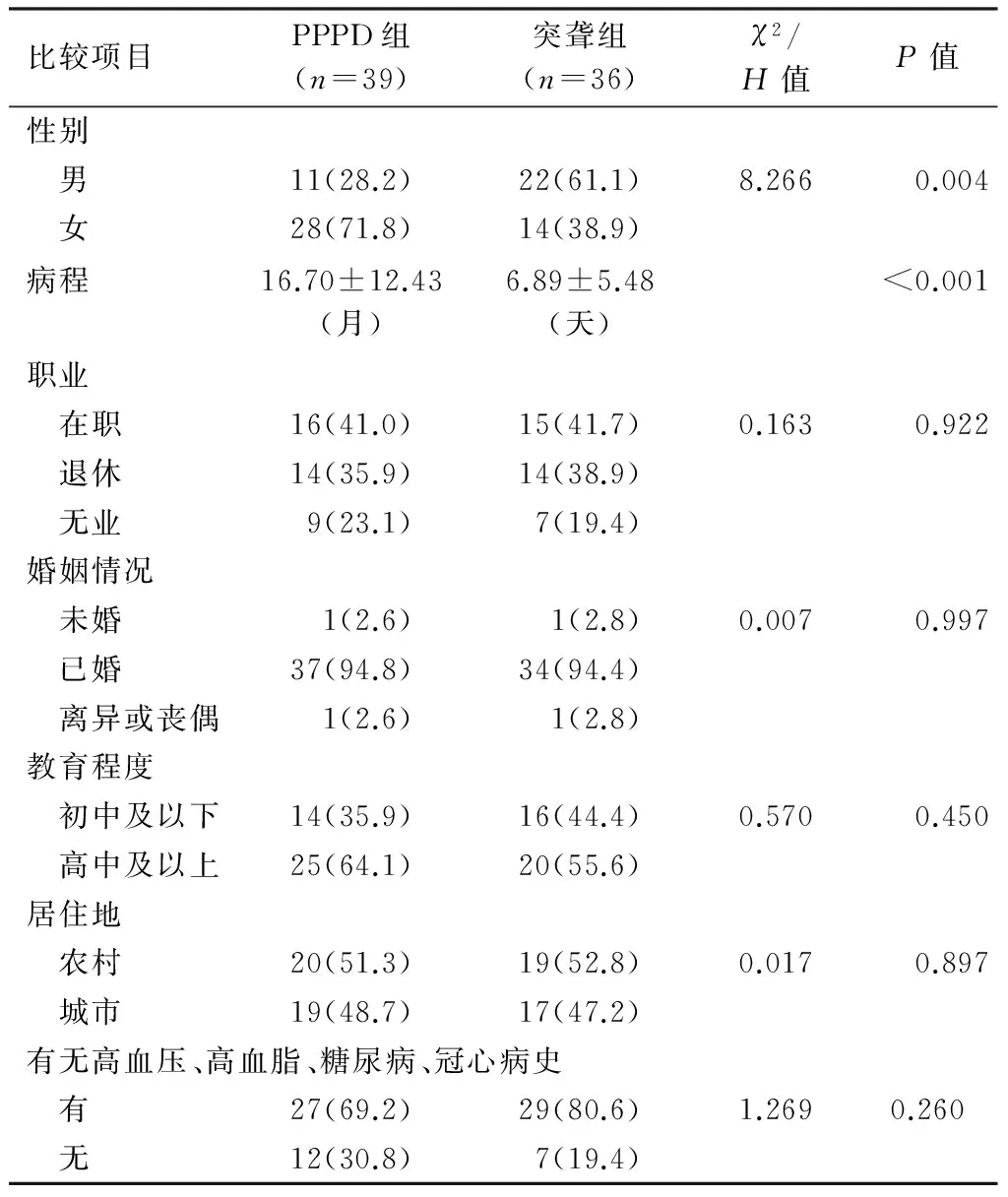
表2 各临床比较项目两组中例数分布(例,%)
NEO-FFI[7,8]评估:通过自评方式来评估患者人格特征;包含60个问题,分为神经质(N)、外倾性(E)、开放性(O)、宜人性(A)以及责任心(C)五方面,每个问题有1~5分五个评分级别,选项包括:非常不同意、不同意、说不清、同意、非常同意,得分分别为1、2、3、4、5分,1分表示所描述情况明显不符合或十分不赞同,2分表示所描述多数情况下不符合或不太赞同,3分表示所描述情况无法确定或介于中间,4分表示所描述情况多数情况下符合或比较赞同,5分表示所描述情况明显符合或十分赞同。评定标准:①神经质:得分越低,说明情绪越稳定,得分越高,说明情绪越不稳定;②外倾性:得分越高说明性格越外向;③开放性:得分越高,说明性格越开朗;④宜人性:得分越高说明性格越随和;⑤责任心:得分越高说明责任心越强。
SSRC[9]评估:通过自评与他评相结合的方式来评估患者躯体症状严重程度及具体临床症状分布;包含55个问题,分为抑制性躯体症状、激惹性躯体症状、生物性躯体症状、想象性躯体症状、认知性躯体症状五个方面,每个问题有五个评分级别,分别记为0~4分,选项包括:从无、轻度、中度、偏重、严重,得分分别为0、1、2、3、4分,计算方法:①总分:55个问题的得分总和;②因子分:各分类项目得分总和/分类项目数。评定标准:①总分越高,说明躯体症状越严重;②某一项因子分最高,说明相应的躯体症状分类为主要类型,次高分为躯体症状分类的次要类型;③主要症状和次级症状结合评估。
1.2.3两组患者均在治疗前进行纯音听阈、声导抗及前庭功能检查 所有受试者在行听力检查之前均行耳镜检查取出双外耳道耵聍,并确定双耳鼓膜的完整性。听力学测试均在郑州大学第一附属医院隔声室进行,本底噪声<25 dB A。以上升法进行骨导和气导纯音听阈检测,声导抗探测音频率为226 Hz,记录鼓室导抗图。根据结果将听力损失性质分为:感音神经性听力损失、传导性听力损失、混合性听力损失。根据0.5、1、2、4 kHz气导平均听阈分为:轻度听力损失(26~40 dB HL)、中度听力损失(41~60 dB HL)、重度听力损失(61~80 dB HL)、极重度听力损失(≥81 dB HL)。
两组患者行前庭功能检查前48 h禁止服用镇静、安眠类药物。双温试验:受试者保持睁眼,仰卧头前倾30°使水平半规管处于垂直位。先用热水(44 ℃)后用冷水(30 ℃),先右耳再左耳,每次间隔5 min。半规管轻瘫CP采用Jonkee's公式:[(左30 ℃+左44 ℃)-(右30 ℃+右44 ℃)]/(左30 ℃+左44 ℃+右30 ℃+右44 ℃)×100%,其值大于20%为异常[9]。
前庭诱发肌源性电位(VEMP)检查:参照彭璐等[9]、邢英姿等[10]的方法对两组患者分别进行眼性前庭诱发肌源性电位(oVEMP)和颈性前庭诱发肌源性电位(cVEMP)检测,观察曲线及波形是否具有重复性,波形正常引出为正常,波形缺失及振幅不对称比AR[(|健侧振幅-患侧振幅|/|健侧振幅+患侧振幅|) ×100%]超过29%为异常。
1.3统计学方法 应用SPSS 18.0统计软件分析数据,定量资料用均数±标准差表示,运用t检验;定性资料运用χ2检验或秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1两组患者DHI、NEO-FFI及SSRC评估结果 两组患者DHI、NEO-FFI及SSRC量表得分见表3、4。可见,PPPD组DHI量表得分明显高于突聋组,差异有统计学意义(P<0.05)。PPPD组NEO-FFI量表中的神经质人格特征的得分高于突聋组,外倾性以及宜人性人格特征的得分低于突聋组,差异有统计学意义(P<0.05),而开放性以及责任心人格特征的得分两组差异无统计学意义(P>0.05)。PPPD组SSRC量表中的总分、抑制性躯体症状、激惹性躯体症状、想象性躯体症状以及认知性躯体症状的得分高于突聋组,差异有统计学意义(P<0.05),而生物性躯体症状得分两组间差异无统计学意义(P>0.05)。
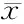
表3 两组DHI及NEO-FFI量表得分(分,±s)
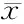
表4 两组SSRC量表各分类项目得分(分,±s)
2.2两组纯音测听及声导抗检查结果 纯音测听示,PPPD组39例中有13例伴听力下降,且多表现为轻度或中度感音神经性听力损失,低中频多见;突聋组36例患者均表现为重度或极重度感音神经性听力损失,差异有统计学意义(P<0.05)。两组患者鼓室导抗图均为A型,差异无统计学意义。
2.3两组前庭功能检查结果 两组前庭功能检查结果见表5,可见,PPPD组双温试验正常率及前庭诱发肌源性电位正常引出率均高于突聋组,差异有统计学意义(P<0.05)。
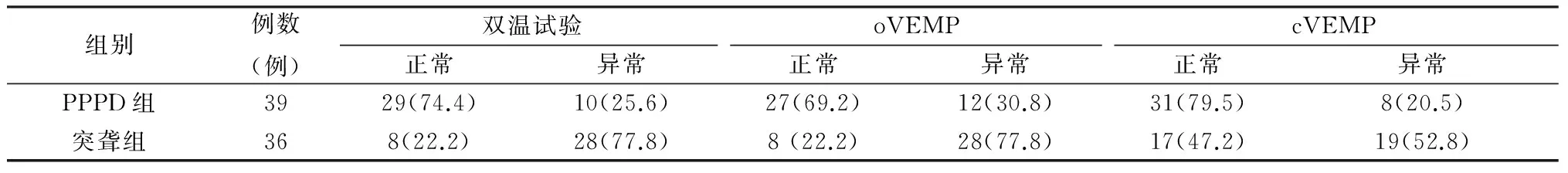
表5 两组双温试验、oVEMP及cVEMP检测结果(例,%)
3 讨论
PPPD是最常见的慢性前庭综合征,表现为持续3个月或以上的非旋转性头晕和/或不稳,且在直立姿态、个体或环境中物体运动以及复杂视觉刺激的条件下加重。PPPD的定义是指在广场恐怖症、空间运动不适、恐惧性姿势性眩晕、视觉性眩晕及慢性主观性头晕等疾病的研究基础上,进一步归纳总结后,在2014年由世界卫生组织统一命名为PPPD[1]。国外学者报道该病约占门诊头晕患者的10.6%[11],目前国内尚缺乏PPPD的相关研究;而突发性聋作为耳鼻喉科常见的急症,其中约30%患者伴有前庭功能受累而表现为眩晕或头晕,多表现为急性短暂性的眩晕发作或持续性眩晕或头晕、不稳感,且经过治疗症状可消失,而不再反复发作,愈后良好[12,13],与PPPD的表现有明显不同,故本研究以伴眩晕的突聋患者作为对照,分析PPPD临床特征。
本研究中,PPPD患者多见于41~60岁患者,且以女性患者居多,这与阎志慧等报道的结果一致[3,14];该年龄阶段也是前庭性偏头痛(vestibular migraine,VM)的高发期,这可能与更年期女性体内激素水平变化有关[15,16]。部分PPPD患者既往有VM病史,但当前症状无法用VM解释,且符合PPPD的诊断标准,故前庭和疼痛机制间的重叠机制可能是PPPD的病理生理机制[16,17]。
基于Staab和Ruckenstein提出的概念,Bittar 和Lins将PPPD分为三种类型[15]:①心因性:患者没有前庭疾病病史,原发性焦虑疾病是引起头晕的主要原因;②耳源性:在PPPD发生之前患者无焦虑疾病病史或焦虑特质/焦虑倾向,神经耳科疾病发生之后,因过度担心自己的身体症状导致了焦虑状态的发生,随着器质性疾病的逐渐好转,焦虑状态持续不能缓解,从而导致了焦虑和抑郁等精神疾病;③交互性:在PPPD发生之前患者伴有焦虑病史或具有焦虑特质/焦虑倾向,在神经耳科学疾病发生后,躯体性疾病导致先前存在的焦虑状态加剧,在器质性疾病好转后焦虑疾患仍处于高峰状态。本研究确诊的39例PPPD患者中,心因性占33.3%(13/39),耳源性占46.2%(18/39),交互性占20.5%(8/39),以耳源性PPPD患者居多。PPPD通常发生于急性前庭疾病或平衡障碍事件之后,且与器质性眩晕综合征有很高的共病性。
本研究结果显示,PPPD患者DHI量表得分明显高于伴眩晕突聋患者,差异有统计学意义,说明PPPD引起的头晕及平衡问题对患者的社交以及生活质量影响更大。PPPD患者NEO-FFI量表中神经质人格特征者的得分明显高于伴眩晕突聋组患者,而外倾性以及宜人性人格特征者的得分比突聋患者低(P<0.05),神经质得分越高说明PPPD患者的情绪越不稳定,调节情绪的能力越差,原因可能是PPPD患者更在意疾病的预后以及对治疗效果的期望值更高;外倾性以及宜人性得分低说明患者具有过多的消极情绪且多不愿与人交往,这可能与PPPD患者的症状严重影响其社交活动及生活质量有关。有研究发现焦虑相关的神经质及内向性人格特征与PPPD密切相关[18],正常人的大脑对前庭及焦虑相关处理机制有重叠,特别是顶叶前庭皮层(PIVC)后岛、前岛、下额叶回、海马以及前扣带皮层,在受到前庭刺激后,大脑这些区域中活动性及连接性会发生改变[19];Indovina等[20]运用功能性核磁共振成像(fMRI)方法显示具有神经质和内向性人格的正常人在前庭受到声刺激时,皮层和皮层下的前庭-视觉和焦虑系统之间的活动性和连接性增强。本研究中,PPPD患者NEO-FFI量表中高神经质及低外倾性得分也说明神经质及内向性人格特征可能是PPPD发病的危险因素之一。另外,文中结果显示PPPD患者SSRC量表得分明显高于伴眩晕突聋患者(P<0.05),说明PPPD患者躯体症状更严重,且多以激惹性躯体症状为主要躯体症状,多表现出焦虑情绪。虽然PPPD患者多表现出焦虑障碍或焦虑特质/焦虑倾向,仍有部分患者无明显焦虑情绪,有研究表明大约60%的PPPD患者伴有焦虑,因此,焦虑情绪不是PPPD的核心症状,只是在PPPD中比较常见[3,14]。PPPD患者常常回避导致不平衡的活动,其过度紧张和恐惧可能带来不良后果,产生焦虑情绪,而焦虑相关过程又会导致头晕症状的出现或持续存在[21],这可能也是PPPD患者容易伴有焦虑障碍的原因。
总之,本组PPPD患者中听力下降者少见,且多表现为低中频轻中度感音神经性听力下降,少数PPPD患者双温试验异常,VEMP双侧多能引出,少数具有不对称性;同时,PPPD患者颅脑MRI及MRA无明显异常;PPPD患者易合并焦虑情绪,神经质及内向性人格特征可能是PPPD发病的危险因素之一。PPPD患者在听力学、前庭功能及颅脑影像学检查方面无特征性改变,但这些在PPPD与其他急性或发作性前庭障碍的鉴别诊断中有重要意义,而详实的病史收集及相关心理测量表评估是该病的重要辅助诊断依据。
1 Staab JP, Eckhardt-Henn A, Horii A, et al.Diagnostic criteria for persistent postural-perceptual dizziness (PPPD):consensus document of the Committee for the Classification of Vestibular Disorders of the Bárány Society[J].J Vest Res,2017,27,191.
2 Dieterich M, Staab JP, Brand T. Functional (psychogenic) dizziness [J]. Handbook of Clinical Neurology,2017,139:447.
3 阎志慧,陈春富.持续性姿势-知觉性头晕的研究进展[J].中华医学杂志,2017,97:1118.
4 中华耳鼻咽喉头颈外科杂志编辑委员会,中华医学会耳鼻咽喉头颈外科学分会.突发性聋诊断和治疗指南(2015)[J].中华耳鼻咽喉头颈外科杂志,2015,50:443.
5 高云,王大勇,粟秦,等.伴眩晕的突发性聋患者的临床特征[J].中华耳鼻咽喉头颈外科杂志,2015,50:529.
6 丁雷,刘畅,王嘉玺,等.眩晕残障程度评定量表(中文版)的评价[J].中华耳科学杂志,2013,11:228.
7 张宗凤,李小平,范青,等.强迫症大五人格与临床症状的相关性[J].中国健康心理学杂志,2016,24:179.
8 孙学礼,曾凡敏.临床躯体症状的心身医学分类及诊疗共识[M]. 北京:科学出版社,2015.41~53.
9 彭璐, 陈睿春,袁弘,等.耳石功能检查对突发性聋预后评估的作用[J].临床耳鼻咽喉头颈外科杂志,2016,30:272.
10 邢英姿,裴建军,赵姝,等. 突聋伴眩晕患者前庭诱发肌源性电位的临床研究[J].中华耳科学杂志. 2017,15:168.
11 Odman M, Maire R.Chronic subjective dizziness[J]. Acta Otolaryngol,2008, 128: 1085.
12 中国突发性聋多中心临床研究协作组.中国突发性聋分型治疗的多中心临床研究[J].中华耳鼻咽喉头颈外科杂志,2013,48:355.
13 刘博,韩德民,张祎,等.伴有眩晕或头晕的突发性耳聋患者的临床疗效分析[J].中华耳鼻咽喉头颈外科杂志,2015,50:463.
14 Yan Z, Cui L,Yu T, et al. Analysis of the characteristics of persistent postural-perceptual dizziness: a clinical-based study in China[J].Int J Audiol,2017,56:33.
15 Bittar RS,Lins EM. Clinical characteristics of patients with persistent postural-perceptual dizziness[J]. Braz J Otorhinolaryngol, 2015,81:276.
16 丁韶洸,卢伟.持续性姿势-知觉性头晕[J].中华耳科学杂志,2017,15:122.
17 Holle D,Schulte-Steinberg B, Wurthmann S, et al. Persistent postural persistent-perceptual dizziness:a matter of higher, central dysfunction[J]?PLoS One,2015,10:1.
18 Staab JP, Rohe DE, Eggers SD, et al. Anxious,introverted personality traits in patients with chronic subjective dizziness[J]. J Psychosom Res,2014,76:80.
19 Indovina I, Riccelli R, Chiarella G, et al. Role of the insula and vestibular system in patients with chronic subjective dizziness: an fMRI study using sound-evoked vestibular stimulation[J].Front Behav Neurosci,2015,9:334.
20 Indovina I, Riccelli R, Staab JB, et al. Personality traits modulate subcortical and cortical vestibular and anxiety responses to sound-evoked otolithic receptor stimulatio[J]. J Psychosom Res,2014,77:391.
21 鞠奕,赵性泉. 慢性主观性头晕[J]. 中国卒中杂志,2013,8:388.

