剖宫产疤痕子宫再次妊娠分娩方式对母婴的影响
王淑君

【摘要】目的:剖宫产疤痕子宫再次妊娠不同分娩方式的母婴结局进行探析。方法:回顾分析2016年2月至2017年2月本院妇产科收治的117例剖宫产疤痕子宫再次妊娠产妇临床资料,分析分娩方式及母婴结局。结果:本组117例产妇中,50例阴道分娩,67例剖宫产;通过对比,阴道分娩产妇产后24h出血量、住院时间、产褥期感染率、首次母乳喂养时间均低于剖宫产产妇,差异有统计意义(P<0.05);阴道分娩组新生儿Apgar评分、窒息发生率低于剖宫产妇(P<0.05)。结论:剖宫产疤痕子宫再次妊娠可进行阴道试产,且有较高成功率,有助于改善母婴结局,提升分娩质量。
【关键词】剖宫产疤痕子宫;再次妊娠;分娩方式;母婴结局
近年来,我国临床剖宫产率呈上升趋势,随着二胎政策放宽,剖宫产后再次妊娠产妇也大幅增加。由于剖宫产术后子宫会有疤痕,这在一定程度上会减弱子宫坚固性,再次妊娠时,伴随胎儿生长发育,会使子宫肌纤维持续拉长,一旦瘢痕组织难以承受宫内压,可能会造成子宫破裂,对母婴安全造成威胁。对于疤痕子宫再次妊娠产妇选择何种分娩方式临床上尚无标准和要求。本文主要对117例剖宫产疤痕子宫再次妊娠产妇的分娩情况进行回顾性研究,探讨不同分娩方式的母婴结局,报告如下。
1资料与方法
1.1一般资料
对本院妇产科2016年2月至2017年2月接收的117例剖宫产疤痕子宫再次妊娠产妇的临床资料进行回顾性分析。本组产妇均为单胎足月妊娠,排除凝血机制障碍、妊娠合并症等患者,前次剖宫产是低位子宫体横切口。年龄25~36岁,平均年龄(28.2±2.4)岁;孕次2~4次;产次1~3次;孕周37~41周,平均孕周(38.7±2.2)周;距前次剖宫产2~4年,平均(1.8±0.6)年;前次剖宫产方式:98例子宫下段剖宫产;9例子宫体剖宫产。
1.2方法
所有產妇入院后进行全面评估,以掌握前次剖宫产的时间、术式、手术指征,并指导产妇进行产科、彩超等检查,全面考虑确定分娩方式,及时向产妇及其家属明确说明再次剖宫术和阴道试产利和弊,得到孕妇及其家属同意。
1.3观察指标
掌握本组产妇的分娩方式,记录不同分娩方式产后24h出血量(采用容量法估算)、首次哺乳时间、住院时间及产褥期感染率,并测量新生儿出生体重、Apgar评分,了解新生儿窒息发生情况。
1.4统计方法
应用SPSS 18.0软件统计处理,计量数据用(x±s)表示,呈正态分布,用t检验,计数数据用例数(%)表示,采用X2检验,P<0.05表示组间差异有统计意义。
2结果
2.1本组产妇分娩情况
本组117例产妇中,85例阴道试产,50例成功,占比58.8%,35例转剖宫产,包括子宫破裂10例,胎儿窘迫16例,持续横枕位6例,产妇难以耐受疼痛3例;其余32例未试产直接选择剖宫产。
2.2不同分娩方式的产妇结局
通过比较,阴道分娩产妇产后24h出血量、住院时间、产褥期感染率、首次母乳喂养时间均低于剖宫产产妇,差异显著,有统计意义(P<0.05),如表1。
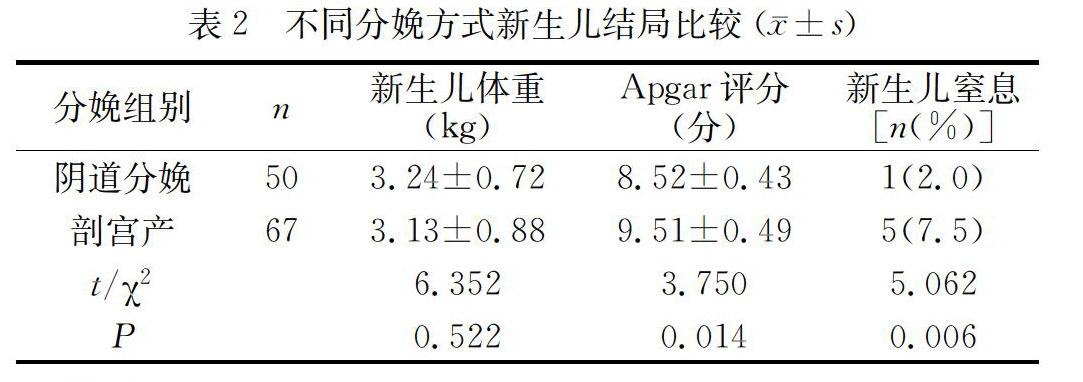
2.3不同分娩方式的新生儿结局
阴道分娩组新生儿Apgar评分、窒息发生率低于剖宫产新生儿,差异有统计意义(P<0.05),新生儿体重差异不显著(P>0.05),如表1。
3讨论
剖宫产疤痕子宫再次妊娠是常见的一种高危妊娠,由于子宫切口部位疤痕存在会使再次分娩的危险度增大,对母婴结局造成影响。特别是剖宫产后2年内再次妊娠的产妇,有着较高的胎位不正、骨盆狭窄、子宫剖裂等风险,通常需要采取剖宫产,以确保母婴安全。但从当前我国产科情况看,即便产妇无剖宫产指征,仍然不选择阴道试产,使得剖宫产率持续升高。
现阶段,临床对于剖宫产疤痕子宫进行阴道分娩的指征已形成共识,主要包括这几方面:1)前次剖宫产为子宫下段切口,且在产后未发生大出血、切口感染等并发症,在产前B超显示子宫下段无显著缺陷,有着良好延续性;2)和其次剖宫产时间在2年及以上;3)既往剖宫产指征全部消失,且未出现新的指征;4)骨盆内、外检查未出现异常,且胎儿预估体重在3.7kg以内,对阴道分娩无显著性影响;5)产妇及其家属对阴道分娩有所认识,知情并同意。通常而言,剖宫产后子宫切口处的组织及纤维在产后1年内就会明显增生,伴随疤痕肌肉化程度、弹性降低,再次剖宫产可能会加剧子宫损伤,导致出血量增加。本研究中,阴道分娩产妇产后24h出血量、产褥期感染率均低于再次剖宫产产妇,与相关研究报道基本一致。可以看出,阴道分娩更为适合产妇的生理规律,可有效缩短产妇首次母乳喂养时间和住院时间。临床研究表明,虽说剖宫产与阴道分娩产妇在分娩后的激素水平无明显差异,但是后者的泌乳量相对较高,而首次母乳喂养时间缩短在一定程度上会刺激催产素分泌,促进乳汁分泌,有助于子宫恢复,此良性循环不管是对于产妇还是对于新生儿,都有着重要意义。
从研究结果看,阴道分娩的新生儿Apgar评分、窒息率均低于剖宫产新生儿,原因可能是再次剖宫产一般是按照前次剖宫产子宫疤痕来切开的,因疤痕弹性减弱或者丧失,在术中很大可能造成胎儿娩出困难,而致缺氧、窒息,严重对新生儿神经系统造成不可逆损伤。此外,在剖宫产术中会应用到麻醉药物,产后产妇较长时间平卧,这在一定程度上降低了产妇和新生儿的接触机会,而使得并发症更易出现,甚至导致免疫功能下降、剖宫产儿综合征等,对新生儿的生长和发育造成很大影响。剖宫产术一般是行子宫下段切口,该处组织弹性和韧性良好,术后恢复快,且质量较高,所以再次妊娠可进行阴道试产。本研究中,85例产妇行阴道试产,50例获得成功,成功率达到58.8%,占所有产妇的42.7%。可以知道,阴道分娩不但有较高安全性,且可保证手术成功率。现阶段医患关系较为紧张、疤痕子宫产妇对阴道试产缺乏信心是影响分娩方式的主要原因。
剖宫产后子宫疤痕愈合会经历修复、成熟、机化3个时期,其中机化过程在2年以上,因而,剖宫产后2~3年是疤痕子宫再次妊娠的最佳时期,但并非越长越好,对于剖宫产超过2年再次妊娠的,必须密切监测围产期母胎情况,全面掌握有关情况,对能进行阴道试产的应鼓励、指导进行。虽说分娩是育龄女性的生理现象,但对产妇而言是持久而强烈的应激源。不但会引起生理应激,还会引起生理应激,临床研究证实,在分娩过程中产妇情绪和心理改变会引起生理变化,譬如:心率增快、呼吸急促等,导致子宫缺氧,宫缩乏力、宫口打开缓慢、产程延长等,同时会促使神经内分泌改变,使交感神经异常兴奋,释放更多儿茶酚胺,血压增高,致胎儿缺血缺氧而窘迫。所以,对能进行阴道试产的,在产科具备急诊剖宫产和急救条件情况下产科医生应耐心做好孕妇及其家属关于阴道试产的临床知识宣教,让其充分认识到阴道分娩的重要性、安全性、可靠性性,最大限度消除孕妇的不安、紧张、恐惧等心理,同时明确告知阴道顺产的优点,鼓励阴道试产,增强产妇的分娩信心,让其在试产中更好配合临床工作。在此过程中,要严密监测母胎情况,及时有效应对分娩中的异常情况,确保分娩安全、顺利。
综上而言,把剖宫产疤痕子宫视为再次妊娠剖宫产指征是不当的,对满足试产要求的,应告知阴道试产优势,并指导和鼓励进行试产,积极做好产前检查,并在产科经验丰富医生监护下进行试产,以减少剖宫产,提高阴道分娩率,确保分娩质量。

