骨科手术患者继发术后认知功能障碍的危险因素研究
周松杰姜跃国蔡万松 张 斌 庄云强
作者单位:1浙江省宁波市奉化区人民医院骨科(宁波315500);2浙江省宁波市第六医院骨科(宁波315040)
当前骨科手术具有无菌要求高、体位摆放繁多、器械种类复杂、手术耗时长、异物植入、毗邻组织多、创伤性大的特点[1-2]。随着骨科手术适应范围不断拓展,对患者循环、呼吸、内分泌和免疫系统功能均产生不同程度影响,甚至影响患者的心理功能[3]。其中,骨科手术所继发的术后认知功能障碍(post-operative cognitive dysfunction,POCD)近年来屡见不鲜[3-4]。POCD为急性发作的精神紊乱综合征,概念涵盖术后出现的人格、社交、认知、生活能力退化,典型临床表现为焦虑、人格改变、记忆受损、定向及感知障碍。POCD若得不到及时有效的干预,极易进展为各型痴呆[3,5],危害患者健康,给社会带来沉重负担。当前临床普遍认为器官储备功能降低、手术创伤、麻醉打击、术后疼痛应激为骨科手术继发POCD的潜在诱因。本研究尽可能完善骨科手术患者围手术期的相关临床资料,以获取继发POCD的影响因素,报道如下。
1 资料与方法
1.1 一般资料 连续性纳入宁波市奉化区人民医院2015年2月—2017年5月期间收治的骨科手术患者413例为观察队列,男289例,女124例;平均年龄(48.56±11.56)岁。本研究符合《赫尔辛基宣言》及中国临床试验研究的相关法规,并由医院医学伦理委员会批准;所有纳入研究队列的骨科手术患者均由本人或授权家属于初诊时签署知情同意书,获取各项麻醉及手术同意书的过程均符合临床试验研究的质量管理规范要求。
1.2 纳入与排除标准[6-10]纳入标准:(1)骨科手术指征明确,于本院完成外科手术治疗;(2)年龄≥18岁、诊疗资料完整、围手术期各项临床干预措施大致相同;(3)自愿参加本次研究,具备基本的理解及言语表达能力。排除标准:(1)非原发骨科手术;(2)合并对认知功能产生影响的疾病:急性/陈旧性脑卒中、急性/陈旧性脑外伤;(3)合并对精神状态产生影响的疾病:严重肝肾功能障碍、常年酒精嗜好、长期精神药物服用依赖史;(4)合并对评定依据简易智力状态检查(mini-mental state examination,MMSE)量表产生影响的疾病:语言障碍、视觉障碍、听觉障碍、文盲;(5)其他手术及麻醉禁忌症的患者。
1.3 剔除标准 如受试者在手术后7日内出现以下情况予剔除:(1)合并各类手术及麻醉并发症;(2)术后病情发生急骤变化(包括死亡)以至对结局指标产生干扰;(3)患者于相应窗口期内因主观/客观原因要求离院。
1.4 资料搜集内容 (1)性别、年龄、受教育年限,计算患者的体质指数(body mass index,BMI);(2)结合患者的体质情况及手术危险性,进行美国麻醉医师协会(American society of anesthesiologists,ASA)标准[10]分级评判;(3)依据中华人民共和国卫生部于2009年出台的《医疗技术临床应用管理办法》[10]中对骨科手术制定的分级管理条例,明确相应的手术级别;(4)患者是否为急诊手术、是否同意使用超前镇痛、手术类别是否需要全身麻醉;(5)手术中相关情况:耗时、术中失血量、术中是否低血压(术中平均动脉压是否低于基础值的1/3);(6)手术后相关情况(术后6h内):视觉模拟评分(visual analogue scale,VAS)[11],使用荧光定量法测定降钙素原(procalcitonin,PCT)含量、超敏 C 反应蛋白(hypersensitive-C reactive protein,hs-CRP)含量,使用直接法以细胞计数仪测定白细胞计数(white blood cell,WBC)含量;(7)观察所有患者术后7天内相关转归情况,观察方式为逐日同时段进行MMSE量表[9]评分,观察终点事件为骨科手术患者继发POCD/未继发POCD。POCD诊断标准[6-8]:由专业神经内科医师对患者进行术前1天及术后7天的MMSE评分以量化认知功能评定,患者术后评分较术前评分比较≥1个标准差即可诊断。
1.5 研究方法 以受试者的各项临床资料包括一般情况、受教育年限、BMI、手术分级、ASA分级、手术相关情况、是否超前镇痛、术中情况、术后VAS评分、术后实验室检查等相关情况为协变量,以术后7日内继发POCD为结局事件,依次应用单变量和多变量分析构建Cox回归多因素模型,评判各项变量对于不良预后事件的影响。
1.6 统计学方法 应用ACCESS软件建立数据库,使用双次录入法以完成数据核查与逻辑纠错。本研究的数据处理基于SPSS21.0软件包完成,设定双侧P<0.05为差异具有统计学意义。对连续变量进行Kolmogorov-Smirnov检验,符合正态分布的计量资料以均数±标准差(±s) 表示。计数资料以率(rate)及构成比(CR)表示。通过Cox回归模型对受试者的各项临床因素进行单因素分析。通过受试者工作特征曲线(receiver operating characteristic curve,ROC)对回归模型进行整体检验,以进一步明确各项影响因素对于继发不良预后事件的评判效能。基于最佳预测截点对纳入样本进行分组,使用Kaplan-Meier生存曲线以验证最佳的预测截点对于预后随访情况的评判效果。
2 结果
413例患者术后7天内继发POCD 23例,390例患者于相应时间窗内未见相关异常。
2.1 413例骨科手术患者围手术期临床资料 患者围手术期临床资料见表1。

表1 413例骨科手术患者围手术期临床资料
2.2 413例骨科手术患者继发POCD的影响因素分析 单因素分析显示,年龄、BMI、手术分级、超前镇痛、全身麻醉、手术耗时、术后VAS评分、术后PCT含量为骨科手术继发POCD的影响因素(P<0.05)。将单因素模型中P<0.05的协变量代入多变量模型,分析与本研究预后转归呈独立相关性的指标。结果显示,骨科手术患者继发POCD的独立影响因素为年龄(HR=1.339,P<0.05)、手术分级四级(HR=1.538,P<0.05)、超前镇痛(HR=0.732,P<0.05)、手术耗时(HR=1.321,P<0.05)、术后 VAS 评分(HR=1.542,P<0.05)、术后 PCT 含量(HR=1.406,P<0.05)。其中超前镇痛为保护性因素,其余5项为危险性因素:(1)骨科手术患者的年龄每增加1岁,术后继发POCD的几率增加33.90%;(2)相比骨科手术分级为二级及以下的患者,四级手术的患者继发POCD的几率为其1.538倍;(3)相比术前接受超前镇痛的患者,不接受超前镇痛的骨科手术患者继发POCD的几率为其0.732倍;(4)骨科手术患者的手术耗时每增加1h,术后继发POCD的几率增加32.10%;(5)骨科手术患者的术后VAS评分每增加1分,术后继发POCD的几率增加54.20%;(6)骨科手术患者的术后PCT含量每增加1ng/mL,术后继发POCD的几率增加40.60%;见表 2。
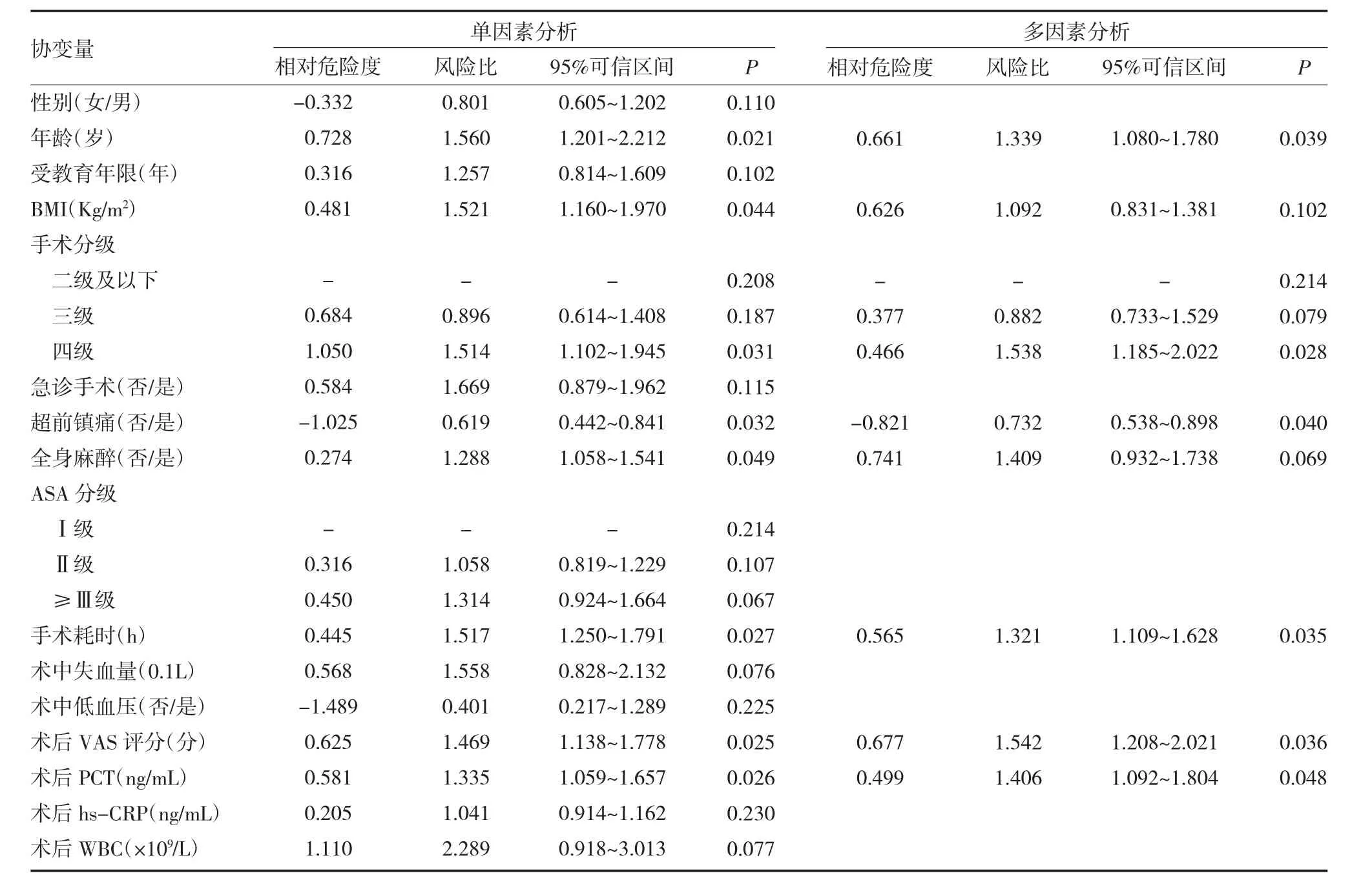
表2 骨科手术继发POCD的影响因素分析
2.3 影响因素对于继发POCD的预测价值 通过ROC曲线以进一步明确各项影响因素对于骨科手术继发POCD的预测效能。以前述独立影响因素中的连续性变量为评判结局事件的影响性指标、以患者继发POCD为结局事件,绘制ROC曲线,见图1。基于ROC曲线得到各项指标的曲线下面积、95%置信区间,并依据曲线最接近左上端确定相应指标的最佳截点,根据易用性原则对结果进行微调以获取评判预后转归的临界值,从而验证其应用性:(1)年龄对于骨科手术继发POCD具有显著预测效果(P<0.05),其临界值取61.42岁可获取最佳预测敏感性及特异度;(2)手术耗时对于骨科手术继发POCD具有显著预测效果(P<0.05),其临界值取3.06h可获取最佳预测敏感性及特异度;(3)术后VAS评分对于骨科手术继发POCD具有显著预测效果(P<0.05),其临界值取3.74分可获取最佳预测敏感性及特异度;(4)术后PCT含量对于骨科手术继发POCD不具有显著预测效果(P=0.202)。见表3。
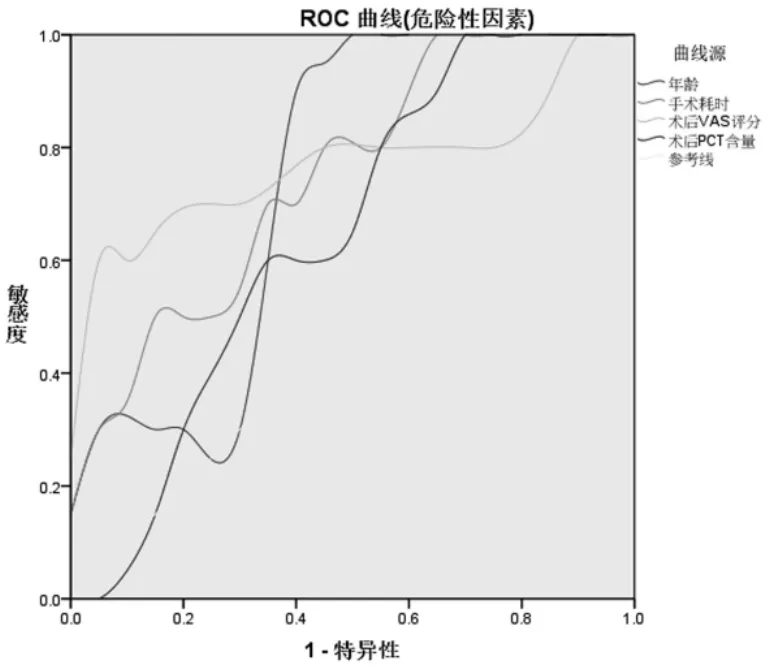
图1 基于各项独立影响因素预测骨科手术患者术后继发POCD风险的ROC曲线(危险性因素)
3 讨论
POCD为多因素诱发的临床并发症,致病机制复杂,无法通过动物模型完美模拟其病理生理学改变[12],为基础研究的深入开展增加了困难。本研究显示:(1)Cox回归分析显示,骨科手术继发POCD的风险模型由年龄、手术分级四级、超前镇痛、手术耗时、术后VAS评分、术后PCT含量组成,其中超前镇痛为保护性因素,其余因素为危险性因素;(2)ROC曲线显示,年龄≥61.42岁、手术耗时≥3.06h、术后VAS评分≥3.74分为骨科手术继发POCD的临界指标,具有更显著的评判效能。随着骨科手术患者年龄的逐渐增大,受试者对手术创伤、麻醉打击等侵袭因素所造成的氧化损伤、糖脂代谢异常,神经元水肿及脱髓鞘改变的抵御能力逐渐下降[13],因而易于诱发围手术期神经-精神功能受损;尽可能缩短手术耗时对于降低POCD发病率具有重要意义,缩短手术时程不仅可降低创伤打击,避免炎性介质大量释放;也可以有效减少镇静、镇痛药物的摄入,降低各类麻醉药物诱发POCD的潜在风险[14];骨科手术所致疼痛机制主要为各种机械性、炎症性刺激使外周感受器形成神经冲动,经脊髓背根神经节及脊髓背角传向丘脑,再经丘脑皮质束到达中央后回感觉区,从而在中枢神经元产生痛觉[15-16],严重的术后疼痛影响患者的生理功能恢复。如能术前采用超前镇痛用于抑制外周神经及中枢神经敏化,控制刺激信号传导至中枢神经系统的幅度和刺激程度,可有效维持围手术期各项生理指标的平稳过渡[17]。
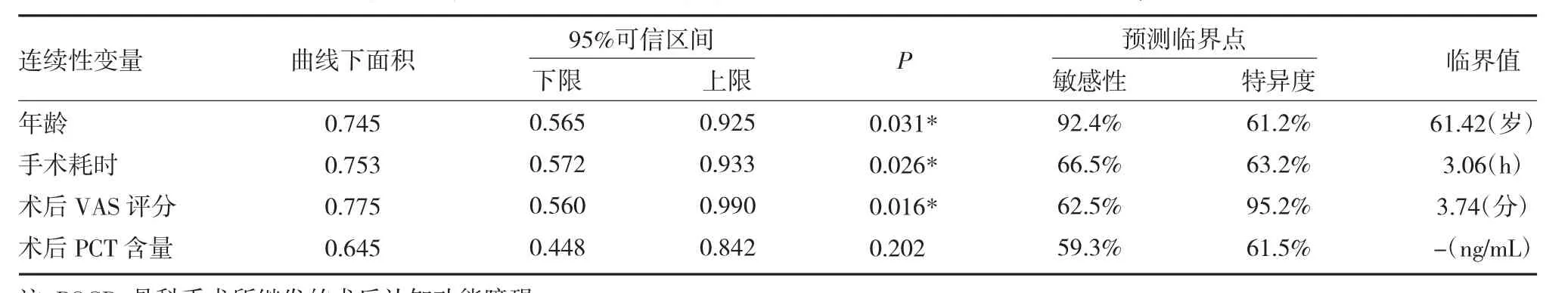
表3 影响因素用于评判骨科手术继发POCD的ROC曲线相关参数
本研究存在不足:(1)限于部分患者费用问题及医疗保险审核政策,部分实验室检查难以开展(尿液动力学指标)或难以反复检查(炎性标志物、肿瘤标志物);(2)本研究数据来源于单个医疗中心,相应结论是否具有普遍性应用价值,还需基于其他医院平台上,进行多中心、前瞻性的研究加以验证;(3)本研究为确保足够样本量,将相应时段内所有骨科手术病例均纳为样本量,并没有针对不同疾病谱进行分类,因此数据存在一定异质性,若按照疾病谱进行分类,样本量势必不足,对于统计分析产生影响。

