子宫动脉介入栓塞治疗内生型与外生型子宫瘢痕妊娠的临床效果比较
王晓雨 穆永旭 张磊
子宫瘢痕妊娠(cesarean scar pregnancy,CSP)是指妊娠物着床于前次剖宫产瘢痕处,由于瘢痕处子宫内膜缺损,故可导致孕妇大出血、胎盘植入、子宫破裂甚至死亡,是剖宫产术后严重的远期并发症之一[1]。近年来剖宫产率逐年上升,CSP发病率也呈现上升趋势,对CSP的早期诊断和治疗显得格外重要。根据孕囊的生长方向将CSP分为两型:内生型即孕囊种植在瘢痕上,向子宫峡部和宫腔内生长;外生型指孕囊深植在瘢痕内,向子宫肌层种植,甚至突破浆膜层向膀胱或腹腔方向生长[2]。随着介入医学的不断发展,先介入治疗而后行清宫术的治疗方式已逐渐应用于CSP的治疗[3-4]。有文献报道,子宫动脉栓塞术治疗内生型CSP的疗效优于外生型CSP[5],但目前关于子宫动脉栓塞术治疗内生型CSP与外生型CSP的病例对照研究报道甚少。本研究旨在比较宫动脉栓塞术治疗内生型与外生型CSP的效果及安全性,报告如下。
对象与方法
一、研究对象
选取2017年1月至2018年1月我院收治的经诊断为内生型CSP的患者30例为观察组,2016年1月至2017年1月诊断为外生型CSP的患者30例为对照组。本研究经医院伦理委员会批准,患者知情同意。临床诊断标准:①既往有剖宫产史,停经后有或无阴道不规则流血、腹痛等表现;②β-人绒毛膜促性腺激素(HCG)值升高;③彩超检查。外生型CSP:表现为剖宫产瘢痕薄弱区有胎囊深植,部分凸向膀胱,两者之间肌层较薄,无回声(图1)。内生型CSP:表现为剖宫产瘢痕处有孕囊种植,部分凸向宫腔,两者之间肌层较薄,有回声(图2)。
排除标准:①孕周>8周;②孕妇生命体征不稳定,有活动性阴道出血或感染的征兆;③肝、肾功能异常、凝血系统功能障碍者;④碘过敏者。
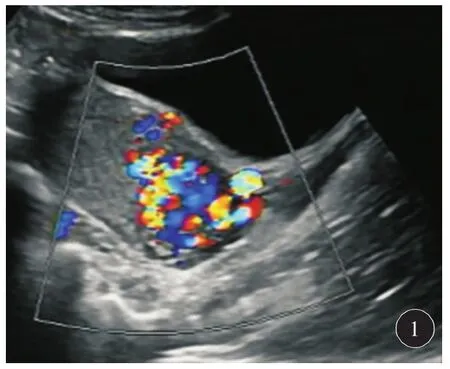
图1 外生型子宫瘢痕妊娠

图2 内生型子宫瘢痕妊娠
二、治疗方法
患者取仰卧位,常规双侧腹股沟区消毒,铺无菌巾。麻醉后以Seldinger技术穿刺右侧股动脉,放置导管鞘。将导管置于左侧髂内动脉,行造影可见左侧子宫动脉显影。在同轴导管、导丝的配合下超选左侧子宫动脉行造影,可见:左侧子宫动脉显影,走行迂曲,且盆腔内可见一团状染色区。经导管灌注甲氨蝶呤(MTX)。在透视下,经导管推注栓塞剂-明胶海绵颗粒及聚乙烯醇(PVA)颗粒,直至染色区消失。同法处理右侧子宫动脉(图3~6)。最后,退出导管及导管鞘,在穿刺处压迫止血15 min后予以加压包扎。术后观察记录患者生命体征、有无阴道出血及β-HCG值。并于术后48 h行单纯清宫术。

图3 左侧子宫动脉增粗,分支增多紊乱

图4 左侧子宫动脉远端分支及末梢消失
三、观察指标
记录两组患者清宫时出血量、术后的疼痛程度以及住院时间。通过对比清宫术前后纱布重量计算清宫出血量。疼痛分级采用VAS进行评分:0为无痛;1~3为疼痛不影响睡眠;4~6为疼痛影响睡眠;7~9为疼痛很影响睡眠;10为剧痛。随访2个月,观察并记录两组患者β-HCG值恢复正常的时间以及月经恢复的时间。
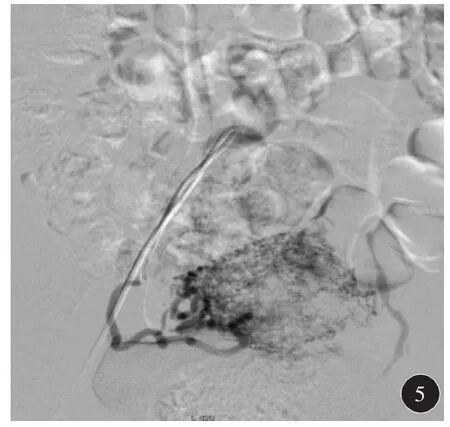
图5 右侧子宫动脉增粗,分支增多紊乱

图6 右侧子宫动脉远端分支及末梢消失
四、统计学方法
采用SPSS 22.0统计学软件进行分析,计量资料住院时间、疼痛程度评分、血清HCG恢复正常的时间以及月经恢复的时间采用±s表示,两组比较采用t检验,以P<0.05表示差异有统计学意义。
结 果
一、两组一般资料比较
两组患者年龄、停经时间、β-HCG值以及此次CSP距前次剖宫产间隔时间差异无统计学意义(P>0.05),见表 1。
二、两组治疗效果效果
观察组患者的住院时间、术后的疼痛程度评分、血清HCG恢复正常的时间以及月经恢复的时间均少于对照组,差异有统计学意义(P<0.05),见表 2。
表1 两组CSP患者临床资料比较(n=30,±s)

表1 两组CSP患者临床资料比较(n=30,±s)
组别观察组对照组t值P值年龄(岁)29.6±2.7 30.6±3.4-1.226 0.225停经时间(d)46.0±7.9 49.1±13.8-1.053 0.297 β-HCG值(IU/L)81 893.22±50 174.29 84 434.52±44 431.43-0.208 0.836此次CSP距前次剖宫产间隔时间(d)56.0±35.1 58.5±36.9-0.272 0.786
表2 两组CSP患者住院及随访情况比较(n=30,±s)

表2 两组CSP患者住院及随访情况比较(n=30,±s)
组别观察组对照组t值P值住院时间(d)9.1±1.5 11.9±2.2-5.797<0.01术后疼痛程度(分)2.40±1.00 3.47±0.86-4.420<0.01 HCG恢复正常的时间(d)16.0±1.5 17.1±1.4-2.754 0.008月经恢复的时间(d)35.5±4.1 49.5±7.1-9.386<0.01清宫时出血量(ml)41.6±7.3 50.6±5.6-5.354<0.01
讨 论
CSP是由于孕囊着床于前次剖宫产切口瘢痕处,而瘢痕部位较薄弱且缺乏收缩能力,故可发生子宫破裂或大出血等严重并发症[6]。根据孕囊的种植深度及生长方向将CSP分为两型:内生型即孕囊种植在瘢痕上,向子宫峡部和宫腔内生长,且在此基础上超声测量孕囊处子宫肌层厚度≥3 mm,此型可发展为活产,但植入部位大出血风险较高;外生型指孕囊深植在瘢痕内,向子宫肌层种植,甚至突破浆膜层向膀胱或腹腔方向生长,且在此基础上超声测量孕囊处子宫肌层厚度<3 mm,此型早期即可导致子宫破裂或大出血[7-8]。随着血管介入放射学的不断发展,子宫动脉栓塞联合清宫术治疗瘢痕妊娠显示出了安全性高,可以避免术中子宫破裂大出血,对患者造成的创伤小,并发症少,子宫保全率高等优点。
本研究结果显示,子宫动脉介入栓塞治疗两型CSP均是有效的,但内生型CSP在清宫时出血量、住院时间及术后的疼痛程度等方面均低于外生型CSP。随访2个月结果显示,观察组血清HCG恢复正常的时间以及月经恢复的时间均显著低于对照组,这可能是因为内生型CSP患者孕囊未深植于瘢痕内,且向子宫腔内生长,故清宫术相对容易清除,极少有绒毛残留;而外生型CSP患者孕囊植入较深,甚至突破浆膜层,清宫较为困难。若不进行系统分型,对于相同的治疗方式,外生型CSP的治疗效果不如内生型CSP。
综上,首先,子宫动脉栓塞术治疗CSP有以下优点:(1)进行靶向治疗,栓塞后子宫动脉闭塞,能立即奏效。(2)因及时阻断和防止大出血,栓塞术后可根据血β-HCG及阴道排出组织情况选择治疗异位妊娠的方法。(3)动脉栓塞不影响其他止血措施的实施。(4)操作方法简单,可方便地进行同一或其他血管的再次栓塞。(5)并发症少,安全性高。(6)如果使用明胶海绵作为栓塞剂,于术后14~19 d可自行吸收,3个月完全吸收,使被栓塞血管再通,不影响再生育功能[9-10]。其次,子宫动脉介入栓塞术治疗两型CSP均疗效确切,但两者之间的效果存在显著差异。彩超对CSP的分型,对临床具有以下重要意义:临床医生根据彩超结果可对患者做出相对个体化的治疗方案,例如在化疗药物剂量以及栓塞剂种类的选择上等。对于分型不同的CSP患者,可分别交代患者清宫时以及术后的注意事项,以减少进行二次治疗的可能。

