产时监护对降低剖宫产的影响临床应用与研究
廖莉莉
(广西壮族自治区来宾市妇幼保健院,广西 来宾 546100)
剖宫产是处理高危妊娠及分娩异常时施行急救的有效措施,随着围产医学的发展进步和剖宫产手术方式的不断改进,人们对剖宫产的安全性也逐渐认可,越来越多的产妇甚至愿意直接进行剖宫产,因此剖宫产的指征也发生了明显的变化。近年来剖宫产率日趋上升,已引起社会的广泛关注[1],而高剖宫产率又会导致诸多问题以及母婴近远期的并发症发生。因此,降彽剖宫产率是产科面临着很大的挑战。
1 资料与方法
1.1 一般资料
资料来源于我院2014年1月1日~2016年12月31日妇幼卫生统计年报表, 统一使用“来宾市接产登记本”,三年住院分娩产妇总数12099例,剖宫产人数3437例,初产妇1996例 ,经产妇1441例,年龄14~45岁,平均年龄27.16岁。
1.2 方法
对3437例剖宫产者资料进行统计分析。将剖宫产术分为无指征剖宫产及有指征剖宫产,有手术指征的剖宫产是指术前或者术后诊断确定有绝对或相对指征,无手术指征剖宫产是指术前或术后诊断无绝对或相对手术指征、产妇要求的剖宫产,也称为社会因素。有指征剖宫产又分为绝对及相对医学指征。阴道助产包括产钳助产、胎头吸引器助产、臀牵引及臀位助产。
2 结 果
2.1 剖宫产率及产妇分娩方式构成比的变化
3年间我院共住院分娩产妇12099例,其中剖宫产分娩3437例,年平均剖宫产率28.41% ,3年剖宫产率分别为26.76% 、29.92%、28.74%。3437例剖宫产中,有剖宫产指征3349例,占剖宫产妇的97.44%,无指征剖宫产88例,占剖宫产妇的2.56%,年剖宫产率控制在30%以内。3年剖宫产统计见表1。
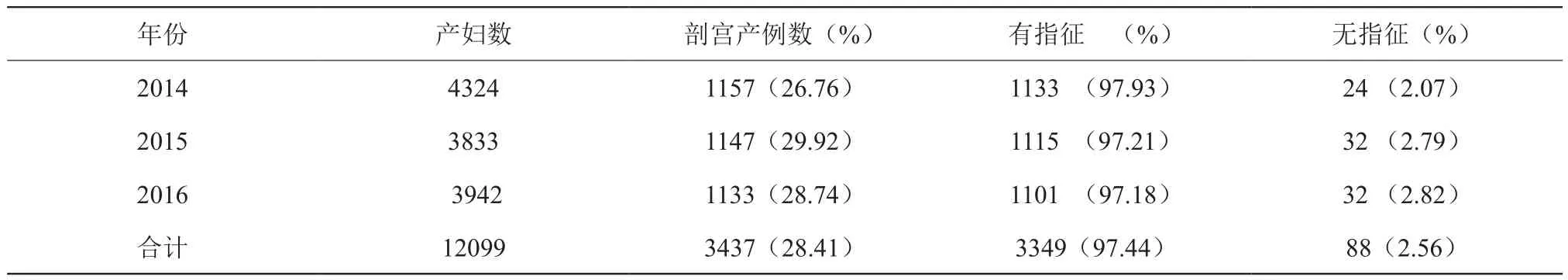
表1 剖宫产率及剖宫产指征构成[n(%)]
2.2 剖宫产与新生儿窒息和围产儿死亡关联
见表2。3年剖宫产率基本维持在28%左右,平均为28.41%(3437/12099);新生儿窒息保持在3%左右,平均为3.14%(380/12099);围产儿死亡率在6‰到9‰之间,平均为7.6‰。

表2 新生儿窒息及围产儿死亡情况[n(%)]
2.3 剖宫产指征
有指征剖宫产中瘢痕子宫居首位,共859例,占24.99% ,其余指征中,头盆不称528例,占15.36%、胎儿宫内窘迫337例,占9.81%、胎位异常(臂位、横位)336例,占9.78% 、产程异常268例,占7.80%、妊高征176例,占5.12% 、羊水过少147例,占4.28%、巨大儿115例,占3.35% 、胎膜早破90例,占2.62%、过期妊娠73例,占2.12%、胎盘早剥76例,占2.21%,多胎妊娠66例,占2.12%、前置胎盘50例,占1.45%、高龄初产妇31例,占0.90%。其中前五位手术指征名称不变,3年间瘢痕子宫居首位、头盆不称均排在第二位,胎位异常、胎儿宫内窘迫在第三、第四位,妊高征保持在第五位,说明这前五位手术指征是导致高剖宫产的主要因素。
3 讨 论
本资料显示,3年来,我院剖宫产率总体呈上升趋势,剖宫产率维持在26-30%之间,明显高于WHO提出的小于15%的标准。从3437例剖宫产主要指征分析,瘢痕子宫占剖宫产总数的1/4,三年均居首位,有指征的3349例剖宫产的产妇中同时合并有3个指征以上的464例,合并有2个指征的1190例,只有1个指征的1681例,占总剖宫产的48.91%。资料显示存在较高的相对指征剖宫产率,相对指征剖宫产术有不同程度的放宽。如以瘢痕子宫为唯一指征的剖宫产536例,占62.40%,以胎儿窘迫为唯一指征的剖宫产189例,占56.08%,以头盆不称为唯一指征的剖宫产186例,占35.27%,以产程延长为唯一指征的剖宫产129例,占48.13%,以胎位异常为唯一指征的剖宫产226例,占67.26%,以羊水过少为唯一指征的剖宫产107例,占72.79%,以妊娠期高血压为唯一指征的剖宫产66例,占37.50%,以胎膜早破为唯一指征的剖宫产49例,占54.44%,以多胎为唯一指征的剖宫产44例,占66.67%,以过期妊娠为唯一指征的剖宫产26例,占35.62%。
瘢痕子宫是近几年产科常遇到的问题,导致瘢痕子宫的因素有多种,由于剖宫产率在近年来不断升高,加上我国人口政策的调整,剖宫产史也比较常见。在本资料显示2016年的剖宫产构成比为26.74%,居第一位;分析本资料中既往有剖宫产史孕妇,本次妊娠再次剖宫产者占92.88% ,瘢痕子宫作为第一手术指征构成比由2014年的23.42%上升到2016年的26.74,其中仅以瘢痕子宫作为唯一指征而无其他医学指征的剖宫产人数又占总的有剖宫史人数的62.40%。主要原因为医师害怕瘢痕子宫破裂,阴道试产的不可预测的风险性,大多医生选择剖宫产,或者根据孕妇的意愿仍然选择剖宫产分娩,而在前次剖宫产后阴道分娩的很少。在本资料中有剖宫产史共963例,只有68例阴道自然分娩,仅占有剖宫产史的总例数7.06%,据文献报道,瘢痕子宫阴道分娩成功率达74.53%[2],同时也有研究认为阴道分娩子宫破裂危险性为0.5%~1.6%,[3]因此,在选择符合阴道试产的条件以及严格掌握适应症下,专人严密观察产程,在较好的医疗设备监护下,给曾有剖宫史的部分孕妇有试产的机会,是可以适当降低剖宫产率的发生。
头盆不称 头盆不称分有绝对性头盆不称和相对性头盆不称两种,我们讨论主要是相对性头盆不称,因为绝对性头盆不称手术指征明确,需行剖宫产才能结束分娩;而相对头盆不称如临界性狭窄性骨盆,胎头入盆或胎头位置异常。持续性枕横位、枕后位在相对头盆不称占了三分之一,如能徒手旋转成枕前位,大多也可经阴道分娩。我院相对头盆不称手术比例为13.97%,排位第二位,从病例中发现部分相对头盆不称手术指征产妇试产时间不充分,诊断依据不足,一旦产程时间稍长,产妇疼痛难忍,医师怕担当风险即手术结束分娩,从而使剖宫产数增多,剖宫产率提高。综合分析,相对头盆不称能不能顺利通过阴道分娩,主要是依靠产科医师的临床经验及对整个产程的耐心细致的观察,发现产程进展异常的应积极查找原因并及时纠正,不应即刻选择剖宫产。
羊水过少及胎儿宫内窘迫 由于影像技术的提高、B超的普及使得诊断羊水过少准确率提高,大多数可在分娩前确诊羊水过少,羊水过少虽然只是相对手术指征,但有多数孕妇担心在阴道试产过程中出现胎儿缺氧,或担心试产不成功又转行剖宫产。本资料显示,羊水过少的构成比,在剖宫产呈逐年上升的趋势。
胎儿宫内窘迫是剖宫产中的一个重要指征因素,即胎儿在宫内缺血缺氧,是新生儿窒息死亡的主要原因,因此胎儿窘迫处理的正确与否,直接影响到围生儿的预后。随着产科医务人员对电子胎心监护技术的掌握程度的提高,胎儿宫内窘迫的诊断率也得到相应的增高,也降低了新生儿窒息所致的死亡率,但因胎儿宫内窘迫所施行的剖宫产术也增多。本资料显示3年来剖宫产儿3513例,分娩前诊断有胎儿宫内窘迫的767例,但以胎儿宫内窘迫作为第一个指征的剖宫产有419例,占总剖宫产人数的11.93%,其中以胎儿窘迫作为唯一一个指征的剖宫产就有236例,剖宫产胎儿娩出后1分钟阿氏评分8~9分135例, 4~7分73例,0~3分12例,如果按阿氏评分为标准,产前产后诊断符合率只有11.08%,不足四分之一,出现过度诊断[4]。但因电子胎心监护受到如产妇肥胖、巨大胎儿、外界刺激等多种因素的影响,导致假阳性的比例也高。社会因素如珍贵儿、独生子女的影响,人们提高了法律意识,因胎儿宫内窘迫导致的新生儿死亡及后遗症,引发诸多的纠纷给产科医师造成很大的压力,导致因胎儿宫内窘迫而剖宫产的发生率升高。因此产前诊断为胎儿宫内窘迫的应动态观察多项指标如胎心监护、B超羊水情况、产程进展等,综合评估后判断胎儿窘迫的程度,对于已明确的应予适当相应的处理后,如无明显改善再手术。
胎位异常 以臀先露为最常见,我院的臀位发生率为3.92%,与有关文献报道的臀位占足月分娩总数的3~4%相一致,三年间我院的分娩产妇共12099例,其中474例为臀先露(剖宫产437例),合并有其它合并症或并发症的221例,没有的253例,占臀位总人数的55.53%;对臀位阴道分娩前的头盆关系是不容易估计的,也不能像头位那样能充分试产,同时阴道分娩助产对胎儿及母亲均造成不同程度的伤害,并发症较多,部分产科医生不愿试产,国内外多建议剖宫产,臀位剖宫产可减少产妇及新生儿的并发症[5]。但对于产妇骨盆正常胎儿体重小于3500g的单纯臀先露,未发现有产科并发症及合并症的,要严密的监护产前及产时的胎心变化,部分可经阴道助产分娩。
社会因素方面。计划生育政策的实施导致少生优生,晚婚晚育使高龄产妇增多,胎儿的珍贵不容许新生儿有丝豪的伤害;因为错误的舆论导向,认为经阴道分娩的胎儿头部受压可能会影响智力,而剖宫产的孩子头部不受挤压的会更加聪明,头型也漂亮,剖宫产后体型也不受影响等,年轻的产妇对分娩没有信心,害怕试产不成功时不但受痛苦最后还是挨手术;也有人为了孩子的“八字”选择所谓的“良辰吉日”而选择剖宫产术;而普遍增强对法律和维权的意识; 医患关系紧张造成对产科医生的巨大压力;年轻一代产科医师对胎头吸引术、产钳及臀位助产术技术掌握欠熟练,害怕新生儿出现并发症,如产伤、新生儿窒息等,担心有医疗纠纷;也与有些医护人员的态度有关,认为剖宫产简单易行,可以迅速结束分娩,省去观察产程的时间,又可以降低新生儿窒息率和死亡率。同时剖宫产又可带来一定的经济效益,医生也傾向剖宫产。本资料显示,我院的近三年的社会因素剖宫产比很多报道的低,可能是与瘢痕子宫、头盆不称、羊水过少、巨大儿等的构成比上升有关,以及我院多年使用镇痛分娩有关。
综上所述,在放宽放松剖宫产指征同时,也会导致剖宫产率的不合理升高。如剖宫产率升高到一定程度后再升高,并不是继续降低围产儿死亡率、剖宫产死亡率的有效措施。还有可能对母儿造成影响,如胎儿产伤、剖宫产综合征、盆腔粘连等。因此,加强围生期保健及健康教育,加强医患沟通的同时提高产科医生技术水平,提高有剖宫产史、臀位的阴道分娩率,提高胎儿窘迫的诊断水平,合理掌握剖宫产指征和对产时严密的监控,有望能进一步控制剖宫产率。

