呼吸湿化治疗联合咳痰机对脑卒中合并吞咽困难患者咳痰的影响
朱文芳 王丽娟 张银萍
脑卒中相关性肺炎(stroke associated pneumonia, SAP)是脑卒中患者的常见并发症,多数肺炎在脑卒中发病后7d之内发生[1],发生率为7%~22%,是脑卒中患者死亡的主要危险因素之一[2-3]。其严重程度显著影响脑卒中患者的病死率和致残率,因此降低肺部感染率意味着提高脑卒中的救治成功率。脑卒中尤其是大量脑出血或大面积脑梗死后患者吞咽、咳嗽反射消失或减弱,进食或饮水呛咳,易使鼻腔或口腔内的分泌物沉积误入气管及下呼吸道,继发肺部感染。相关文献表明吞咽障碍是患者发生肺部感染最常见的危险因素之一,其发生率为37%~78%,也是导致患者死亡的重要危险因素[4-5]。关于人工气道建立后的气道湿化管理降低肺炎的发生率的报道较多,而对于急性脑卒中后呼吸道的早期湿化和预防性的训练咳嗽干预未见研究报道。本研究应用AIRVO2湿化治疗仪进行早期呼吸道湿化治疗,使用无创气道咳痰机帮助患者咳嗽,两种措施联合应用效果良好,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年6月-2017年12月收治的脑卒中伴有吞咽障碍的患者80例,其中脑梗死48例,脑出血32例;2016年6月-2016年12月收治的41例患者为对照组,其中男24例,女17例,年龄46~83(64.72±10.83)岁;2017年1月-2107年12月收治的39例患者为治疗组,其中男22例,女17例,年龄42~89(67.36±16.59)岁。2组患者在性别、年龄、性别构成比、病程、疾病类型、吞咽功能级别、NIHSS等一般资料比较无明显差异(P>0.05),具有可比性。本研究已获本院伦理委员会的批准,患者均知情同意本研究。
入选标准:① 80例均符合2005年中华医学会神经病学分会制定的《中国脑血管病防治指南》中脑卒中的诊断标准,并经头颅MRI或CT检查确诊;②洼田饮水试验判断存在吞咽障碍;③美国卒中量表评分NIHSS≥16分;④首次诊断为脑卒中的患者;⑤格拉斯哥评分>8分的患者。
排除标准:①有明确的慢性支气管炎,脑卒中发病前有肺部感染者;②气管插管或切开者;③有意识障碍、精神障碍者;④有严重的心、肺、肝、肾重要脏器疾病者;⑤神志清楚不配合者。
1.2 治疗
对照组采用常规翻身拍背,低流量吸氧、吸痰等常规辅助措施,治疗组采用除了常规辅助措施外,应用AIRV02湿化治疗仪进行早期呼吸道湿化治疗,并在湿化治疗后用咳痰机进行咳嗽训练排痰。
1.2.1 湿化治疗 对入组患者选用美国AIRVO2湿化治疗仪每天进行6 h呼吸道湿化治疗,每个患者使用一次性湿化管道(包括一次性湿化罐,一次性加温湿化管,一次性鼻塞导管),用注射用水500 mL连接一次性湿化罐。按照操作规程进行操作:根据患者的病情和耐受情况调节湿化的流量、氧浓度、温度,一般流量25~40 L/min,氧浓度25~40%,温度37°。做完1例患者治疗后按照规范消毒机器外表面,机器内部消毒专用消毒管高温消毒1 h,机器自动记录消毒时间和使用人次。
1.2.2 咳痰机训练 患者湿化治疗后用咳痰机(飞利浦CA3200)帮助患者训练自主咳嗽,操作由专人负责,1例患者一套专用管道(由细菌过滤器、管道和面罩组成)。每周更换1次管道。机器辅助排痰周期由气体吸入、气体呼出和暂停3个阶段组成,吸气时为正压,呼气时为负压,一般吸气相和呼气相时间比为2∶1,吸气呼气压力差为20。操作步骤如下: ①详细给患者讲解操作原理、目的和注意事项,取得患者的配合;②给患者装上合适的通气设备,给患者带上咳痰机的专用面罩,注意贴紧面部,防止漏气。嘱咐患者按照操作人员指令进行吸气、呼气和放松。先嘱患者深吸气和深呼气,观察患者的呼吸频率和幅度,判断呼吸力量,决定给患者调节吸呼的时间和压力大小;③先进行模拟训练,即将咳痰机设置为手动模式,吸气压力设置为15 cm H2O,呼气压力设置为20 cm H2O,在患者吸气时调到“吸气”,嘱咐患者“深吸气”,吸气时间持续大约3s;呼气时调到“呼气”,嘱咐患者“深呼气”呼气时间持续大约2 s;吸气呼气之间放松时间大约1 s。患者适应后进行正式训练,参数设置:吸入压力设置为 20~30 cm H2O,呼出压力设置为30~40 cm H2O,压力差为10~20 cm H2O;④正式训练3~5个循环之后取下面罩让患者稍作休息,放松,正常呼吸1~2 min,然后再治疗。患者休息期间,清理其口中、喉部或气管内的分泌物。1次治疗3~5个循环(1个循环包括3~5次吸气呼气),3次/d,连续治疗7 d。
1.3 观察指标 观察2组患者治疗结束后总的排痰量、血氧饱和度(SpO2)、呼吸频率(R)、心率(HR)、口干例数和肺部感染发生率。脑卒中相关性肺炎的诊断参考2010年发表的《卒中相关性肺炎诊治中国专家共识》标准[6]。
1.4 统计学处理
采用SPSS16.0版统计软件,计量资料比较采用两独立样本t检验,计数资料比较采用卡方检验。以P<0.05表示差异有统计学意义。
2 结 果
对照组和治疗组患者各项观察指标的比较见表1。
3 讨 论
呼吸湿化治疗仪是近年来国际上比较热门的为患者提供高流量加温湿化呼吸气体的装置[7-9]。它通过加热灭菌注射用水,产生水蒸气监测吸入端的温度,并通过人工调节,使吸入气体的温度保持在37℃,相对湿度100%,可提供接近生理呼吸道所需的湿度和温度气体,且在送气过程中无死腔,增加呼吸肌做功,达到湿化气道粘膜,稀释痰液、保持粘液纤毛正常运动和廓清功能的一种物理疗法[7],可在最大程度上恢复患者呼吸系统的正常屏障功能。呼吸湿化治疗仪在国外各类急诊科、重症监护室、呼吸科等部门已得到广泛的应用,并取得良好的效果。 相关研究表明,高流量湿化氧气治疗能显著减少患者呼吸困难症状[10],有效降低患者的呼吸频率和心率[11],提升患者的血氧饱和度[10],降低患者的插管率和病死率[13]。Roca等[14]的研究显示,高流量加温加湿呼吸湿化治疗仪的使用可减少急性呼吸衰竭患者的口干症状。Maggiore等[15]对呼吸湿化治疗仪和文丘里面罩氧疗法应用于ICU拔管后患者中的研究发现前者可提高ICU拔管后患者的舒适性。脑卒中患者由于神经功能缺损引起的吞咽和咳嗽无力导致分泌物粘稠,纤毛活动减弱或者消失,排痰不畅;脑水肿导致脑组织缺氧常常需要吸氧,吸入的干燥的医疗性氧气会引起呼吸道干燥;使用甘露醇脱水造成痰液粘稠,不易咳出。因此,对脑卒中患者的呼吸道湿化治疗是极其重要的。本研究结果显示,治疗组发生口干3例,对照组则为19例,2组比较具有显著性差异(t=14.98,P=0.01)。说明呼吸湿化治疗仪的使用可显著降低脑卒中合并吞咽困难患者口干的发生。
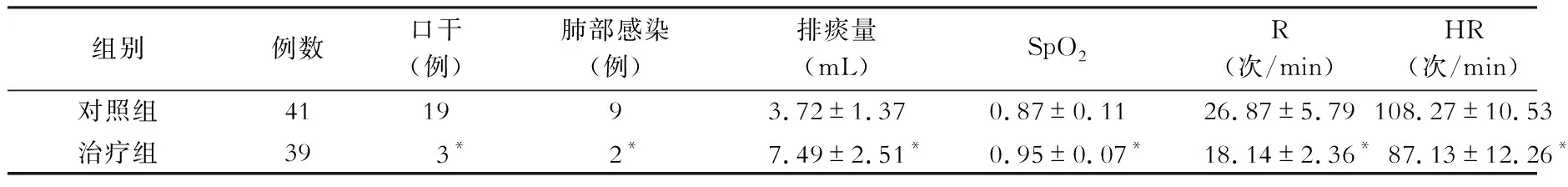
表1 对照组和治疗组患者各项观察指标的比较
注:与对照组比较,*P<0.05
脑卒中尤其是大量脑出血或大面积脑梗死患者吞咽、咳嗽反射消失或减弱,不能自行、有效清理呼吸道内痰液,饮水或进食呛咳,易使鼻腔或口腔内的分泌物沉积误入气管及下呼吸道,继发肺部感染。因此,有效咳痰是防止呼吸系统出现问题的关键。咳痰机则是通过模拟人的有效咳嗽,在吸呼周期内向呼吸道注入正气压,然后快速切换到负气压,产生一个来自肺部的高呼出流量比率,从而帮助患者有效清理呼吸道分泌物。相关研究表明,咳痰机应用于咳痰无效患者中的排痰效果良好[14],可有效清理脑卒中相关性肺炎患者呼吸道分泌物,改善患者的氧合状态,同时也可降低肺部感染率[17]。
本研究将呼吸湿化治疗仪和咳痰机联合应用于脑卒中合并吞咽困难患者,一方面使患者痰液稀释,保持气道分泌物的流变力,使黏膜清除能力达到最佳,同时保证正常的通气量;另一方面通过提升患者的咳嗽能力使得呼吸道分泌物有效排出,增加了患者的排痰量,提高了患者的SpO2,防止了分泌物坠积所致肺不张和肺炎。呼吸湿化治疗和无创气道咳痰机联合应用能够有效地预防脑卒中合并吞咽困难患者吸入性肺炎的发生。

