皮肤科住院药疹患者154例回顾性分析
高昱,王子涵,高菲,张烨,吴世福,田月洁,丁长玲
(1.滨州医学院附属医院皮肤科,山东 滨州 256603;2.滨州医学院附属医院药学部,山东 滨州256603;3.山东省药品不良反应监测中心,山东 济南 250014)
药疹又称药物性皮炎,是指以任何途径进入机体的药物所引起的皮肤和(或)黏膜损害的药物不良事件(ADE),是临床常见病,多数情况下及时停用可疑药物并给予适当治疗可很快痊愈。因药疹住院的患者往往损害重、病程较长,并且地域差异明显。为更好地研究因药疹住院的患者引发的致敏药物、潜伏期、药疹类型、系统损害等规律和特点以及药疹的治疗,现对我院皮肤科近9年154例住院药疹患者进行回顾性分析,以更好地为临床提供参考。
1 研究对象
2011年1月1日至2018年6月30日在滨州医学院附属医院皮肤科住院药疹患者154例。
2 诊断分型标准
2.1 诊断标准[1]根据病史及临床症状,①发疹前有明确用药史;②有一定潜伏期(首次用药至皮疹出现所经历的时间);③停用致敏药物后皮疹逐渐好转或消退;④排除有相似皮损的其他皮肤病,如麻疹、猩红热、二期梅毒等发疹性感染性疾病。
2.2 分型标准[1-3]按疹型及疾病严重程度分为轻型药疹和重型药疹。①轻型药疹主要包括:固定性药疹、发疹型药疹、荨麻疹型药疹、多形红斑型药疹等。②重型药疹包括:重症多形红斑(SJS)、中毒性表皮坏死松解症(TEN)急性泛发性发疹性脓疱病(AGEP)、红皮病型药疹(EDE,也称剥脱性皮炎型药疹)及药物超敏反应综合征(DHS)。
3 研究对象与方法
收集皮肤科2011年 1 月1日至 2018年6月30日住院药疹患者的性别、年龄、原患疾病、致敏药物、潜伏期、药疹类型、糖皮质激素(以下简称激素)日均用量、住院天数及转归。
统计学处理:数据分析应用Excel 2010和SPSS 16.0进行处理。两组之间的统计学分析使用t检验,两组以上的组间统计分析使用单因素方差分析 (ANOVA)。分类变量以百分比表示,组间统计学差异采用卡方检验。P<0.05为差异有统计学意义。
4 结果
4.1 住院病例数及比例 符合条件的住院药疹患者154例,占同期皮肤科病区住院患者总数的7.1%。
4.2 年龄、性别 154例药疹患者年龄范围在1~87岁,平均42.24岁。其中男67例,女87例,男∶女=1∶1.3,结果见图1。
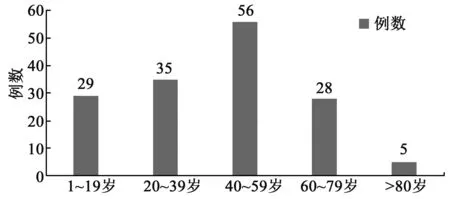
图1 154例药疹患者年龄分布
轻型药疹患者平均年龄40.98岁,重型药疹患者平均年龄46.08岁。重型药疹患者的平均年龄高于非重型药疹患者(t=3.675,P<0.05)。
4.3 既往药物过敏史 154例药疹患者中既往有药物过敏史者36例(23.4%)。而同时期皮肤科病房共收治住院患者2 169例,有药物过敏史者336例(15.5%)。二者相比有统计学差异(P<0.05)。
4.4 原患疾病 154例患者中感染性疾病84例(54.54%),其中上呼吸道感染占比最高(62例,40.26%);各种疼痛的患者20例(牙痛7例、头痛5例,腰痛3例,三叉神经痛、关节痛各2例,上肢痛1例);癫痫者8例;其他疾病还有便秘、腹泻、精神疾病、心脏疾病、脑血管疾病、溃疡性结肠炎、胃溃疡、外伤、妇产科术后、鼻炎、颈椎病、腰椎病各1~5例不等。
感染性疾病患者主要应用了抗生素(54例)、解热镇痛药(27例),还有5例带状疱疹患者应用了卡马西平。原发病为疼痛的患者主要应用了解热镇痛药(9例)、卡马西平(6例)、抗生素(3例)、中成药(2例)。原发病为癫痫者应用了卡马西平(4例)、苯妥英钠(2例)。
4.5 病因药物 154 例药疹患者中,单一用药115例(74.7%),混合用药39例(25.3%)。混合用药患者中联合应用中成药者20例,有23例患者使用了抗生素,2种抗生素联用者7例。
115例单一用药患者中有54例应用了抗生素,其中应用β内酰胺类药物者33例(阿莫西林14例,头孢类12例,青霉素4例),喹诺酮类4例(左氧氟沙星3例,莫西沙星1例),林可霉素3例,硝基咪唑类3例(奥硝唑2例,甲硝唑1例),大环内酯类1例(阿奇霉素),药名不详者10例。共有30例患者应用了解热镇痛药,其中应用对乙酰氨基酚者20例,双氯芬酸钠3例,氨酚烷胺、布洛芬各2例,氨基比林、塞来西布、“止痛药”各1例。19例应用镇静催眠抗癫痫药的患者中,应用卡马西平者11例,苯妥英钠3例,5例患者应用了抗抑郁药(利培酮1例,另外4例药品名称不详)。9例患者应用了中成药,为血塞通注射液、血栓通注射液各3例,黄连上清丸1例,药品名称不详者2例。另有3例患者分别应用了血清制剂、酚酞片、降压药(药品名称不详)。
4.6 潜伏期 患者的平均潜伏期为5.56 d。轻型药疹潜伏期2 h~30 d,平均5.16 d;重型药疹潜伏期1~60 d,平均6.76 d,长于轻型药疹(t=4.98,P<0.05)。抗癫痫药潜伏期最长,其次是中成药。解热镇痛药及β内酰胺类药物潜伏期相对较短(见表1)。多数患者不能准确提供本次发病是初次用药还是再次用药。
既往有药物过敏史的36例患者,平均潜伏期为2.98 d;无药物过敏史的118例患者,平均潜伏期为6.37 d。有药物过敏史者潜伏期较无药物过敏史者潜伏期短(P<0.01)。

表1 115例单一用药患者药疹潜伏期
4.7 药疹类型 154例患者中轻型药疹116例(75.3%),重型药疹38例(24.7%)。
116例轻型药疹中,发疹型59例(38.3%),多形红斑型23例(14.9%),荨麻疹型22例(16.2%),固定型9例(5.8%)。38例重型药疹中,SJS 12例(7.8%),红皮病型10例(6.5%),AGEP 8例(5.2%),DHS 7例(4.5%),TEN 1例(0.6%)。结果见图2。
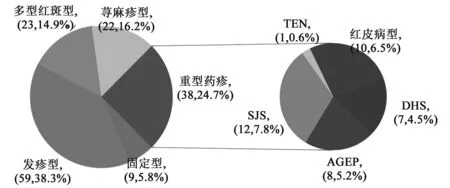
图2 154例患者药疹的类型分布
115例单一用药患者轻、重型药疹的病因药物类别及主要病因药物见表2~3。

表2 115例单一用药患者轻、重型药疹的病因药物类别(例)
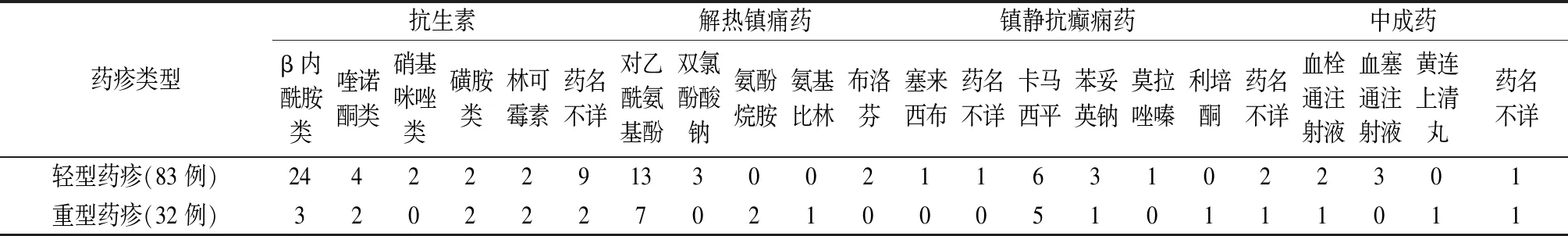
表3 115例单一用药患者轻、重型药疹的主要病因药物(例)
4.8 发热与系统损害/症状情况 各型药疹出现发热及系统损害的比例以重型药疹及多型红斑型药疹(28例)最高,其余依次为发疹型药疹(15例)、荨麻疹型(11例)。发热最为常见,系统损害/症状主要是肝功损害、肾功损害、腹痛、胸闷(见表4)。
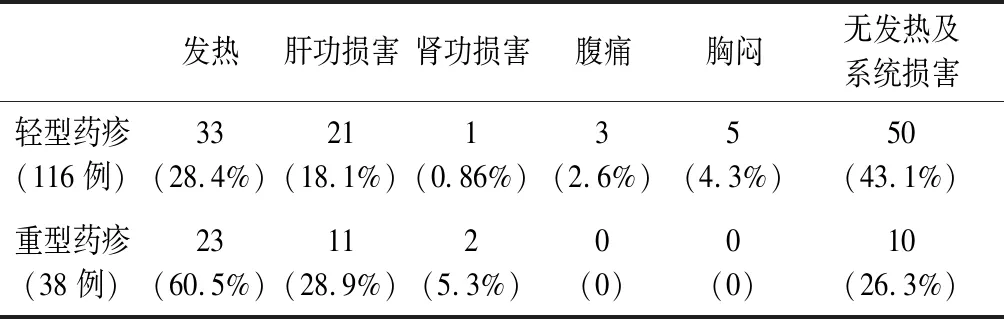
表4 药疹患者发热及系统损害情况[例(%)]
4.9 治疗与转归 按照药疹治疗的临床路径,患者入院后均停用致敏药物,有139例(90.3%)患者应用了糖皮质激素治疗。激素使用剂量、疗程及平均住院日最长的为重型药疹,其次为发疹型药疹和荨麻疹型药疹。见图3、4。有5例重症药疹患者联合应用了静脉用免疫球蛋白冲击治疗,全部患者随访到135例,皆痊愈,未留后遗症。
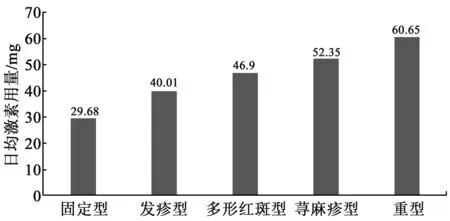
图3 139例药诊患者日均激素用量
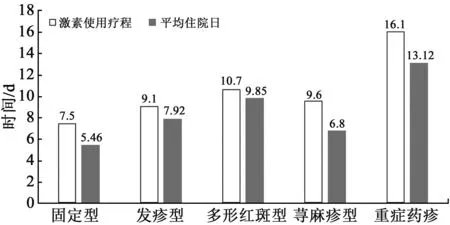
图4 139例药疹患者糖皮质激素使用疗程及平均住院日
5 讨论
5.1 药疹与患者年龄、性别的关系 药疹在各年龄段均可发生,其中40~59岁年龄组占比最高。国内外的研究发现女性比男性更容易发生药疹,而且女性发生ADR的危险性是男性的1.6倍[4]。本研究中男女药疹患者的性别比例为1∶1.3,也显示女性占比高于男性,有学者推测可能与男性与女性具有不同的药物代谢过程、免疫及性激素有关[5]。
5.2 药疹与原发疾病 原发疾病即应用病因药物的疾病。本资料中154例药疹患者原发病为感染相关的患者84例(54.54%),主要为上呼吸道感染、扁桃体炎,其次有肺炎、肺脓肿、丹毒、腹泻、阑尾炎、盆腔炎、中耳炎等。这些疾病直接导致患者应用了抗生素,而感染本身很可能也是诱发药疹的危险因素。感染等环境因素可直接影响机体对治疗药物的反应或改变药物相关抗原变为免疫原性,这在药疹的发病中有重要意义[6]。在药疹发生、发展及治疗的过程中并发或继发的感染对药疹疾病过程也可以产生严重的影响。Chopra等[5]研究病毒介导的免疫失调,提出EB、HHV-6、丙肝病毒是药疹的触发因素,病毒与免疫系统之间相互作用可作为疾病发病的加速因子,针对这些病毒感染的免疫反应,不但帮助消除病毒而且为药疹的发生或发展创造有利的条件。本研究回顾性资料中有1例10岁女童,因腹痛、腹泻于村诊所应用口服药物2种及肌注药物2种(具体药物名称及用量不详),8 d后出现高热,9 d后双眼球结膜、咽部、会阴部、肛周发生红斑伴痒、糜烂。面部、躯干发生广泛鲜红色斑疹、水疱,并松解、糜烂,以TEN收入院。入院后先后2次激素冲击治疗,疗效不佳,发现患者双肺闻及广泛干湿啰音,肺部CT示双肺云雾状阴影,考虑肺部真菌感染。加用伏立康唑200 mg bid口服,患儿体温和呼吸道症状迅速缓解,同时皮肤粘膜症状改善。因此在药疹病程中对原发感染及继发感染的有效治疗及防范对药疹的进程及转归有重要影响。
5.3 药疹与潜伏期 本研究中发现药疹的潜伏期跨度很大,轻型药疹潜伏期2 h~30 d,平均5.16 d;重型药疹的潜伏期多较长,可达3周~2月。轻型药疹中潜伏期最长的类型为多形红斑型,其余依次为发疹型、荨麻疹型、固定型药疹。镇静催眠抗癫痫药的平均潜伏期长于其他种类药物。
5.4 药疹与病因药物
5.4.1 西药 抗生素、解热镇痛药、镇静催眠抗癫痫药是前三位的病因药物,这与国内外以往的研究一致。β内酰胺类、对乙酰氨基酚、卡马西平为其代表药物,占比最高。镇静催眠抗癫痫药导致的药疹具有潜伏期长、致死率高的特点,常与重型药疹相关,临床应用中需要医护药学人员高度重视。本研究回顾性资料中单一应用卡马西平或苯妥英钠的患者共14例,平均潜伏期13.7 d,最长者为60 d(苯妥英钠)。其中10例患者同时有发热和/或肝肾功能损害。导致了多形红斑型3例,发疹型3例,固定型2例,SJS 2例,DHS2例,AGEP1例,荨麻疹型1例,是需要引起临床提高警惕的药物品种。国内付晓丹等[7-8]回顾了上海华山医院皮肤科住院药疹资料,发现卡马西平和别嘌呤醇同为重症药疹的首要病因药物,但本研究中无别嘌呤醇应用患者。
5.4.2 中成药 单一用药患者中有9例单独应用了中成药。混合用药患者中20例应用了中成药,主要为血塞通注射液、血栓通注射液、炎琥宁注射液、黄连上清丸、复方大青叶片、VC银翘片。有些中药制剂因其本身毒性导致药疹,如含乌头碱类的中药;中药中含有多种成分本身即为大分子物质,如蛋白质、多肽、多糖等,既具有免疫原性又具有免疫反应性;中药制剂中的辅助剂、添加剂(如聚山梨酯)可以诱发变态反应;中药提取物的输液剂提纯问题、中药制剂本身的质量安全(如微生物污染)等都是导致药疹的危险因素[9]。有报道发生不良反应的概率和程度与中成药用药剂量、浓度相关。因研究数据有限,未能有此类有价值的发现,但发现中药可以引起各种药疹类型。
5.5 药疹类型 临床中轻型药疹病例数明显多于重型药疹。轻型药疹最常见的药疹类型为发疹型药疹,其次为荨麻疹型与多型红斑型。重型药疹中最常见的药疹类型为SJS,其次为AGEP、DHS、TEN。轻型药疹的最常见病因药物是抗生素(51.8%),其次是解热镇痛药(24.1%)、镇静催眠抗癫痫药(14.5%)。而在重型药疹,这三类病因药物的比重有所变化,后二类药物的比重明显升高(解热镇痛药31.3%、镇静催眠抗癫痫药21.9%)。中成药在轻型、重型药疹都是位列第四位的病因药物种类。
本研究中轻型药疹中出现发热者为28.4%,肝功损害者18.1%。而重型药疹出现发热者达60.5%,肝功损害者28.9%,肾损害者5.3%,需要更大的糖皮质激素用量、更长的疗程,部分患者病情危重,还需要联合应用静脉用免疫球蛋白。
6 结论
皮肤科住院的药疹患者见于各年龄段,女性占比高于男性。抗生素、解热镇痛药、镇静催眠抗癫痫药是前三位的病因药物种类,β内酰胺类、对乙酰氨基酚、卡马西平为其代表性药物,中成药为第四位的病因药物种类。重型药疹的病因药物中解热镇痛药、镇静催眠抗癫痫药占比增大,潜伏期更长,合并发热及系统损害更多见。有药物过敏史者潜伏期较无药物过敏史者潜伏期短,感染对药疹的发生、发展和转归有一定影响。重型药疹患者激素使用剂量、疗程及平均住院日最长,其次为发疹型药疹和荨麻疹型药疹患者。

