新生儿机械通气不同俯卧位时间对呼吸功能影响的临床观察
李丰霞,尚会灵,李书芳,赵 丽,梁彩霞,王志燕
(邯郸市第一医院,河北 邯郸 056002)
1 资料与方法
1.1 一般资料
随机选择2015年1月-2016年1月在我院新生儿科室住院的60名进行机械通气的新生儿。平均日龄在10min-3d,孕周32-35周,呼吸机为STEPHAN,呼吸机模式为SIMV,分别观察记录患儿仰卧位、俯卧位2小时、俯卧位3小时生命体征的变化。
2 方 法
2.1 护理措施60名患儿均行经口气管插管机械通气,行常规性治疗和护理
常规护理包括:防止脱管、详细记录气管插入长度、按需密闭式吸痰、呼吸道管理、婴儿辐射台保暖、抬高床头15°、采用仰卧位头偏向右侧喂养、抗感染治疗、静脉营养支持治疗、生命体征监测,在患儿膝盖处粘贴康惠儿10×10水胶体敷料防止压疮。
2.2 “T”型枕制作即使用柔软棉布做出30cm*3cm*5cm长方体,与(7cm+10cm)*30cm*5cm的立体梯形相连接,组成“T”型枕
患儿头部置于长方体上,面部偏向一侧;胸部俯卧于立体梯形上,双上肢与双下肢置于立体梯形两侧环抱,呈“蛙状位”取得安全感。
2.3 体位干预喂养30min后
对照A组继续采取仰卧位,头偏向一侧,颈部垫一棉织物,预防发生呕吐窒息;实验B组则使用“T”型枕采取俯卧位,头偏向一侧成蛙状,该体位每2h更换一次仰卧位;实验C组同样使用“T”型枕采取卧位,头偏向一侧成蛙状,该体位每3h更换一次仰卧位。
2.4 密切观察病情监测呼吸、心率、经皮测血氧饱和度、呼吸机氧浓度等生命体征变化
观察期间如果患儿出现呼吸暂停时间超过20s,心率<100次/分,或经皮测血氧饱和度<80%时,立即给与刺激或复苏囊辅助正压通气,以呼吸停止时间长短及严重程度给予吸痰护理,确保呼吸道通畅。当胃储留量>喂奶量1/3时,通知医生根据医嘱减少喂奶量或暂禁食一次。
3 统计学方法新生儿数据统计结果
使用SPSS13.0统计软件统计,采用单因素方差分析,以a=0.05为统计学标准,P<0.05为统计学存在明显差异。
4 结 果(见表)
俯卧位2h和3h对血氧饱和度的影响没有统计学意义,(P>0.05见表1)但俯卧1h和2h对血氧饱和度的影响有统计学意义,(P<0.05见表3),仰卧位和俯卧位对血氧饱和度的影响有统计学意义,(P<0.05见表2)患儿俯卧位对提高肺的顺应性,改善血氧饱和度明显优于仰卧位,俯卧位2h和3h对提高肺的顺应性,改善血氧饱和度没有明显差异。

表1 俯卧位不同俯卧位时间对血氧饱和度影响
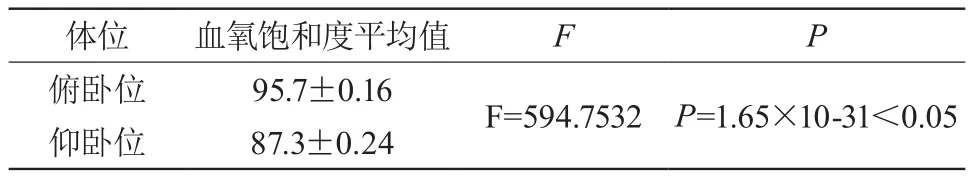
表2 不同体位对血氧饱和度的影响

表3 俯卧位不同时间段对血氧饱和度的影响
5 讨 论
5.1 新生儿在对照组
A中腹部内容物压迫膈肌后部,呼吸节律不规则较对照B和C组明显增加,使膈肌活动代偿性增加。在实验B和C组中,两者均使用“T”枕的俯卧位时膈肌呼吸功能受影响明显减少,提高了潮气量,使经皮测血氧饱和度均值高于对照组,提升氧合,心率和呼吸节律异常相对减少,从而改善了新生儿肺功能[2],但俯卧位1h和2h有p<0.05有统计学意义,实验B组和C组P>0.05无统计学意义,说明俯卧位2h和3h对新生儿呼吸功能的影响无差。
5.2 对照组较实验组喂养后采取平卧位
由于胃内容物接近胃-食管连接处,比起俯卧位更易发生胃食管反流。实验B组和C组采取俯卧位,由于重力作用使得胃内容物远离胃-食管连接处,减少胃-食管反流的发生[3]与更换体位时间无明显联系,俯卧位能有效改善新生儿潮气量及动态肺顺应性,降低气道阻力,改善肺同期功能,从而其胃肠功能随之也得到改善,胃排空明显优于仰卧位。
5.3 对神经系统及体型的影响
实验B组和C组采用"T"型枕对早产儿进行护理,使早产儿相对于安静舒适,体温恒定,减少了早产儿的惊厥,可以对“T”型枕实施拥抱反射,增强了早产儿对安全感的需求,易于生长发育。且俯卧位的干预较对照组可维持早产儿头颅不变形,同时俯卧于“T”型枕上早产儿头部可以自由活动而不会压迫耳廓、头颅发生压疮。
因此,在无陪护的新生儿病房中,早产儿采取3小时更换体位的“T”型枕俯卧位是预防或减少早产儿并发症,提高早产儿生存质量的一种方法,同时也提升护理人员工作质量,降低工作人员工作量,提高患者满意度。

