3.0T MRI对常见软组织病变的诊断价值
王 松 张 继 钟 星
软组织病变病因繁多,病理复杂,术前正确的定性诊断仍较困难。MRI软组织分辨率高,可以提示部分组织来源信息而成诊断软组织病变的重要影像学手段之一。本文回顾性分析在本医院住院并经病理证实的25例软组织病变患者的3.0T MRI图像特征,探讨较常见良、恶性软组织病变的MRI影像学特点和对临床的指导意义。
1 资料与方法
1.1 一般资料 收集2012年1月-2016年12月在我院住院并经病理证实的25例软组织病变患者的临床资料。其中女性10例,男性15例,发病年龄12~83岁,中位年龄45岁。发病部位:上肢10例,下肢10例,腹壁5例。临床症状包括:发现局部软组织包块,其中4例明显进行性增大。
1.2 MR检查方法 使用GE 3.0T成像系统,选择体部相控表面线圈,所有患者均行常规MR平扫,序列包括:T2WI扫描(TR/TE:3500 ms/80 ms;矩阵:350×350;层厚/层间距:3.0 mm/1 mm),T1WI扫描(TR/TE:623 ms/22 ms;矩 阵:350×350;层厚/层间距:3 mm/1.0 mm),T2WI-FS扫描(TR/TE:3500 ms/32 ms;矩 阵:350×350;层 厚/层 间距:3.0 mm/1 mm)。扫描层数根据实际扫描范围大小来确定。22例行增强检查,静脉注射钆双胺针(GD-DTPA),剂量为0.1 mmol/kg。
1.3 影像学评价分析 两位高年资影像医生对图像进行盲法读片。观察软组织病变部位、大小、形态,分析是否有出血、囊变、脂肪等信号;观察病变边界、周边水肿情况,与周围血管、神经、筋膜、肌肉的关系;注意观察病变强化特征。若有意见不统一,两名医师商议后达成一致。
2 结 果
2.1 病变种类及分布 本组良性肿瘤10例,恶性肿瘤10例,炎性病变5例。10例良性肿瘤包括神经鞘瘤5例,韧带样纤维瘤病5例;10例恶性肿瘤为粘液纤维肉瘤;5例炎性病变为痛风性关节炎。对照病理结果,定位诊断准确率为100%,定性诊断准确率为96%。
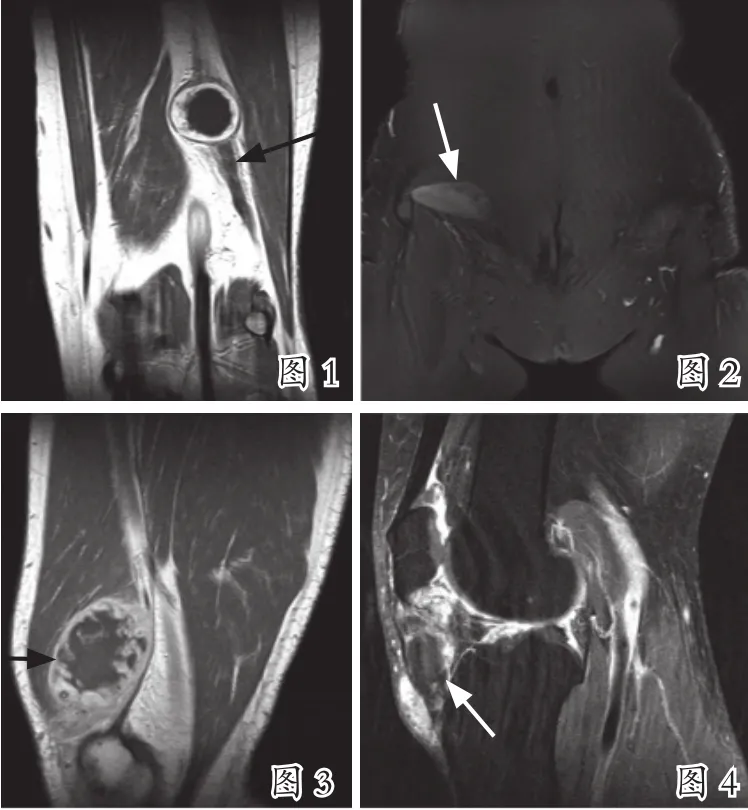
注:图1:大腿后部神经鞘瘤,冠状位T1WI增强扫描序列示病灶呈类椭圆形,边界清楚,周围见低信号包膜,并可见“脂肪分离征”,病灶周边实性区域呈明显强化,囊变区及包膜未见明显强化,病灶边缘见粗大神经(黑箭)。图2:右侧腹壁韧带样纤维瘤,冠状位T1WI-FS增强扫描示病灶呈长梭形,长轴与肌纤维走行一致,病灶不均匀强化,病灶内见未强化条片影(白箭)。图3:右大腿黏液纤维肉瘤,矢状位T1WI增强扫描示周围实性部分呈不规则显著强化,中央黏液区可见小斑片状强化(黑箭),周围组织受侵犯,可见不规则强化。图4:膝关节痛风性关节炎,矢状位T1WI压脂增强扫描示痛风结节中央未见明显强化,周围见环形强化(白箭),关节周围增生的滑膜组织明显强化。
2.2 病变MRI特征 ①神经鞘瘤5例,位于上肢2例,下肢3例。病灶呈类圆形或椭圆形,包膜呈环状低信号;T1WI呈稍低信号,3例周围见脂肪环绕征;4例见靶征,即T2WI-FS序列中央为稍高信号,周围呈更高信号;病灶边缘见“辫子”样神经伴行(见图1);增强扫描呈不均匀强化,囊变区及包膜未见明显强化。②韧带样纤维瘤病5例,均为单发病灶,位于腹壁,病灶呈长梭形,长轴与肌纤维走行一致,T1WI呈稍低信号,T2WI-FS病灶呈高信号,其内见条片状低信号,增强扫描不均匀强化,病灶内上述低信号区未见明显强化(见图2)。③黏液纤维肉瘤10例,均为单发病灶,位于下肢,病灶边界不清,T1WI呈等稍高信号,T2WI-FS呈高信号,下缘呈“尾状改变”,周围软组织可见受侵犯,增强扫描周围呈不规则环形强化,中央囊变区可见小斑片状强化(见图3)。④痛风性关节炎5例,均位于膝关节,可见痛风结节形成,各序列结节均以低信号为主,周围增生的滑膜组织T1WI低信号,T2WI-FS呈稍高信号,增强扫描结节呈周围环形强化(见图4)。
3 讨 论
MRI对软组织分辨率高,能提示部分软组织病变来源,可用于肿瘤性病变的局部分期,提示适当的活检区域,而成为诊断软组织病变重要的影像学检查方法。
3.1 常见良性软组织肿瘤的临床、病理及MRI征象 ①神经鞘瘤是最常见的外周神经源性肿瘤,好发于20~50岁,以单发为主,良性居多。来源于神经鞘细胞,由丰富的多细胞区Antoni A和疏松的黏液样区Antoni B组成[1]。在T2WI序列Antoni A区表现为稍高信号,Antoni B区表现为更高信号。当肿瘤中央以多细胞区Antoni A为主,周围为黏液样Antoni B组织,则出现特征性征象“靶征”。由于神经鞘瘤易坏死、囊变及出血,病灶内信号较为混杂,“靶征”出现并不常见 。增强扫描肿瘤实性部分明显强化,囊性、坏死、出血区不强化。若肿瘤成分以丰富的多细胞区Antoni A为主,则肿瘤内可不出现囊变、坏死,而呈均匀长T1长T2信号,增强扫描呈明显均匀强化。神经鞘瘤好发于屈侧较大神经干,因此随神经干走行,肿瘤常呈梭形或长椭圆形,与肢体长轴平行。肿瘤一侧见神经穿出,即“偏心神经伴行征”,为神经鞘瘤特征性征象。由于神经纤维瘤从神经丛穿过,此征象被认为可与神经纤维瘤鉴别[2]。神经鞘瘤周围见完整真包膜,平扫呈低信号,增强扫描包膜不强化。由于正常神经束周围有脂肪组织环绕,起源于神经鞘膜神经鞘瘤推挤周围脂肪而出现“脂肪分离征”,肿瘤亦可牵拉瘤体两端的脂肪组织而形成“脂肪彗星尾征”。由于恶性神经鞘瘤呈浸润生长,不会出现“脂肪分离征”,而其它软组织肿瘤由于起源不同,仅表现为一侧脂肪受压,上述两种征象被认为神经鞘瘤特征性征象。②韧带样纤维瘤病(DF)又称为硬纤维瘤,侵袭性纤维瘤病,是一种起源于筋膜的良性肿瘤,呈侵袭性生长,术后易复发。最新研究表明,肿瘤的发生机制与B-catenin基因突变导致的Wnt信号转导通路异常以及APC基因片段的低表达有关,依照发病部位不同,分为腹外型(50%~60%)、腹壁型(25%)、腹内型(15%)[3]。硬纤维瘤MRI表现具有特征性:好发于肌肉、肌间隙内,平行肌纤维走行生长,可侵犯周围正常解剖结构;肿瘤富含胶原、黏液成分,T2WI像以不均匀高信号为主,肿瘤内部的致密胶原纤维表现为索条状长T1WI短T2WI信号。肿瘤极少坏死或钙化,在T1WI、T2WI上的高信号区域往往代表继发于肌肉萎缩后增多的脂肪组织。由于富含增生的梭形纤维母细胞和胶原纤维,肿瘤质地较硬,增强扫描时对比剂进入病灶流率较慢,强化峰值延迟而呈不均匀渐进性强化
3.2 恶性常见软组织肉瘤的临床、病理及MRI征象 黏液纤维肉瘤(MFS)的本质被认为是组织学来源和分化方向仍不明确的未分化多形性肉瘤,为起源于四肢表浅腱膜结构的软组织肿块,受周围肌肉和肌膜的限制而呈“尾状”改变为其特征;病理显示肿瘤由富含黏多糖的黏液基质、肿瘤细胞、肿瘤内的毛细血管及胶原纤维组成。好发年龄为50~80岁,患者早期无明显症状,肿瘤侵犯神经和骨骼时,可引起相应部位肿胀、疼痛。肿瘤黏液基质区T1WI呈低信号,若富含黏蛋白成分则为稍高信号,T2WI呈明亮高信号,增强扫描黏液基质区早期无明显强化或轻度强化,延迟扫描呈渐进不均匀强化。张慧红等[4]的研究认为此种强化特点的病理基础是细胞外黏液基质阻滞了对比剂的流入,增强早期仅显示肿瘤内毛细血管本身的强化,黏液基质丰富区仅轻度强化或不强化;随着对比剂不断渗入细胞外间隙,静脉期强化程度、范围不断增加;同时细胞外间隙内的黏液基质延缓了对比剂的廓清,导致了延迟期的持续强化。肿瘤内肿瘤细胞密集区增强扫描强化显著。
3.3 痛风性关节炎的临床、病理、MRI征象 痛风性关节炎(GA)是由于体内嘌呤代谢障碍,尿酸盐结晶在关节内外沉积导致滑膜增厚,血管翳及肉芽组织形成的一种炎症性关节炎[5]。MRI可以清楚显示关节滑膜增厚,关节腔积液及尿酸盐沉积于骨内引起的骨质破坏。痛风石形成是痛风性关节炎特征性表现,其病理学基础为沉积在骨内、骨旁及关节旁软组织的尿酸盐被纤维组织及炎性细胞包裹形成的异物性肉芽肿。痛风石因其内含有的蛋白、钙化、纤维、尿酸盐结晶等成分比例不同,而在T2WI呈现高、等、低信号。增强扫描由于痛风结石周围为增生肉芽组织而多呈环形强化。痛风石的形成是影像学确诊膝关节痛风性关节炎的重要征象,是痛风性关节炎引起相邻骨质吸收、破坏的一个重要决定因素。冷晓明等[6]的研究表明痛风石的形态及数目与病程的进展相关:急性期一般无痛风结石形成,多发结节状痛风石见于间歇期,少量团块状痛风结石见于慢性期患者。
综上所述,诊断软组织病变应全面结合临床资料及多模态影像学征象,此外进一步加强对软组织病变DWI、DTI及MRI动态增强扫描图像特征的研究,将为临床诊断提供更多信息。

