分析妇产科临床早产的危险因素及影响
梁莹
(广州市海珠区妇幼保健院 广东 广州 510224)
在临床妇产科当中,早产属于是一种比较复杂且常见的妊娠并发症,且其同时也是导致围生儿疾病以及死亡的一个重要原因,需要引起医学界人士的关注。据有关调查数据显示[1],我国的早产率在5~15%的范围之内,故积极寻找早产的相关危险因素,并予以有针对性的预防,可显著降低早产率。此研究,笔者将着重分析妇产科临床早产的危险因素及影响,总结如下。
1.资料与方法
1.1 一般资料
以2016年7月—2018年6月本院妇产科接诊的产妇180名为研究对象,当中有90名为早产者,年龄在21~43岁之间,平均(32.1±2.04)岁;孕周在32~36w+6天之间,平均(35.58±1.97)w。余下90名均为足月分娩者,年龄在19~44岁之间,平均(29±2.13)岁;孕周在37~41w之间,平均(38.53±1.01)w。两组都知情同意此研究,有完整的临床资料,依从性良好。
1.2 方法
调查分析两组的一般情况和临床特征,包括孕产次、年龄、妊娠期高血压、双胎妊娠、胎儿宫内生长受限、前置胎盘以及胎膜早破等,并做好相应的数据统计工作。
1.3 统计学分析
2.结果
早产组的孕产次、年龄、妊娠期高血压、双胎妊娠、胎儿宫内生长受限、前置胎盘以及胎膜早破同足月分娩组比较有显著差异(P<0.05),见表。提示孕产次数多、高龄孕妇、妊娠期高血压、双胎妊娠、胎儿宫内生长受限、前置胎盘以及胎膜早破是早产的几个常见影响因素。
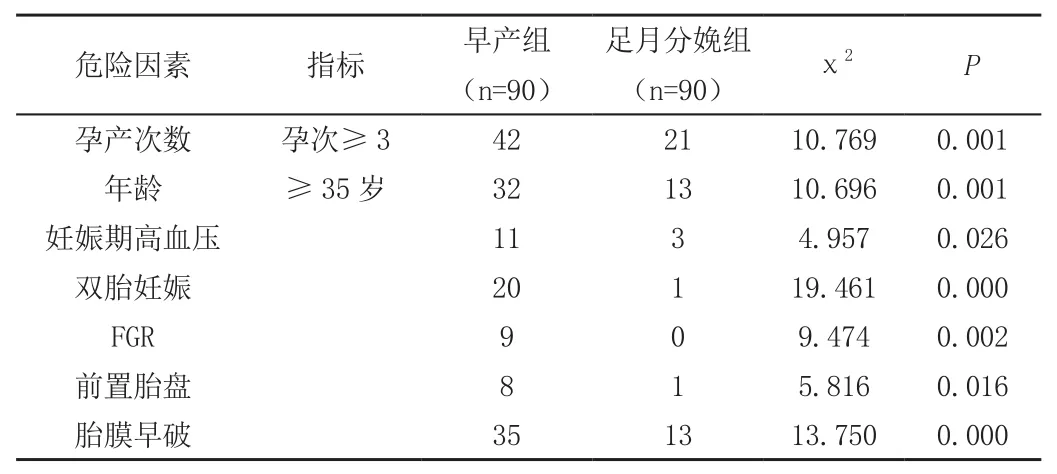
表 两组一般资料和临床特征的对比分析表 (n)
3.讨论
在妊娠期并发症当中,早产具有比较高的发病率,可对母婴的身体健康造成比较大的损害,并能导致围生儿疾病以及死亡[2]。迄今为止,临床还尚未研究确切早产的病机,但有报道称[3],早产的发生是多种因素共同影响的结果。此研究结果表明,妇产科临床早产的相关危险因素主要有孕产次数多、高龄孕妇、妊娠期高血压、双胎妊娠、胎儿宫内生长受限、前置胎盘以及胎膜早破等,详细如下:
(1)孕产次数多。产妇在多次分娩或流产后,其宫颈会受到一定的损伤,并由此引发了宫颈机能不全的情况,从而增加了产妇早产的风险。
(2)年龄。孕产妇的年龄超过35岁,其血管弹性明显降低,器官功能活跃程度明显减弱,从而对胎儿的正常发育造成了不利影响。
(3)妊娠期高血压疾病。目前,妊娠期高血压疾病是孕产妇以及围生儿死亡的一个重要原因。对于合并妊娠期高血压疾病的孕妇来说,其在妊娠30w以后,病情会逐渐加重,若情况较为严重亦可导致胎盘早剥、心力衰竭以及昏迷等症状。因此适时采取终止妊娠的方式能够促进孕产妇病情的恢复,降低孕产妇和围产儿病死率。
(4)双胎妊娠。近年辅助生殖技术广泛开展,多胎妊娠发生率明显增高。双胎妊娠会导致宫腔过度扩张,宫腔压力过高,易合并胎膜早破、妊娠期高血压、羊水过多、胎盘早剥等并发症。約50%的双胎妊娠并发早产,其风险約为单胎妊娠的7-10倍。
(5)胎儿生长受限。FGR的病因复杂,包括母亲营养供应、胎盘转运和胎儿遗传潜能等各种因素。对于出现胎盘功能低下、胎儿宫内缺氧或妊娠合并症、并发症病情加重,继续妊娠将危害母婴健康或生命者,需提前终止妊娠,造成治疗性早产。
(6)前置胎盘。若产妇存在前置胎盘的情况,将极容易出现产前出血、产后贫血与出血以及胎盘粘连的情况,从而增加了其输血以及剖宫产的风险,并极易引发新生儿窒息以及早产的情况,从而对围生儿的生命健康造成了不利影响。现代研究表明,流产次数的增加,会显著提高产妇发生前置胎盘的几率。
(7)胎膜早破。现阶段,临床还尚未研究确切胎膜早破的病因,但有研究发现,胎膜早破的发生和多种因素密切相关,比如:羊膜腔内压力增高,感染,胎膜发育不良,以及宫腔压力不均匀等[4]。而宫颈机能不全、感染、胎膜结构发育不良、宫腔内压力异常和创伤等,则能引发胎膜早破并发早产的情况。
总之,早产的发生具有比较大的危害性,临床应加强对早产孕产妇进行治疗的力度,比如:促胎肺成熟,嘱咐多卧床休息,抗感染,使用宫缩抑制剂,并根据孕产妇的实际情况,为其选择一种最适的分娩方式。另外,还应加强对孕妇进行孕期管理的力度,做好孕期宣教工作,以及时发现并积极采取有效的措施对危险因素进行干预,可显著降低早产发生率。

