64排螺旋CT头颅CTA检查对脑动脉瘤合并自发性蛛网膜下腔出血的诊断效果
叶海涛
脑动脉瘤属于颅内常见肿瘤, 其瘤体具有破裂风险, 一旦脑动脉瘤发生破裂, 往往会引发蛛网膜下腔出血, 导致患者病情加重, 严重威胁到患者的生命安全, 需实施积极治疗,而在治疗前需明确患者瘤体是否破裂、是否存在蛛网膜下腔出血情况[1]。影像学检查是临床上诊断脑动脉瘤的主要手段,近年来随着CT设备的更新换代和CT技术的提高, 头颅CT血管造影(computed tomography angiography, CTA)逐渐用于脑动脉瘤诊断中, 本研究旨在探讨头颅CTA检查对脑动脉瘤合并自发性蛛网膜下腔出血的诊断效果, 为此本文针对2016年5月~2018年10月在本院就诊的90例脑动脉瘤患者开展研究, 具体报告如下。
1 资料与方法
1.1 一般资料 选取2016年5月~2018年10月在本院就诊的90例脑动脉瘤患者作为研究对象, 年龄19~78岁, 平均年龄(48.53±16.42)岁;男38例, 女 52例。本次就诊患者怀疑为脑动脉瘤破裂致蛛网膜下腔出血, 需行进一步检查以明确病情。
1.2 方法 所有患者均采用64排螺旋CT对患者进行头颅CTA检查, 检查设备为飞利浦64排螺旋CT机, 检查时体位为仰卧位, 足先进, 扫描范围为枕骨大孔至颅顶, 管电压为120 kV, 管电流为150 mAs, 层厚、层距均为0.5 mm, 获取平扫图像后, 经肘部静脉注入300 mgI/L对比剂对患者进行增强扫描, 将图像传送至处理站后进行三维重建, 获取图像后,由2名CT诊断经验丰富的医师独立阅片, 作出诊断。
1.3 观察指标 以数字减影血管造影(digital subtraction angiography, DSA)及手术诊断结果为参照, 计算CTA对脑动脉瘤合并自发性蛛网膜下腔出血的诊断灵敏度、特异度、准确率、阳性预测值、阴性预测值;分析CTA诊断结果与DSA及手术诊断结果之间的一致性;比较CTA图像与术中实际测量的脑动脉瘤瘤体最大径、瘤颈最大径及出血灶直径。
1.4 统计学方法 采用SPSS22.0统计学软件进行数据统计分析。计量资料以均数±标准差(±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。一致性分析采用Kappa检验, Kappa值分级:<0.4、0.4~0.7、>0.7分别表示一致性差、中等、良好。
2 结果
2.1 头颅CTA对脑动脉瘤患者蛛网膜下腔出血的诊断结果 90例脑动脉瘤患者中, 经DSA及手术诊断证实合并蛛网膜下腔出血患者66例, 未发生蛛网膜下腔出血患者24例;经CTA诊断合并蛛网膜下腔出血患者65例, 未发生蛛网膜下腔出血患者25例。见表1。

表1 头颅CTA对90例脑动脉瘤患者蛛网膜下腔出血的诊断结果(n)
2.2 头颅CTA与DSA及手术诊断结果对脑动脉瘤患者蛛网膜下腔出血的诊断结果比较 以DSA及手术诊断结果为参照, CTA对脑动脉瘤患者合并自发性蛛网膜下腔出血的诊断灵敏度、特异度、准确率、阳性预测值、阴性预测值与DSA及手术诊断结果比较差异均无统计学意义(P>0.05)。见表2。
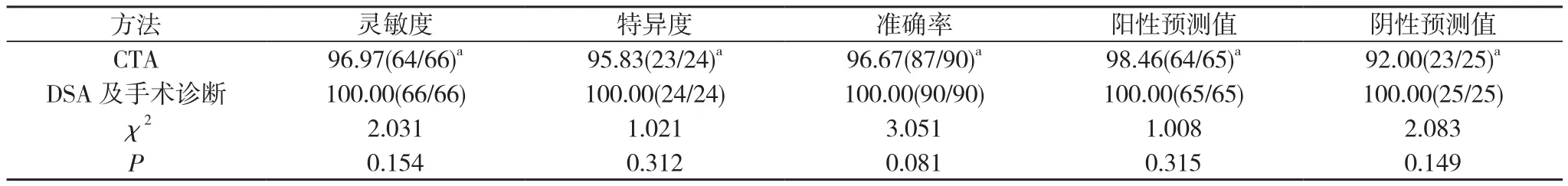
表2 头颅CTA与DSA及手术诊断结果对90例脑动脉瘤患者蛛网膜下腔出血的诊断结果比较 (%)
2.3 CTA与DSA及手术诊断结果的一致性分析 经一致性分析, CTA与DSA及手术诊断结果的一致性良好, Kappa=0.742。
2.4 头颅CTA与术中实际测量脑动脉瘤瘤体最大径、瘤颈最大径及出血灶直径比较 CTA显示脑动脉瘤瘤体最大径为(4.34±1.25)mm、瘤颈最大径为(2.78±0.85)mm、出血灶直径为(5.91±1.39)mm, 术中实际测量脑动脉瘤瘤体最大径为(4.18±1.29)mm、瘤颈最大径为(2.71±0.76)mm、出血灶直径为(5.74±1.42)mm;CTA与术中实际测量脑动脉瘤瘤体最大径、瘤颈最大径及出血灶直径比较, 差异均无统计学意义(P>0.05)。见表 3。
表3 头颅CTA与术中实际测量脑动脉瘤瘤体最大径、瘤颈最大径及出血灶直径比较(±s, n=66)
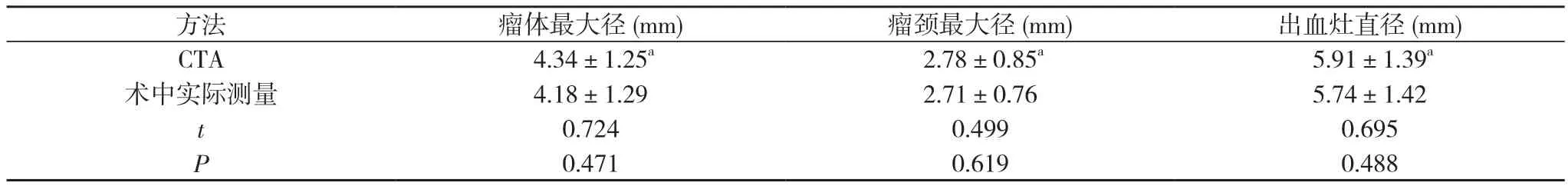
表3 头颅CTA与术中实际测量脑动脉瘤瘤体最大径、瘤颈最大径及出血灶直径比较(±s, n=66)
注:与术中实际测量比较, aP>0.05
方法 瘤体最大径(mm) 瘤颈最大径(mm) 出血灶直径(mm)CTA 4.34±1.25a 2.78±0.85a 5.91±1.39a术中实际测量 4.18±1.29 2.71±0.76 5.74±1.42 t 0.724 0.499 0.695 P 0.471 0.619 0.488
3 讨论
脑动脉瘤是一种常见的颅部肿瘤, 其发生机制在临床上尚未明确, 瘤体主要分布位置为颅内动脉血管壁, 存在较高的破裂风险, 通常在脑动脉瘤瘤体破裂后会发生蛛网膜下腔出血, 其颅内压增高, 病情加重, 死亡风险增高, 致死率约为80%, 严重威胁到患者的生命安全, 因此, 临床需对脑动脉瘤患者的蛛网膜下腔出血予以积极诊断和治疗[2,3]。
现阶段, 临床诊断脑动脉瘤的金标准主要为DSA及手术诊断结果, DSA是一种血管造影技术, 但其操作具有侵入性,在检查时会对患者造成一定的创伤, 而手术诊断无法为患者术前制定手术方案提供依据, 因此, 临床上还需积极寻找脑动脉瘤术前无创诊断方法[4]。近年来, 随着螺旋CT设备的问世和CT技术的不断提高, 螺旋CT越来越多应用于临床诊断中, CTA是一种CT血管造影技术, 主要是利用造影剂对病变部位的轮廓进行强化, 再进行扫描, 可获取病灶部位的清晰图像, 尤其是对血管可清晰显影, 且CTA采用螺旋CT机自带的后处理软件进行图像处理, 可获得三维立体图像,实现对病灶部位的三维立体显示, 清晰显示病灶解剖结构及血管关系[5,6]。
本研究结果显示, 90例脑动脉瘤患者中, 经DSA及手术诊断证实合并蛛网膜下腔出血患者66例, 未发生蛛网膜下腔出血患者24例;经CTA诊断合并蛛网膜下腔出血患者65例, 未发生蛛网膜下腔出血患者25例。以DSA及手术诊断结果为参照, CTA对脑动脉瘤患者合并自发性蛛网膜下腔出血的诊断灵敏度、特异度、准确率、阳性预测值、阴性预测值与DSA及手术诊断结果比较差异均无统计学意义(P>0.05)。经一致性分析, CTA与DSA及手术诊断结果的一致性良好, Kappa=0.742。CTA与术中实际测量脑动脉瘤瘤体最大径、瘤颈最大径及出血灶直径比较, 差异均无统计学意义(P>0.05)。由此充分说明头颅CTA在脑动脉瘤患者蛛网膜下腔出血诊断中的临床价值显著, 可有效检出蛛网膜下腔出血, 为患者手术方案的制定提供参考依据。
综上所述, 采用64排螺旋CT对脑动脉瘤患者实施头颅CTA检查, 可对患者是否并发蛛网膜下腔出血进行判断, 具有良好的诊断价值, 可用于指导脑动脉瘤手术方案的制定。

