改良程序化脱机在老年患者呼吸机撤离中的应用
徐进步 曹莉锋
作者单位:222000 江苏省连云港市第二人民医院重症医学科
呼吸衰竭患者经常需要气管插管接呼吸机支持,在呼吸衰竭改善后再撤离呼吸机,拔除气管插管。老年患者因为各项生理机能衰退及常存在基础疾病,易出现呼吸机撤离困难,且脱机成功率随年龄增长而递减[1]。延迟脱机对于老年患者易造成呼吸机依赖,提前脱机又会造成呼吸衰竭再次加重,两者都会导致机械通气时间延长,造成并发症。准确判断脱机时机对于老年机械通气患者的治疗十分重要。一些研究采用程序化脱机方案,发现可以显著提高脱机成功率[2,3]。本研究基于近年来的研究进展,将利钠肽和综合脱机指数加入脱机评估程序,制订改良程序化脱机方案指导老年患者脱机,收到较好效果,现报道如下。
1 材料与方法
1.1 一般资料采用前瞻性随机对照研究,选取2015年1月~2018年12月在我院重症医学科与呼吸科ICU住院,经机械通气治疗病情趋于好转的老年患者160例,分为对照组和观察组,每组80例。对照组采用传统程序化脱机方案,观察组采用改良程序化脱机方案。两组年龄、性别、APACHEⅡ评分和疾病构成无显著差异(P<0.05),见表1。本研究经院伦理委员会批准,并取得患者家属知情同意。
表1 两组患者一般情况比较
1.2 纳入及排除标准纳入标准为入重症医学科与呼吸科ICU住院,年龄≥70岁,机械通气时间≥24h者,包括经气管插管和经气管切开导管机械通气,经治疗病情趋于好转,准备进行呼吸机撤离患者。排除标准为颅脑疾病累及呼吸中枢,不能维持自主呼吸节律者,患有神经肌肉疾病导致呼吸肌无力者。
1.3 方法
1.3.1 传统脱机程序 使用vela呼吸机,按照传统脱机流程,当主治医师认为患者达到以下标准即考虑脱机:导致机械通气的原因已消除或改善;体温<38.5℃;血红蛋白水平80g/L以上;血管活性药物与镇静药已停用或基本停用;FiO2≤0.4,PEEP≤8cmH2O;血气分析PaO2≥60mmHg。脱机前进行自主呼吸试验(spontaneous breathing test,SBT),采用压力支持通气(PSV)方式,压力设定为5~8cmH2O,试验时间3min,如自主呼吸试验通过,则将自主呼吸试验延长为2h,2h后如仍通过可以判断自主呼吸试验成功。可考虑直接撤离呼吸机。
SBT失败判定标准:SaO2<90%,浅快呼吸指数(f/Vt)>105;呼吸频率<28次/min或 >35次/min;心率>140次/min或变化>20次/min,出现新发的心律失常。SBT失败者恢复机械通气,24h后再进行SBT。
下列情况下使用有创-无创序贯通气:①自主呼吸试验失败2次以上;②充血性心力衰竭;③慢性阻塞性肺疾病。上述疾病使用无创通气病情好转后过渡到低水平PSV通气,压力设定同有创通气SBT条件,最终脱离呼吸机支持。
1.3.2 改良脱机程序 预测脱机组在对照组基础上增加利钠肽指标(包括NT-proBNP与BNP)[4]与综合脱机指数(integrative weaning index,IWI)>90作为脱机指标[5]。综合脱机指数的公式为:IWI=CRS×SaO2/(f/Vt),其中 CRS为肺静态顺应性,测量方法为充分镇静,机控呼吸下通过按压insp hold键6秒;SaO2为血氧饱和度。
具体流程为:①脱机前避免液体正平衡,或使用利尿或CRRT等手段使利钠肽(NT-proBNP或 BNP)到达上述阈值 NT-proBNP<1343pg/ml或BNP≤263ng/L;②评估患者达到脱机标准(标准同1.3.1);③自主呼吸试验,试验前后评估 IWI>90,如通过则开始脱机;④有创-无创序贯通气条件与方法同对照组。
1.3.3 脱机成败标准 患者脱机或拔管48h后不需要重新给予呼吸机支持为脱机成功;患者SBT失败,停机及拔管后48h内重新需要呼吸机支持或者死亡则为脱机失败。
1.3.4 观察指标 ①脱机成功例数及百分比,计算患者初次脱机成功的例数及百分比。②脱机前机械通气时间,指患者自开始机械通气至判断SBT成功开始正式撤机的时间。③总机械通气时间,指患者自开始机械通气至停止机械通气的时间。
1.4 统计学方法使用SPSS 23.0进行统计学分析,计量资料符合正态分布以均数±标准差表示,组间比较采用t检验;不符合正态分布资料采用中位数(全距)表示,组间比较采用秩和检验;计数资料组间比较采用χ2检验。P<0.05认为差异有显著性,P<0.01认为差异非常显著。
2 结果
观察组患者脱机成功率较对照组高,差异有显著性(P<0.01)。观察组脱机前机械通气时间较对照组延长(P<0.05),但总机械通气时间较对照组缩短(P<0.01)。见表2。
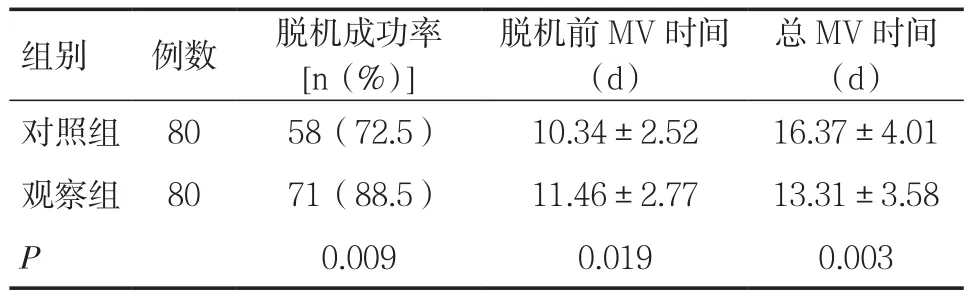
表2 两组患者脱机成功率、脱机前机械通气(MV)时间及总MV时间比较
3 讨论
阻碍呼吸机撤离的因素有很多,主要包括呼吸功能不全、心功能不全、神经肌肉功能障碍、神经心理障碍、代谢障碍与营养不良、贫血等,针对上述因素的评估有助于判断呼吸机撤离[6]。近年来,心功能不全尤其是左心舒张功能不全在脱机困难中的作用日益受到重视,甚至被认为是最重要的因素,而在老年患者中左心舒张功能不全的发生率为86.03%[7,8],因此在老年患者中引入反映心脏负荷的指标利钠肽很有必要,利钠肽也被很多研究证实可以有效指导呼吸机撤离[4]。在呼吸功能的评估方面,因为IWI综合了肺顺应性、氧饱和度和浅快指数等指标,对脱机结局也有良好的预测能力,在老年患者中预测脱机的成功率达到83.7%[9];同时因为其包含的肺生理指标的测量简便,采用IWI>90作为指导脱机的指标可操作性强。脱机过程中除了对心和肺本身的影响,还存在心肺交互作用,因此在制订脱机流程时有必要包含心肺两方面指标。
传统的脱机方法主要是根据临床医师的经验进行,而程序化脱机通过设计一定的脱机程序执行,被认为可以提高医生脱机的意识,加快脱机进程,提高脱机成功率[3]。既往的脱机程序不尽一致,随着对脱机认识的深入,脱机程序需要不断优化。本研究根据近期研究成果对脱机程序做出优化,发现可以显著提高脱机成功率,降低总机械通气时间。由于使用改良脱机程序设定了更明确的脱机指标,可以更准确地判断脱机时机,提高了SBT的一次成功率,因此观察组尽管脱机前MV时间较对照组长,但总MV时间反而缩短。

