腺性分化对PT1期膀胱尿路上皮癌复发的影响
赵国斌 刘鑫 唐玉红 凌海滨 冯超 李朝阳
1河北北方学院附属第一医院泌尿外科(河北张家口075000);2河北北方学院检验学院(河北张家口075000)
膀胱癌是泌尿系最常见的恶性肿瘤,在全球每年新增的癌症病例中,目前膀胱癌已上升至第六位。近年来,全球每年新诊断的膀胱癌患者约为380 000例,由于膀胱癌造成的死亡病例约有150 000例[1-2]。膀胱癌的早期诊断和治疗对延长患者的生存时间有重要的意义[3]。
膀胱癌的病理分型有鳞癌、腺癌、尿路上皮癌等,其中膀胱尿路上皮癌(bladder urothelial carcinoma,BUC)是最常见的一种类型,约占膀胱癌的90%[4]。而在尿路上皮癌中还有一些不同于传统类型的罕见病理型别,腺性分化型便是其中的一种[5]。腺性分化并不是通常意义中的膀胱癌腺癌,其病理特征也不同于普通的腺癌,腺性分化属于一种组织学变异,病理特征是在肿瘤内有管状或肠状的腺样空间,合并腺性分化的膀胱尿路上皮癌(urothelial carcinoma patients with glandular differentiation,UCGD)患者约占尿路上皮癌患者总数的6%[6]。
近年来,虽然关于膀胱尿路上皮癌组织学变异影响的研究越来越多,但目前仍然没有明确的结论。为了探究腺性分化对BUC的影响,制定对患者更为有效的治疗方案,本研究回顾性分析了近年河北北方学院附属第一医院泌尿外科收治的BUC合并腺性分化患者的临床资料及病理结果,初步评估了腺性分化这一独立因素对PT1 BUC患者预后的影响。
1 对象与方法
1.1研究对象收集2005年8月至2017年12月河北北方学院附属第一医院泌尿外科所有BUC患者的基本信息,从中筛选出248例PT1期患者的临床资料和病理资料进行回顾性分析。筛选原则包括:(1)所有患者均确诊为BUC,且均行经尿道膀胱肿瘤电切术(transurethral resection of bladder tumor,TURBT)作为初始手术方法;(2)所有患者术后对肿瘤组织进行病理学检查后均确诊为PT1分期;(3)所有患者术后均定期接受表阿霉素/羟基喜树碱进行膀胱内化疗并定期进行随访和膀胱镜复查;(4)所有患者均排除既往尿路上皮癌病史及其他病理学形态变异;(5)所有患者肿瘤均无其他组织器官转移;(6)无复发生存期从第一次手术时间开始计算到第一次临床复发的时间。
病理学结果根据2009年国际抗癌联盟确定的TNM分期系统进行分期,根据2004年世界卫生组织制定的非侵袭性尿路上皮瘤分级系统进行分级。
筛选后的患者根据是否合并腺性分化被分成两组,其中82例合并腺性分化患者为UCGD组,没有任何组织学变异的166例患者作为对照组。该研究经河北北方学院第一附属医院伦理委员会批准并获得所有参与者知情同意。所有研究均在相关指南和管理规定下进行。
1.2病理结果分析所有术后患者膀胱尿路上皮癌组织常规取材、切片、石蜡包埋,HE染色后高倍镜下观察肿瘤组织形态。
根据2009年国际抗癌联盟制定的TNM分期系统和2004年世界卫生组织制定的分级系统进行病理分期和分级。取每位患者所有病理组织切片中形态典型的切片3张,由两位病理学专家分别重新审核病理结果鉴定报告并根据形态学观察确定腺性分化。腺性分化患者肿瘤组织H&E染色结果见图1。
1.3统计学方法数据用统计学软件SPSS 22.0处理。用χ2检验评估UCGD组和对照组之间的关系,用Kaplan-Meier法计算无复发生存期(RFS),两组之间的差异由对数秩检验处理。预测因素用单变量和多变量Cox回归模型分析。P<0.05表示差异有统计学意义。
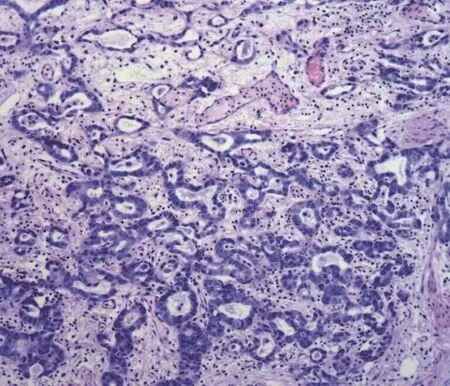
图1 PT1期膀胱尿路上皮癌合并腺性分化组织病理结果(HE,400×)Fig.1 Histopathological result of PT1 bladder urothelial carcinoma with glandular differentiation(HE,400×)
2 结果
2.1UCGD组与对照组患者一般资料两组患者的一般资料见表1。年龄、性别、肿瘤大小、肿瘤数量和淋巴血管侵犯(lymphovascular invasion,LVI)两组之间差异均无统计学意义(P>0.05)。但UCGD组(20.7%)淋巴血管侵犯比对照组(12.6%)更常见。术后UCGD组肿瘤复发率明显高于对照组(67.1%vs.46.6%,P=0.005)。
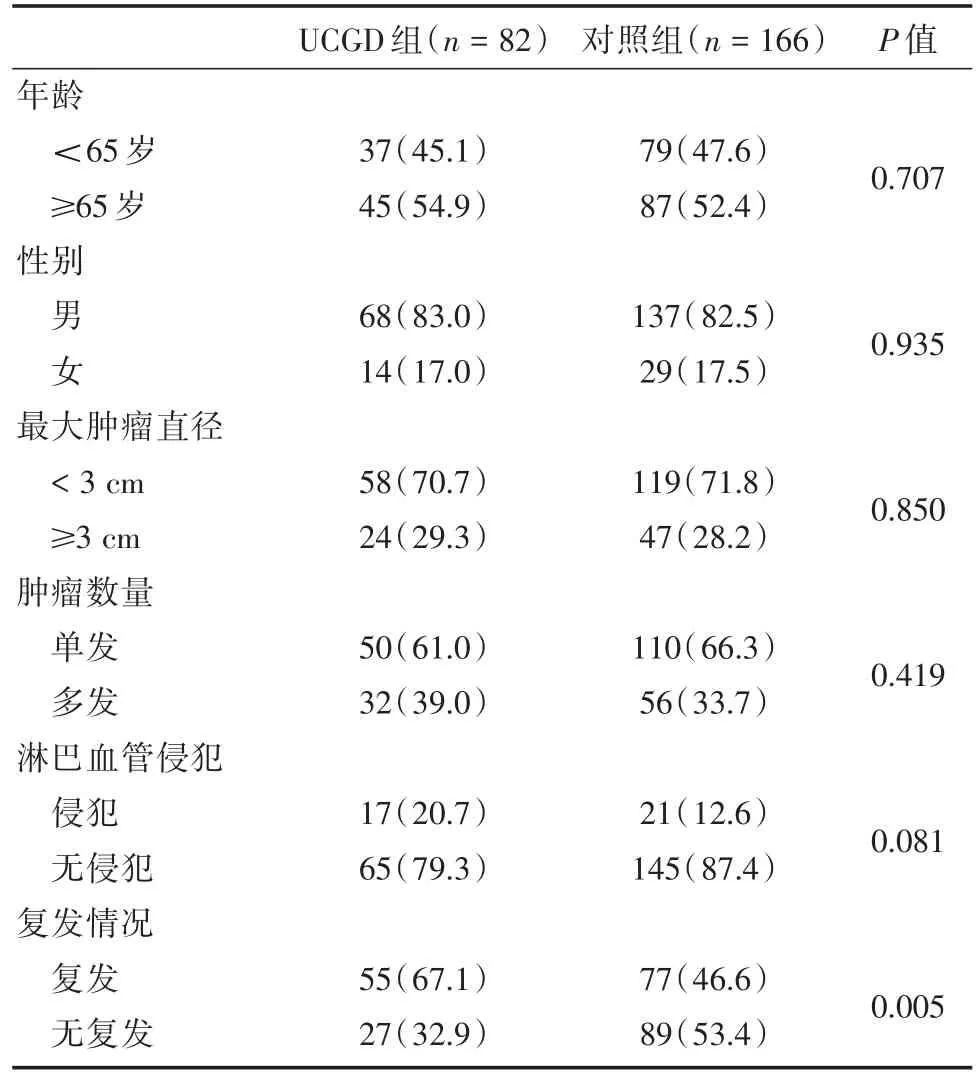
表1 UCGD组及对照组患者的一般资料Tab.1 Clinical characteristics between UCGD and the control group 例(%)
2.2影响膀胱尿路上皮癌复发因素的Cox回归分析所有患者术后均进行了定期复查和随访,UCGD组的平均随访时间为66.8(6~107)个月,对照组的平均随访时间为68.4(7~102)个月。
根据单变量分析的结果,最大肿瘤直径(HR=1.502,95%CI:1.158 ~ 1.861,P=0.029),LVI(HR=1.226,95%CI:1.013~1.945,P=0.039)以及腺性分化(HR=1.787,95%CI:1.298~2.552,P=0.001)是与复发相关的预后因素;在多变量分析中,LVI(HR=1.356,95%CI:1.053 ~ 2.174,P=0.042)和(HR=1.871,95%CI:1.338~2.589,P<0.001)对肿瘤的复发有明显的影响。见表2。
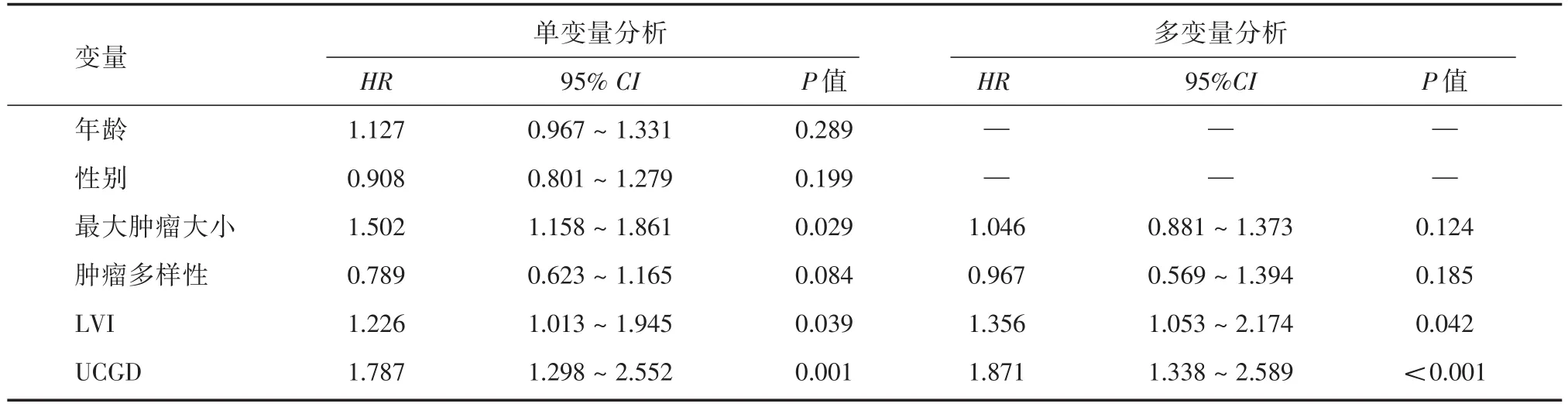
表2 影响膀胱尿路上皮癌复发的单变量和多变量Cox回归分析Tab.2 Univariate and multivariate Cox regression analysis according to recurrence of UCB
2.3生存曲线对照组与UCGD组的无复发生存率分析结果见图2,可见UCGD组患者的平均RFS持续时间明显短于对照组患者。
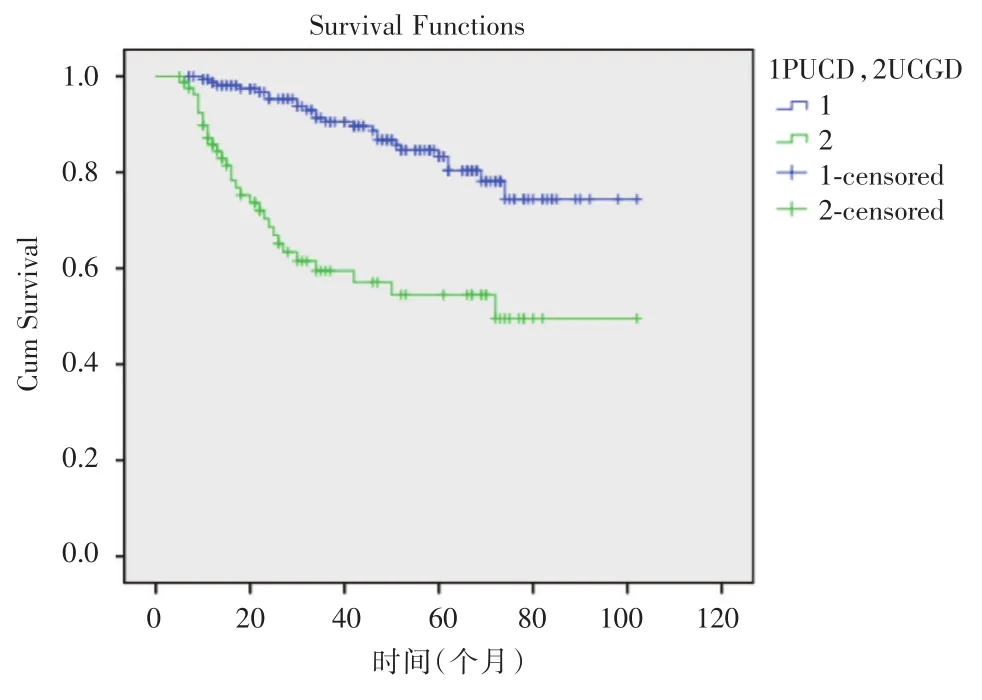
图2 UCGD组与对照组的生存曲线Fig.2 Survival curve of UCGD and the control group
3 讨论
BUC具有多向分化能力,可以表现出不同的组织学分化能力,2004年WHO关于泌尿系统肿瘤的分类中,浸润性BUC的组织学变异类型共有13种,不同的组织学变异类型其治疗方案及预后均与典型的尿路上皮癌有较大差异[7-8]。因此,明确这些变异类型对于外科医师制定合理的治疗方案有重要的意义。
在BUC的13种变异类型中,腺性分化型是第二种最常见的类型,约占BUC的6%,通常情况下,合并腺性分化的BUC不会进展为腺癌。KIM等[9]分析了接受了根治性膀胱切除术患者的病例,结果显示伴有腺性分化的患者与单纯BUC患者的十年生存率差异没有统计学意义,但是伴有腺性分化的患者比单纯BUC患者更容易进展为PT3-T4肿瘤。合并腺性分化的BUC患者往往病理级别更高,进展更快,可能是因为其具有更强的侵袭性。因此,为了更好地研究和探讨腺性分化对肿瘤复发的影响,本研究只选取了高分化的BUC患者,以尽量消除肿瘤分级对研究结果的影响。LEE等[10]报道了鳞状分化和腺性分化对BUC的影响,发现在多变量分析中,组织学变异是一个独立的预测因子。SHANKS等[11]也发现具有多种组织学变异的BUC可能会具有更高的淋巴转移率。目前,在PT1膀胱癌患者中,关于腺性分化对肿瘤复发的影响尚未报道。本研究结果表明,合并腺性分化的BUC患者复发率可能会更高。
TANG等[12]发现有鳞状分化和/或腺性分化的患者肿瘤的侵袭性生物学特征更为明显,并且术后恢复效果相对较差。其他研究也发现腺性分化可能与BUC的复发有关。本研究表明,无论是在单变量分析中(HR=1.787,95%CI:1.298~2.552,P=0.001)还是在多变量分析中(HR=1.871,95%CI:1.338~2.589,P<0.001),腺性分化均是与无复发生存率相关的独立因素。在单变量分析中,淋巴血管侵犯、肿瘤大小等也与疾病的复发有关。
综上所述,腺性分化可能使PT1 BUC患者的复发风险性增加。因此,对于合并腺性分化的患者应该引起重视,定期随访和复查,必要时进行根治性膀胱切除术。由于这类合并腺性分化的尿路上皮癌病例相对较少,并且本文的数据均来源于回顾性分析,患者的选择和治疗存在着固有偏差,所以本研究还存在着一定的局限性,要想更好的评估腺性分化对BUC患者的影响和具体的作用机制,还需进一步研究更大量的临床及病理资料。

