HPV E6/E7mRNA检测在宫颈锥切术后随访中的应用价值
李亚平 郎凯楠 贾东珂 刘玉玲
【摘要】 目的:探討人乳头瘤病毒(human papillomavirus,HPV)E6/E7mRNA检测用于宫颈锥切术后随访的应用价值。方法:对因高级别宫颈上皮内瘤变行宫颈锥切术、随访资料完整的216例患者进行随访,所有患者均于术后3、9、12、18个月进行HPV-DNA、E6/E7mRNA检测及液基细胞学检查,若细胞学≥ASCUS或HPV-DNA阳性或E6/E7mRNA阳性者均应行阴道镜检查并行宫颈活检术,若活检病理提示宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)则定义为复发,并终止继续随访。结果:随访18个月,累计复发23例,复发率为10.6%(23/216)。HPV E6/E7mRNA和HPV-DNA诊断宫颈锥切术后病变复发的ROC曲线下面积分别为0.899[95%CI(0.810,0.987)]、0.872[95%CI(0.801,0.943)]。HPV-DNA与HPV E6/E7mRNA两种检测方法预测锥切术后病变复发的敏感度及阴性预测值比较,差异均无统计学意义(P>0.05),但HPV E6/E7mRNA检测预测锥切术后病变复发的特异度及阳性预测值均高于HPV-DNA检测,差异均有统计学意义(P<0.05)。结论:HPV E6/E7mRNA检测在宫颈锥切术后随访中具有一定的应用价值,可降低HPV一过性感染检出率,提高高级别上内病变的检出率,可有效指导进一步阴道镜检查,避免过渡转诊阴道镜。
【关键词】 HPV-DNA; E6/E7mRNA; 宫颈锥切术; 随访
【Abstract】 Objective:To explore the application value of HPV E6/E7mRNA detection for follow-up after cervical conization.Method:216 patients who have undergone cervical conization due to high-grade cervical intraepithelial neoplasia and have complete follow-up data were followed up.All patients were tested for HPV-DNA and E6/E7mRNA and liquid-based cytology at 3,9,12,and 18 months after surgery.If the cytology was≥ASCUS or HPV-DNA was positive,thus colposcope and cervical biopsy should be operated.If biopsy pathology indicates CIN was defined as recurrence,and stopped continuing follow-up.Result:After 18 months of follow-up,23 patients had a cumulative recurrence,with a recurrence rate of 10.6%(23/216).The area under the ROC curve of HPV E6/E7mRNA and HPV-DNA in diagnosing the recurrence of cervical conus resection was 0.899[95%CI(0.810,0.987)],0.872[95%CI(0.801,0.943)]respectively.The sensitivity and negative predictive value of HPV-DNA and HPV E6/E7mRNA to predict the recurrence of lesions after conical resection were compared,the difference was not statistically significant(P>0.05).However,the specificity and positive predictive value of HPV E6/E7mRNA detection in predicting the recurrence of lesions after cone resection were higher than that of HPV-DNA detection,the differences were statistically significant(P<0.05).Conclusion:HPV E6/E7mRNA detection has certain application value in the follow-up after cervical conical resection,which can reduce the detection rate of HPV transient infection,improve the detection rate of high-grade internal lesions,and effectively guide further colposcopy to avoid the transition to colposcopy.
【Key words】 HPV-DNA; E6/E7mRNA; Cervical conization; Follow up
First-authors address:The Second Affiliated Hospital of Zhengzhou University,Zhengzhou 450000,China
doi:10.3969/j.issn.1674-4985.2019.02.032
宫颈环形电切术(loop electrosurgical excision procedure,LEEP)和冷刀锥切术(cold knife conization,CKC)是临床上治疗宫颈高级别上皮内瘤变的常用治疗手段,其可在保留子宫的同时切除病变的宫颈组织,但术后仍存在病变复发的可能[1]。因此如何在术后的长期随访中及时发现病变复发并寻找一种可靠、准确的随访方案是临床医生面临的重要难题。近年来,HPV E6/E7mRNA检测作为新型的检测方法,在预测宫颈病变复发或进展有较大价值[2]。本研究通过与HPV-DNA检测进行比较,探讨HPV E6/E7mRNA检测在宫颈锥切术后随访的应用价值,现报道如下。
1 资料与方法
1.1 一般资料 以2015年6月-2016年9月在郑州大学第二附属医院妇科因宫颈高级别上皮内瘤变行宫颈锥切术、随访资料完整的患者216例为研究对象进行临床资料回顾性分析。患者年龄24~65岁,中位年龄42岁,随访时间9~18个月,复发例数23例,复发率为10.6%。纳入标准:(1)术前、术后均经本院病理科证实为CIN2或CIN3,术后无病理升级为浸润癌;(2)术后病理提示切缘均为阴性;(3)临床资料完整;(4)既往无宫颈手术史;(5)宫颈锥切术在本院进行;(6)签署知情同意书,同意自愿参与本研究。排除标准:(1)妊娠女性;(2)合并其他部位恶性肿瘤患者;(3)阴道局部使用抗病毒药物;(4)子宫切除术后;(5)阴道及宫颈急性炎症;(6)24 h内有阴道灌洗上药。
1.2 手术方法 LEEP术在门诊局麻下进行,冷刀锥切术在手术室全麻下进行,术前常规行白带常规检查排除阴道急性炎症,完善心电图、血常规、凝血功能、传染病等相关检查,告知患者手术可能出现的风险及并发症并签署手术知情同意书。
1.3 随访 所有患者均于术后3、9、12、18个月进行HPV-DNA、E6/E7mRNA检测及液基细胞学检查,若细胞学≥ASCUS或HPV-DNA阳性或E6/E7mRNA阳性者均应行阴道镜检查并行宫颈活检术,若活检病理提示宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)则定义为复发,并终止继续随访。
1.3.1 细胞学检查 取材前24 h内无阴道冲洗、放药及性生活,采用新柏氏薄层液基细胞学技术(thinprepcytotogic tes,TCT)对宫颈脱落细胞进行检测。采用TBS(the bethesda system)报告系统进行结果判读。(1)未见上皮内病变细胞或恶性细胞(NILM):包括正常范围和良性反应性细胞改变(轻、中、重度炎症反应)。(2)鳞状上皮内病变包括:①未明确诊断意义的不典型鳞状细胞(atypical squamous cell of undetermined signification,ASCUS)和不除外高级别上皮内病变的不典型鳞状细胞(atypical squamous cell cannot exclude HSIL,ASC-H);②低級别鳞状上皮内病变(low grade squamous intraepithelial lesions,LSIL);③高级别鳞状上皮内病变(high grade squamous intraepithelial lesions,HSIL);④鳞状细胞癌(squamous cell carcinoma,SCC)。(3)腺细胞病变包括:①不典型腺细胞(atypical glandularcell,AGC);②倾向于瘤变的不典型腺细胞;③宫颈管原位腺癌;④腺癌。
1.3.2 HPV-DNA检测 采用凯杰生物公司提供的宫颈取样器进行宫颈管取样,将取样器置于宫颈口顺时针旋转5圈,应用第二代捕获杂交技术(HC-Ⅱ),可检测出13种高危型HPV病毒(16、18、31、33、35、39、45、51、52、56、58、59、68型),其正常负荷量范围为0~1 pg/mL,若超过1 pg/mL则为阳性。
1.3.3 HPV E6/E7mRNA检测 采用由豪洛斯公司提供的AptimaTM HPV检测试剂及取样器进行宫颈取样,将取样器置于宫颈后顺时针旋转5圈。可检测出高危型HPV E6/E7mRNA的表达,拷贝数≥1 copies/mL为阳性。
1.3.4 阴道镜及活组织病理检查 细胞学≥ASCUS或者高危型HPV阳性或者HPV E6/E7mRNA阳性者需转诊阴道镜。阴道镜检查前需24 h内无阴道药物放置及阴道冲洗且需排除阴道炎症,由本院专门阴道镜医生使用电子阴道镜,通过醋酸试验及碘试验进行宫颈多点活检,若阴道镜检查不满意,则同时行宫颈管搔刮术,病理报告方式为:慢性宫颈炎、鳞状上皮内低级别病变(CIN1)、鳞状上皮内高级别病变(CIN2)、鳞状上皮内高级别病变(CIN3)、宫颈鳞状细胞癌。若病理提示CIN则定义为复发,并终止随访。
1.4 统计学处理 应用SPSS 17.0统计学软件进行数据处理,计数资料采用率(%)表示,单因素分析采用字2检验,诊断价值采用受试者工作特征(receiver operating characteristic curve,ROC)曲线分析,P<0.05为差异有统计学意义。
2 结果
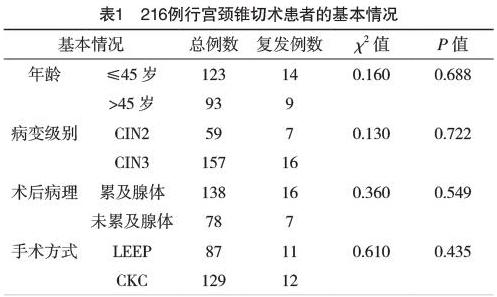
2.1 行宫颈锥切术患者的基本情况 年龄≥45岁和年龄<45岁患者的病变复发率分别为11.4%(14/123)和9.7%(9/93),两者比较差异无统计学意义(P>0.05);患者病变级别CIN2和CIN3的复发率比较,差异无统计学意义(P>0.05);术后病理累及腺体和未累及腺的复发率比较,差异无统计学意义(P>0.05);手术方式LEEP和CKC的复发率比较,差异无统计学意义(P>0.05),见表1。
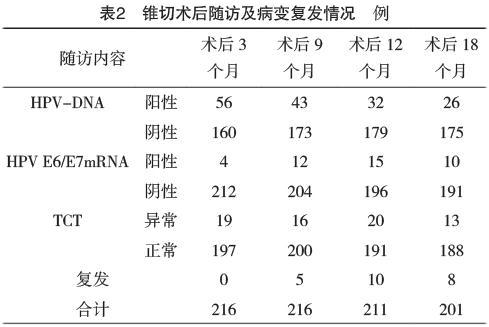
2.2 锥切术后随访及病变复发情况 术后随访18个月,HPV-DNA检测阳性者累计80例,复发者中阳性20例;HPV E6/E7mRNA阳性者累计46例,其中复发者中阳性19例。其中术后3个月随访时未发现病变复发者,术后9个月随访复发者5例,术后12个月复发10例,术后18个月复发8例,共随访18个月累及复发23例,其中CIN1者7例,CIN2者8例,CIN3者8例,复发率为10.6%(23/216)。术后3、9、12、18个月HPV阳性率分别为25.9%(56/216)、19.9%(43/216)、15.2%(32/211)、12.9%(26/201)。见表2。
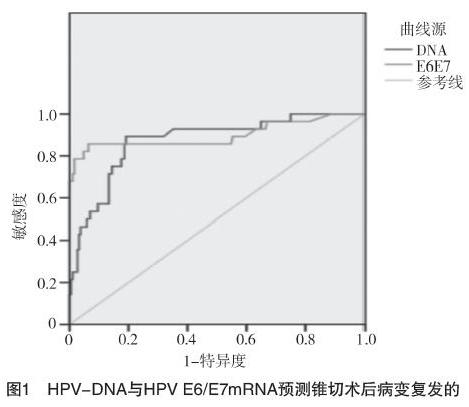
2.3 HPV-DNA检测与HPV E6/E7mRNA检测的诊断价值 术后随访18个月,病变复发者23例,其中CIN1者7例,CIN2者8例,CIN3者8例。由图1可见,HPV E6/E7mRNA和HPV-DNA诊断宫颈锥切术后病变复发的ROC曲线下面积分别为0.899[95%CI(0.810,0.987)]、0.872[95%CI(0.801,0.943)]。HPV-DNA诊断的临界值为46.685,以HPV-DNA拷贝量≥46.685为预测界值,其预测锥切术后病变复发的敏感度、特异度、阳性预测值、阴性预测值分别为88.40%、51.35%、24.00%、96.45%。HPV E6/E7mRNA诊断的临界值为6.670,以HPV E6/E7mRNA负荷量≥6.670为预测界值,其预测锥切术后病变复发的敏感度、特异度、阳性预测值、阴性预测值分别为92.01%、74.19%、51.22%、98.86%。两种检测方法预测锥切术后病变复发的敏感度及阴性预测值比较,差异均无统计学意义(P>0.05),但HPV E6/E7mRNA检测预测锥切术后病变复发的特异度及阳性预测值均高于HPV-DNA检测,差异均有统计学意义(P<0.05)。
3 讨论
3.1 锥切术后病变复发的相关高危因素 近年来,宫颈癌发病率逐年增高,且年轻化越来越明显[3]。LEEP和冷刀锥切是宫颈锥切最常用的术式,LEEP手术对患者创伤较小,出血较少,对妊娠结局影响较小,但可影响病理医生对切缘状态的评估;而冷刀锥切术不仅切除病变较彻底,还可充分评估切缘状态。虽然宫颈锥切术对高级别上皮内病变有较好的疗效,但术后病变复发仍然是急需关注的问题[4]。本研究随访共18个月,术后3、9、12、18个月HPV阳性率分别为25.9%(56/216)、19.9%(43/216)、15.2%(32/211)、12.9%(26/201)。有研究表明,锥切术后仍有5%~30%的复发率[5]。本研究随访18个月累计复发23例,复发率为10.6%(23/216),与Leguevaque等[6]研究相似。据文献[7]报道,宫颈锥切术后病变复发的相关危险因素有年龄、病变级别、切缘阳性、病毒负荷量等。Lu等[8]的研究表明年龄>50岁患者病变复发的风险高于年龄≤50岁者,年龄增大是病变复发的危险因素之一,可能与高龄患者绝经后体内雌激素水平明显降低,生殖系统保护能力变弱,容易受到HPV的再感染,且高龄患者免疫低下,HR-HPV清除率较低。但Zappacosta等[9]却认为较年轻患者锥切术后病变复发率高于年长患者,可能与性生活活跃、性生活时没有正确使用安全套导致HR-HPV再感染有关。本研究中,年龄≥45岁和年龄<45岁的病变复发率分别为11.4%(14/123)和9.7%(9/93),差异无统计学意义(P=0.688),与赵花等[10]研究结果相符合。有研究表明,LEEP术后复发率高于CKC[11],可能是因为LEEP手术时所产生的高温会灼伤标本切缘,导致病理医生对切缘状态的无法评估,且LEEP手术对可疑颈管病变手术深度不够。而本研究中LEEP手术复发率为12.6%(11/87)高于CKC的9.3%(12/129),差异无统计学意义(P=0.435)。本研究中CIN2者复发率为11.9%(7/59),CIN3者复发率为10.2%(16/157),两者复发率比较差异无统计学意义(P=0.722),结果与刘哲颖等[12]研究相似。曾燕等[13]的研究表明,腺体的累及是锥切术后病变复发的危险因素之一,当病变累及腺体时,病变复的可能性增加。而本研究结果显示,术后累及腺体者复发率为11.6%(16/138),未累及腺体者复发率为9.0%(7/78),两者比较差异无统计学意义(P=0.549),腺体累及与否与病变复发无明显相关性。Kyehyun等[14]同时采用第二代杂交捕获(HC-Ⅱ)和HPV分型检测随访锥切术后患者,发现同一亚型HPV持续感染尤其是HPV16亚型感染是锥切术后病变复发的独立危险因素。
3.2 HPV E6/E7mRNA在锥切术随访中的应用价值 细胞学检查是宫颈筛查及术后随访的基本方法,但其敏感度较低,且受诊断者主观影响较大。文献[15]研究表明,HPV分型检测预测病变复发的准确性为71.5%,TCT检测准确性仅为56.4%。因此HPV-DNA检测联合薄层液基细胞学检查是目前常用的宫颈锥切术后随訪方法,联合筛查在一定程度上提高了筛查的敏感性和特异性。但HPV-DNA检测特异度相对较低,易造成假阳性,不仅导致过度阴道镜转诊,而且增加患者的心理负担。文献[16]研究表明,HPV E6/E7mRNA检测的敏感性高于液基细胞学检查,且HPV E6/E7mRNA检测联合液基细胞学检查可明显提高宫颈筛查的敏感性。宫颈锥切术后随访的目的是发现病变而不是病毒感染。HPV E6/E7mRNA检测不仅可以反映HPV感染状态,而且能够预测病变发生的风险。文献[17]研究表明,在诊断高级别上皮内病变方面,Aptima HPV E6/E7检测与HPV-DNA检测相比具有同样的敏感性,但其特异性较高。文献[18]研究表明,HPV E6/E7mRNA检测效果优于HPV-DNA检测。本研究HPV E6/E7mRNA和HPV-DNA诊断宫颈锥切术后病变复发的ROC曲线下面积分别为0.899[95%CI(0.810,0.987)]、0.872[95%CI(0.801,0.943)]。两种检测方法预测锥切术后病变复发的敏感度及阴性预测值比较,差异均无统计学意义(P>0.05),但HPV E6/E7mRNA检测预测锥切术后病变复发的特异度及阳性预测值均高于HPV-DNA检测,差异均有统计学意义(P<0.05)。E6、E7基因是导致宫颈癌的两个致癌基因,当HPV病毒发生持续感染后,HPV E6、E7基因通过转录E6、E7mRNA编码E6、E7癌蛋白,E6蛋白可降解p53抑癌蛋白、激活端粒酶,使细胞无限增殖并向恶性转化;E7蛋白可结合并降解pRb,可最终造成恶性肿瘤的发生[19]。HPV E6/E7mRNA检测是一种新型的HPV检测方法,可以检测到高危型别HPV的E6、E7mRNA的表达,可以区分HPV一过性感染和持续性感染,能显著减少对不必要的一过性HPV感染的检出[20]。术后随访18个月,HPV-DNA检测阳性者累计80例,复发者中阳性20例;HPV E6/E7mRNA阳性者累计46例,其中复发者中阳性19例。HPV-DNA检测的敏感度、特异度、阳性预测值、阴性预测值分别为88.40%、51.35%、24.00%、96.45%。HPV E6/E7mRNA检测的敏感度、特异度、阳性预测值、阴性预测值分别为92.01%、74.19%、51.22%、98.86%,HPV E6/E7mRNA检测的特异度及阳性预测值均高于HPV-DNA检测。
综上所述,宫颈锥切术后仍需要长期管理并随访,HPV E6/E7mRNA检测的特异度及阳性预测值均高于HPV-DNA检测,且HPV E6/E7mRNA在不降低病变总体检出率的情况下可提高高级别上皮内病变的检出率,降低HPV一过性感染的检出率,在宫颈锥切术后的随访中具有一定的临床应用价值,可以避免过度转诊阴道镜及过度治疗。但由于本研究样本量小,还需要大样本的研究及Meta分析来进一步验证此结论。
参考文献
[1] Zhao F H,Jeronimo J,Qiao Y L,et al.An evaluation of novel,lower-cost molecular screening tests for for human papillomavirus in rural China[J].Cancer Prevention Research,2013,6(9):938.
[2]阳霞,钱德英.高级别宫颈上皮内瘤变锥切术后残留/复发相关危险因素[J].中国妇产科临床杂志,2011,12(1):73-75.
[3]魏丽惠.HPV感染现状及在宫颈癌和癌前病变筛查中的意义[J].实用妇产科杂志,2017,33(2):81-83.
[4]陈观娣,钱德英,岑坚敏,等.宫颈高度鳞状上皮内病变治疗后高危型人乳头瘤病毒的消退规律[J].中国实用妇科与产科杂志,2011,27(1):42-44.
[5] Venturoli S,Ambretti S,Cricca M,et al.Correlation of high-risk human papillomavirus genotypes persistence and risk of residual or recurrent cervical disease after surgical treatment[J].Journal of Medical Vriology,2010,80(8):1434-1440.
[6] Leguevaque P,Motton S,Decharme A,et al.Predictors of recurrence in high-grade cervical lessions and a plan of management[J].European Journal of Surgical Oncology,2010,36(11):1073-1079.
[7] Simaues R B,Campaner A B.Post-cervical conization outcomes in patients with high-grade intraepiyhelial iesions[J].Apmis Acta Pathologica Microbiologica Et Immunologica Scandinavica,2013,121(12):1153-1161.
[8] Lu C H,Liu F S,Kuo C J,et al.Prediction of persistence or recurrence after conization for cervical intraepithelial neoplasia Ⅲ[J].Obstetrics & Gynecology,2006,107(4):830-835.
[9] Zappacosta R,Ianieri MM,Tinelli A,et al.Detection of residual/recurrent cervical disease after successful LEEP conization:the possible role of mRNA-HPV test[J].Curr Pharm Des,2013,19(8):1450-1457.
[10]赵花,邵华江.HPVE6/E7mRNA检测对宫颈锥切术后病灶残留和复发的诊断价值[J].中南大学学报(医学版),2016,41(6):606-611.
[11]冯定庆,凌斌.宫颈上皮内瘤变复发问题[J].中国实用妇科与产科杂志,2016,32(11):1060-1064.
[12]刘哲颖,史惠蓉.宫颈上皮内瘤变锥切术后病变残留或复发的原因分析[J].中国计划生育和妇产科,2012,4(2):46-49,55.
[13]曾燕,卢爱妮,廖予妹.宫颈上皮内瘤变锥切术后复发的相关预测因素[J].实用医学杂志,2015,31(4):601-603.
[14] Kyehyun N,Sooho C,Jeongsig K,et al.Factors associated with HPV persistence after conization in patients with negative margins[J].J Gynecol Oncology,2009,20(2):91-95.
[15]潘琦文,李建湘,班婷.癌基因E6/E7 mRNA定量檢测联合液基薄层细胞学检测在宫颈病变患者中的应用价值[J].中国临床新医学,2016,9(10):864-866.
[16]夏作利,陈国荣,潘丹,等.HPV E6/E7联合液基细胞学检查在宫颈癌前病变筛查中的意义[J].实用医学杂志,2016,32(18):3053-3056.
[17] Wong O G W,Tsun O K L,Tsui E Y,et al.HPV genotyping and E6/E7 transcript assays for cervical lesion detection in an Asian screening population-Cobas and Aptima HPV tests[J].Journal of clinical Virology,2018,109:13-18.
[18]郎凯楠,李文.高危型HPV E6/E7 mRNA检测对ASCUS患者分流价值的系统评价[J].郑州大学学报(医学版),2018,53(5):604-609.
[19] Branislav R N,Ana Maria J J,Lukas N,et al.Relevance of infection with human papillomavirus:the role of the p53 tumor suppressor protein and E6/E7 zinc finger proteins(Review)[J].International Journal of Oncology,2013,43(6):1754-1762.
[20] Doorbar J.Mplecular biology of human papillomavirus infection and cervical cancer[J].Clinical Science,2006,110(5):525-541.
(收稿日期:2018-10-24) (本文编辑:张爽)

