不同手术入路对髋臼假体安放位置的影响及原因分析
忻慰,王波,陈宜,符培亮,彭锦辉,付奇伟,曹嘉,邵加华,刘宁,钱齐荣
(海军军医大学附属长征医院关节外科,上海 200003)
全髋关节置换术(total hip arthroplasty,THA)是骨科最成功的手术之一,是治疗髋关节终末期病变的有效手段,能恢复髋关节功能,提高患者生活质量。同时长期随访显示,随着手术技术的进步及假体材料的发展,假体长期生存率也显著提高。为了追求更好的疗效和降低手术并发症,围手术期通过多种方法进行加速康复已经成为全髋关节置换新的研究热点,而采用微创手术尽量减少术中损伤是加速康复流程中的重要组成部分。直接前侧入路(direct anterior approach,DAA)全髋关节置换术是近年逐步发展起来的一种微创手术,该入路通过肌肉及神经间隙,对组织损伤小,术后脱位率低,患者早期康复优于传统入路[1-3],因此越来越多的术者采用该入路进行全髋关节置换。但文献报告该入路同时存在学习曲线陡峭、适应证窄、早期并发症发生率高、假体位置不良等缺点[4-5]。
文献报道假体位置不准确是造成全髋关节置换术后早期脱位的最主要原因[6-7]。目前生物型股骨柄在临床上使用越来越多,与水泥型股骨柄相比股骨侧前倾角可调整角度较小,因此髋臼假体位置的准确性对术后关节静态稳定性的影响更大。对于常规后外侧入路髋臼侧假体安放主要参照解剖标志、术中手柄导向器等,但即使将髋臼假体安放于“安全区”内术后脱位率仍为3%~15%[8],这可能与手术入路破坏后外侧稳定结构有关。而文献报道DAA术后早期脱位率明显低于后外侧入路(posterior lateral approach,PLA)[9],除了与保留后外侧稳定结构有关,是否与假体安放位置差异有关未见文献报道。目前文献报道DAA假体位置不良多为股骨侧假体内翻或假体偏小,髋臼侧假体位置安放准确性与常规入路相比是否存在差异未见相关文献报道。本文的目的在于对比DAA与PLA术中髋臼侧假体安放位置是否存在差异并分析其可能原因,现报告如下。
1 资料与方法
1.1 一般资料 回顾性分析我院2017年1月1日至2017年12月31日行人工全髋关节置换手术患者共118例,其中DAA共56例,男18例,女38例;年龄为46~85岁,平均年龄(59.4±12.8)岁。PLA共62例,男35例,女27例;年龄为52~86岁,平均年龄(63.2±10.6)岁。患者术前诊断包括:原发性骨关节炎(osteoarthritis,OA)、股骨头缺血性坏死(avascular necrosis of femoral head,ANFH)、Crowe Ⅰ度先天性髋关节发育不良(developmental dysplasia of the hip,DDH)、股骨颈骨折(femoral neck fractures,FNF)。所有患者术前无严重髋关节活动障碍。患者基本资料见表1。纳入标准:a)非炎症性关节病;b)保守治疗无效;c)年龄>18岁;d)患髋术前无手术史;e)症状与影像学检查相符合。排除标准:a)髋关节活动性化脓性感染;b)可能导致细菌在髋关节种植感染的全身性脓毒血症;c)髋关节存在明显畸形;d)存在帕金森等可能导致髋关节脱位风险增高的神经系统疾病;e)心、肺、肾功能无法耐受手术者。所有患者均由同一名术者完成。所有患者均采用生物型假体。
1.2 手术方法
1.2.1 DAA组手术方法 患者全麻平卧位,常规DAA手术入路暴露完成后进行髋臼磨锉及假体安放,磨锉及假体安放方向参考躯干中轴线及地面,使把持器与躯干中轴线呈40°作为假体外展角度,把持器与地面呈15°作为假体前倾角。
1.2.2 PLA组手术方法 患者全麻健侧卧位,肋骨下放置软枕避免腋神经受压,使用骨盆固定架将骨盆固定确切并垂直于地面,常规后外侧入路暴露完成后进行髋臼磨锉及假体安放,磨锉及假体安放方向参考躯干中轴线及地面,使把持器与躯干冠状面呈15°作为假体前倾角,把持器与地面呈40°作为假体外展角。
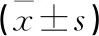
表1 两组患者基本资料比较
1.3 术后处理 所有患者均于术后24 h内下床活动,DAA组未进行髋关节活动限制,PLA组6周内避免髋关节屈曲>90°,侧卧时双膝之间放置软枕。
1.4 术后评价 患者术后拍摄标准双髋正位X线片,测量假体最长轴与泪滴连线作为假体外展角,术后拍摄标准正位X线片(耻骨联合位于骶髂关节上方2.5 cm)[10],通过椭圆形长轴及短轴比例测量髋臼前倾角[11]。“假体位置安全区”[12]设定为髋臼前倾角5°~25°,外展角30°~50°。两位独立评估人独立测量髋臼杯前倾角度、外展角。所有测量均使用派克斯系统软件来完成。
1.5 统计学方法 使用SPSS 19.0进行统计学分析,所有数据均检验是否遵循正态分布,配对t检验用于评估DAA和PLA组的人工统计学资料、前倾和外展角是否存在统计学差异,P<0.05为差异具有统计学意义。
2 结 果
两组病例资料比较差异无统计学意义。DAA组患者平均手术时间为(80.5±21.1)min,PLA组患者平均手术时间为(61.2±11.2)min,两组比较差异有统计学意义(P=0.03)。所有患者在住院期间均未出现脱位、感染等严重并发症。
DAA组髋臼假体外展角度为(38.2±7.6)°,前倾角度为(14.9±4.5)°;PLA组髋臼假体外展角度为(36.7±11.9)°,前倾角度为(18.7±7.3)°。两组患者外展角差异无统计学意义(P=0.57),但PLA组患者假体前倾角高于DAA组,差异有统计学意义(P=0.019)。DAA组的前倾角在“假体位置安全区”的比例为82%(46/56),PLA组为62.9%(39/62)。DAA组的外展角在“假体位置安全区”的比例为91%(51/56),PLA组为72.5%(45/62)。
典型病例一为82岁女性患者,意外跌倒后致左髋关节疼痛伴活动受限1d入院,入院时左髋关节因疼痛致活动受限明显,查体示左下肢纵向叩击痛(+)及左下肢较对侧短缩1.5 cm,诊断为左股骨颈骨折(头下型)。入院后第2天行PLA,术后第1天患者左髋关节疼痛明显缓解,下地负重活动。使用派克斯系统内置测量工具在术后双髋正位X线片上测量髋臼外展及前倾角(外展角48°,前倾角24.9°),人工全髋关节位置良好。手术前后影像学资料见图1~3。
典型病例二为85岁女性患者,扭伤后致右髋关节疼痛3 d入院,入院时患者平车推入,右髋关节稍活动即感疼痛明显,查体示右腹股沟压痛(+),右下肢纵向叩击痛(+),右下肢较对侧短缩1 cm,诊断为右股骨颈骨折(头下型)。入院后第3天行PLA,术后人工全髋关节位置良好。术后第1天疼痛明显减轻,下地行功能康复。使用派克斯系统内置测量工具在术后双髋正位X线片上测量髋臼外展及前倾角(外展角52°,前倾角24.6°),并在髋关节CT上精确测量髋臼假体前倾角(前倾角27.4°)。手术前后影像学资料见图4~7。
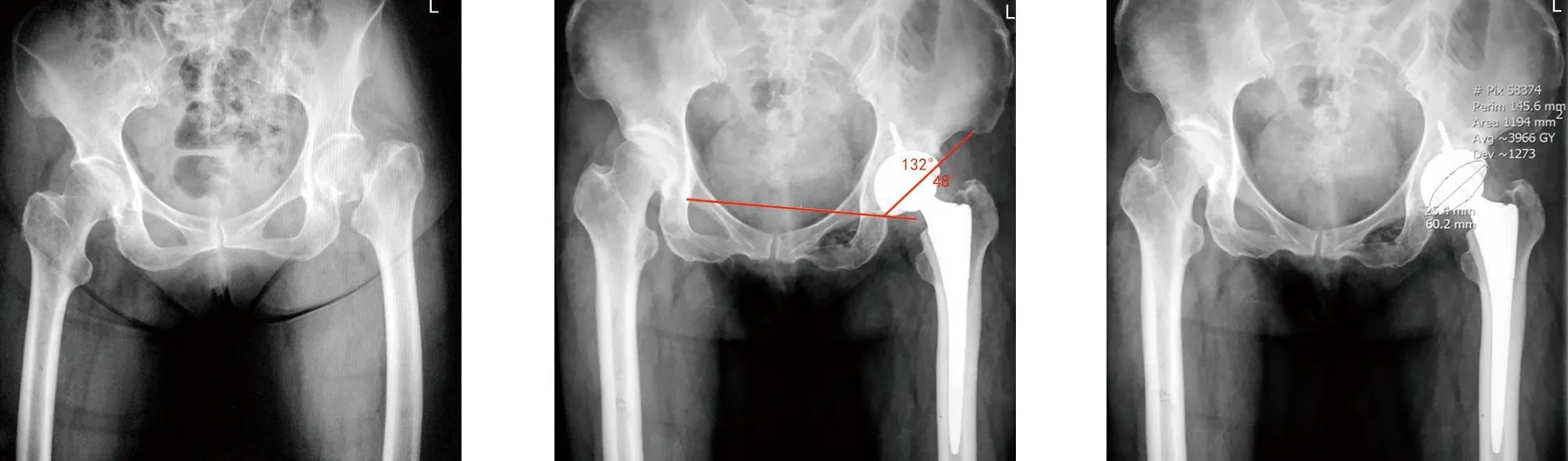
图1 术前双髋正位X线片示左股骨颈骨折(头下型) 图2 术后双髋正位X线片测量髋臼假体外展角为48° 图3 术后双髋正位X线片测量髋臼假体前倾角为24.9°
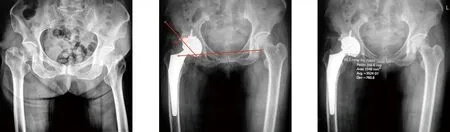
图4 术前双髋正位X线片示右股骨颈骨折(头下型) 图5 术后双髋正位X线片测量髋臼假体外展角为52° 图6 术后双髋正位X线片测量髋臼假体前倾角为24.6°
图7 髋关节CT测量髋臼假体前倾角为27.4°
3 讨 论
全髋关节置换术假体安装准确性与术后下肢长度恢复、早期脱位率等有直接关系,同时文献报道髋臼侧假体位置不良是造成陶瓷异响或聚乙烯加速磨损的原因[6-7]。因此,通常情况应将髋臼侧假体安放在外展40°~45°,前倾15°~25°。但由于目前常用的生物型髋臼假体多为半圆形压配式假体,在安放的过程中可调整的范围远大于股骨侧假体,因此对术者技术要求也较高。目前临床上用于判断术中髋臼侧假体位置的方法很多,如横韧带定位、髋臼缘解剖标志定位、手柄导向器定位及术中透视等。对于轻度骨关节炎、股骨颈骨折、股骨头缺血性坏死等局部无解剖异常的患者,通过前两种方法定位准确性较高,但对于严重骨关节炎、高脱位先天性髋关节发育不良及髋臼骨折后关节置换等复杂的全髋关节置换术,应用手柄导向器或术中透视更为稳妥。本研究发现即使对于局部解剖无明显异常的患者,单纯使用手柄导向器进行定位也有可能出现明显偏差,这在PLA组更加明显。同时,本研究结果也发现PLA较DAA入路的髋臼假体准确性更差。我们认为这可能与患者腋下垫软枕造成骨盆倾斜有关系。侧卧位进行手术时通常在患者健侧腋下放置软枕以防止腋神经受压,但对于体重较轻或矮小的患者放置常规厚度软枕可能造成明显骨盆倾斜,影响术中假体位置判断。Qin等[12]将50例行侧卧位全髋关节置换的患者随机分为两组,分别通过常规方法安放髋臼假体和考虑骨盆倾斜后的改良方法安放髋臼假体,影像学分析发现常规组真实外展角与术中判断角度差异为(4.244±3.042)°,而改良组真实外展角与术中判断外展角差异为(1.962±1.515)°。Iwakiri等[13]使用改良后的骨盆固定架+导向器判断髋臼假体安放角度前倾角和外展角与目标角度的差异分别为(3.2±2.7)°和(2.3±2.3)°。但该研究没有考虑患者体重、体型及软组织对骨盆固定架的影响,尤其对于肥胖的患者可能出现明显判断失误。因此,对于使用侧卧位进行全髋关节置换时应使用多种方法联合确认髋臼假体位置,尤其是对于存在局部解剖变异的复杂患者。
DAA手术肌肉组织损伤小、不损伤外旋肌群、稳定性好、术后患者步态及功能恢复较快,但同时也存在早期并发症多等缺点,尤其是对于没有度过学习曲线的术者来说更是如此。DAA学习曲线陡峭,文献报道度过学习曲线的病例数量20~150例。本研究DAA组术者为100例以内手术,不能确定是否通过学习曲线,PLA组术者已有超过1 000例手术经验。但髋臼侧假体安放位置的离散度DAA小于PLA组,我们认为这可能与以下两个因素有关:a)患者体重对侧卧位骨盆位置影响较大;b)DAA组在遇到术中假体安放位置存在疑问时会增加术中透视。体重对患者骨盆位置的影响如前所述。术中进行X线透视是确定髋臼假体最有效的方法之一,尤其对于髋关节畸形或翻修等复杂手术。但由于骨盆倾斜,患者侧卧位时拍摄髋关节正位片可能出现明显偏差,Qin等[12]对比50例侧卧位全髋置换患者术中透视与术后标准正位片发现髋臼外展角误差为(4.244±3.042)°。James等[14]对比DAA术中C型臂透视判断的髋臼假体位置和术后CT三维重建后的标准髋臼位置发现术中C型臂透视判断髋臼假体外展度数较准确,但前倾角比真实情况小,容易将假体过度前倾安装,这种误差可以通过调整C型臂透视角度来纠正。本研究发现DAA组患者髋臼假体安放位置更为准确,假体安放角度在“假体位置安全区”的比例更高,与其他文献报道相似。但在手术过程中发现部分患者手柄定位确定的位置与解剖标志误差较大,透视后发现主要原因为在松解暴露过程中过度牵引下肢导致骨盆明显向患侧偏移所致,因此我们建议无论使用DAA还是PLA入路都应采用两种以上方法确定髋臼假体位置。
本研究中PLA组有5例患者髋臼外展角>50°,分别为50.4°、51.3°、53.2°、55.4°、56.1°,但至末次随访时所有患者均未出现脱位。髋关节术后脱位是造成全髋术后翻修的主要原因之一[15],而早期脱位占所有脱位病例60%以上。文献报道早期脱位的原因包括假体位置不良、低头颈比、软组织张力过低、外展肌无力、大粗隆不愈合、患者姿势错误等。其中假体位置不良是主要的医源性因素,因此Lewinnek等[11]提出“假体位置安全区”概念,认为髋臼假体应放置在外展(40±10)°,前倾(15±10)°,如果超过该范围容易造成早期脱位。但也有文献报道术后脱位率与安全区关系不大。因此,有学者提出联合前倾角概念,建议将术中髋臼假体和股骨假体的联合前倾角放置于30°~50°。文献报道这种方法可以有效改善髋臼或股骨假体的轻度位置不良,但有可能造成撞击等并发症。本研究组的患者虽然都未出现早期脱位,但有患者主诉患侧髋关节乏力症状(外展角54.3°),这可能与髋臼外展角过大造成的假体半脱位倾向有关。同时外展角过大可能造成明显边缘负载或异响现象,本文中所有患者随访时间均较短,外展角过大的患者术后疗效仍需长期随访。
本研究的一个局限在于所有患者均采用标准X线片下假体椭圆形开口长径和短颈的比值确定假体前倾角,但文献报道单纯骨盆X线片并不能反映患者真实动态前倾角状态。Pierrepont等[16]测量1 517例计划进行全髋关节置换患者的术前平卧位、站立位和坐位骨盆位置,发现在患者改变体位时骨盆在矢状面倾斜度会出现明显变化,建议术者在进行术前计划时应个体化考虑患者功能性前倾角。Esposito等[17]选择1 000例THA术后1年拍摄站立位和坐位下肢侧位全长X线片,发现出现过术后脱位的患者脊柱/骨盆活动度较对照组明显降低,需要增加髋关节屈曲度才能完成同样的动作,建议对于曾经有过脊柱病变的患者术前应摄片评估脊柱骨盆活动度以调整髋臼假体位置。
本研究所有病例均由一名术者执行,撇开术者经验等相关因素,虽然DAA入路所花费手术时间较长(可能与学习曲线相关),但DAA组较PLA组的髋臼假体安放更为准确,并且处于“假体位置安全区”的比例更高。同时使用平卧位DAA入路可更便捷地在术中使用C型臂透视检测及调整髋臼股骨假体位置。总之,在我们现阶段临床实践过程中,平卧位DAA入路在髋臼假体安放方面较PLA入路更为准确,且在“假体位置安全区”的比例更高,但两组患者外展角差异无统计学意义。

