严重骨盆骨折的分型急救与个体化治疗经验
张喜财,黄海,元占玺,潘华,左海强,王焱
(阳煤集团总医院骨一科,山西 阳泉 045000)
骨盆骨折在全身骨折中约占3%,病死率为8%~16%[1]。严重骨盆骨折(即Tile分型中B型和C型骨盆骨折)常继发于高能量损伤,多合并其他部位损伤,合并低血容量性休克的患者死亡率约为43%,开放性骨盆骨折的死亡率高达50%[2]。即使是经验丰富的创伤骨科医生,在处理骨盆骨折时也具有挑战性。严重骨盆骨折合并损伤较多,病情危急,需要多科室的医生共同参与抢救,以降低死亡率。对于严重骨盆骨折的治疗应遵循损伤控制理论,采用个体化治疗措施,以提高治疗效果。现将我院于2013年1月至2017年6月收治的117例严重骨盆骨折病例的救治经验总结报告如下。
1 资料与方法
1.1 一般资料 对2010年1月至2017年6月就诊于我院的117例严重骨盆骨折病例进行回顾性分析。其中,男72例,女45例;年龄22~63岁,平均42.5岁。致伤原因:车祸51例,高处坠落32例,挤压伤20,重物砸伤14例。按Tile分型,B型69例(B1型22例,B2型19例,B3型28例),C型48例(C1型16例,C2型25例,C3型7例)。合并伤:创伤失血性休克32例,脊柱四肢多发骨折26例,合并颅脑损伤20例,胸部损伤37例,腹部损伤21例,尿路损伤19例,骶神经损伤11例。
1.2 严重骨盆骨折的急救措施 依托我院急诊科为主导形成创伤救治团队对严重骨盆骨折患者实行快速反应及急救流程。首先由院前急救组完善病史采集,对患者进行损伤部位、损伤程度及生命体征进行初步评估,并将患者信息提前通知急诊科,并由急诊科提前准备急救措施并组织相关科室专家到急诊科接诊。患者到达急诊科,快速建立静脉通道,进行初步全面评估,快速全身物理检测,控制活动性出血,骨盆兜带简易固定。所有患者都要进行血流动力学评估,并将患者分为血流动力学稳定型和血流动力学不稳定型,并进行分类急救。
对于血流动力学稳定型患者,可完善彩超、X线片、CT检查后,入住相应科室。对于血流动力学不稳定型患者,建立多条外周静脉通路,积极备血及输血,并通过移动彩超检查结果,将患者分为合并伤引发血流动力学不稳定型和骨盆骨折引发血流动力学不稳定型,尽快完善头、胸、腹及骨盆CT检查,进一步评估骨盆及合并伤损伤严重程度。对于合并伤引发血流动力学不稳定型患者进行手术治疗合并伤(腹腔脏器损伤、泌尿系统损伤、会阴区损伤)后入住相应科室,稳定病情。对于骨盆骨折引发血流动力学不稳定型患者,进入ICU稳定病情,骨盆临时外固定架固定,经输血及抗休克治疗无效者,急诊行盆腔内动脉造影及损伤动脉栓塞治疗。
1.3 严重骨盆骨折的个体化治疗 所有患者行三维CT检查,并分析骨盆骨折移位的情况。术前根据骨折移位情况采用股骨髁上牵引,骨盆临时外固定架固定。对于急救中血流动力学稳定型患者,完善术前检查及准备,伤后3~5d内完成骨盆骨折个体化微创治疗;对于血流动力学不稳定型患者,经抢救及治疗合并伤待生命体征平稳后,10~14 d行骨盆骨折个体化微创治疗。术中采用骨牵引、复位钳、顶棒、拉力螺钉等进行骨折闭合复位,必要时小切口辅助复位。根据骨盆骨折类型,采用个体化微创治疗。单纯耻骨联合分离,采用耻骨联合钢板内固定;对于B型骨折采用外固定架固定;对于C型骨折,前环损伤采用外固定架稳定前环,后环损伤采用骶髂螺钉固定,髂骨翼骨折可小切口钢板内固定。
1.4 术后处理 外固定支架钉道处理方法:在固定钉口局部放置敷料加压包扎1周,以后每天碘伏消毒针道口1次,术后8~12周根据骨折愈合情况去除外固定架。术后第1天允许患者半卧位或开始下肢关节活动锻炼,术后1周允许床边座位锻炼,术后第4周开始扶拐部分负重,根据X线片判断骨折愈合情况逐渐完全负重。术后每月随访1次,直至骨折临床愈合,均摄骨盆正位、入口位及出口位X线片判断骨折愈合及螺钉位置。末次随访时,采用Majeed[3]骨盆功能评分标准进行评分,85~100分为优,70~84分为良,55~69分为中,≤54分为差。
2 结 果
2.1 分型急救结果 本组117例患者,死亡5例,其中1例严重多发伤在急诊科抢救无效死亡,1例合并肝脏破裂手术室抢救无效死亡,2例在ICU因死亡三联征抢救无效死亡,1例因突发肺栓塞死亡,死亡率为4.3%。按照血流动力学稳定型(A组)和血流动力学不稳定型(B组)的分型急救,两组死亡率比较差异无统计学(P>0.05),两组输血量比较,差异有统计学意义(P<0.05,见表1)。
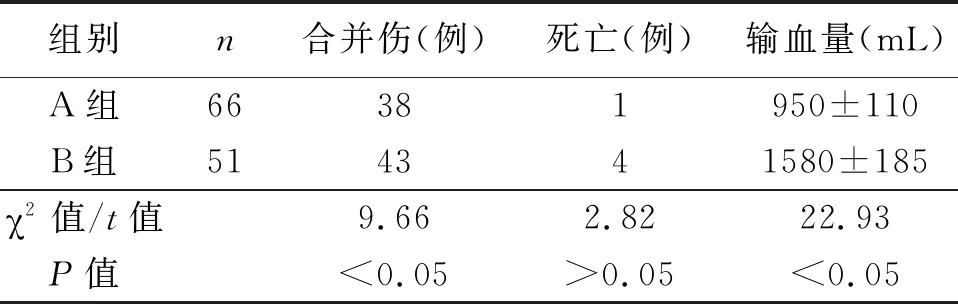
表1 分型急救结果比较
2.2 个体化治疗结果 生存的112例中,有109例获得完全随访,随访时间6~24个月,平均14.5个月。单纯外固定架固定27例,单纯小切口内固定11例,外固定结合内固定71例,其中使用骶髂关节拉力螺钉19例。术中失血量20~700 mL,平均136.5 mL。术后并发症包括骶髂关节疼痛3例,骨折畸形愈合4例,双下肢不等长2例,骶丛神经损伤后遗症2例,术后并发症的发生率9.8%。所有患者末次随访X线片示骨折均愈合。根据Majeed骨盆功能评分标准,优81例,良24例,中3例,差1例,优良率为96.3%。
3 讨 论
3.1 严重骨盆骨折的急救 严重的骨盆骨折是在高能量的暴力下对骨盆环造成破坏继发的骨折移位,不但造成骨盆环结构的稳定性丧失,还继发骨盆血管、神经、脏器等软组织破坏,其中血管损伤是骨盆骨折早期最主要的合并伤[4]。出血是骨盆骨折严重的并发症,也是导致死亡的最重要原因,骨盆骨折时,即使骨折移位很小,骨盆容积也有很大的变化,骨盆内可容纳的出血量达2 000~8 000 mL[5]。本组病例在急救过程中,血流动力学稳定型(A组)输血量达(950±110)mL和血流动力学不稳定型(B组)输血量达(1580±185)mL。由此可见,严重骨盆骨折的急救中,缩短救治时间、控制出血、补充血容量是救治的首要任务。从院前转送到院内进行高级生命支持的1 h又被称为“黄金1 h”,往往决定了骨盆骨折伴多发伤患者是否能够救治成功[6]。准确判断患者血流动力学的稳定性,对下一步救治具有重要指导意义。目前不同的机构有各自的衡量标准,大多仍以收缩压≤90 mm Hg、碱剩余<-6 mmol/L及伤后0.5 h内血红蛋白≤100 g/L,提示血流动力学不稳定[7]。我院根据患者血流动力学的稳定性分为血流动力学稳定型和血流动力学不稳定型,并进行分类救治,明显提高了救治的成功率。本组急救117例患者,死亡5例,死亡率为4.3%,分型急救的两组死亡率比较,差异无统计学意义(P>0.05),低于文献报道的病死率。
3.2 严重骨盆骨折的治疗 严重骨盆骨折的治疗遵循损伤控制原则,初期治疗目标是恢复和维持血流动力学稳定,然后重建骨盆环稳定,以此为基础再考虑功能康复。随着对骨盆生物力学研究的进一步深入、影像学设备和骨科手术技术进一步发展,采用微创技术治疗骨盆骨折已渐显优势。骨盆骨折的微创治疗就是指在影像学辅助下闭合复位,再经皮肤小切口予以固定,包括外固定架、经皮螺钉及小切口钢板内固定等技术。Riemer等[8]发现,早期采取外固定架固定可使患者早期直立上半身,使不稳定性骨折患者的病死率从26%降至6%。Matta等[9]应用经皮骶髂螺钉固定骶髂关节脱位,认为骶髂螺钉固定是一种“中心性固定”,其固定强度超过钢板内固定,具有手术创伤小、稳定好和并发症少等优点。计算机辅助导航骨科手术由于具有众多优点,越来越多地被应用于治疗骨盆骨折中。Krappinger等[10]对31例Tile C型骨盆环骨折采用微创钢板螺钉固定治疗,取得了满意的临床疗效,认为对不稳定型骨盆骨折,微创钢板可提供有效固定,重建骨盆环的稳定性,降低医源性神经组织及血管损伤的发生率。本组病例术前均行三维CT检查,并分析骨盆骨折移位的情况,术中采用骨牵引、复位钳、顶棒、拉力螺钉等进行骨折闭合复位,通过单纯使用外固定架、小切口钢板内固定固定、经皮空心钉固定,3种固定方法的组合达到个体化微创治疗的目的。本文完全随访的109例患者,术中失血量20~700 mL,平均136.5 mL,术后并发症发生率9.8%,末次随访Majeed骨盆功能评分优良率为96.3%。
综上所述,严重骨盆骨折患者的急救可根据血流动力学状态采取分型救治,多学科协作缩短急救时间,充分发挥手术室及ICU的抢救力度,有利于提高重症患者的救治成功率。骨盆骨折的治疗优选闭合复位后,采用包括外固定架固定、经皮螺钉内固定及小切口内固定等个体化治疗措施,可降低手术创伤,减少术后并发症,提高治疗效果。

