妇科盆腔肿瘤CT、超声影像特征及其与病理对照研究*
四川省妇幼保健院超声科(四川 成都 610000)
张玲 蒋琴 张骞 汤蓓
盆腔肿瘤样病变是妇科最为常见的多发症,主要临床表现为盆腔肿块,可能伴有月经紊乱、下腹胀满、腹痛等症状,但早期盆腔原发性肿瘤起病较为隐匿,不易发现并确诊,延误患者治疗。妇科盆腔肿瘤的早期筛查和确诊往往依赖于影像学检查,临床上首选超声,可准确判断病灶位置、大小、形态、边界、血流信号等情况。但由于超声受肠腔气体影响和超声波场强逐渐减弱,超声对肿瘤侵犯周围组织和转移情况的判断存在一定局限性[1]。CT具有组织分辨率高、定位准确等优势,通过图像后重建、可对肿瘤周围组织结构进行任意角度、多方位显示,对盆腔肿瘤的确诊和鉴别诊断有十分重要的意义[2]。本研究旨在探讨CT和超声对妇科盆腔肿瘤的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2017年7月-2018年7月我院收治的112例妇科盆腔肿瘤患者的临床资料。纳入标准:①年龄20~62岁;②有盆腔肿块病史,伴有不同程度月经紊乱、腹痛、下腹胀满等症状;③患者均接受手术治疗,术后行组织病理学检查;④术前均接受CT和超声检查;⑤患者自愿签署知情同意书。排除标准:①合并非肿瘤性盆腔肿物;②临床资料不完整者。112例妇科盆腔肿瘤患者平均年龄(46.52±10.31)岁,术后病检结果显示:恶性肿瘤81例,其中宫颈癌37例,子宫内膜癌16例,卵巢癌21例,盆腔转移瘤7例;良性肿瘤31例,其中子宫肌瘤17例,卵巢良性肿瘤14例。
1.2 方法
1.2.1 超声检查:采用美国GE公司提供的VOLUSON-E10诊断系统,凸阵探头频率3.5MHz。嘱咐患者检查前充盈膀胱,检查时取平卧位,先进行盆腔扫查,根据肿物特点作横向、纵向、斜向连续扫查,重点区域采取腹部加压探查。观察并记录肿块位置、大小、形态、边缘、边界是否清晰、内部回声、病灶血流情况等。
1.2.2 CT检查:采用美国GE公司提供的Light Speed16层螺旋CT扫描仪,对比剂为碘海醇注射液(非离子型,250mg/mL)。患者检查前5~6h禁食,饮水850~950 mL保持膀胱充盈,口服1.5%~2%复方泛影葡胺500mL充盈肠道。检查时取仰卧位,双手上举抱头,自耻骨联合下缘水平往上至病变处上缘进行连续性扫描,根据肿块大小可适当调整扫描范围。扫描参数:管电压120kV,管电流130~160mA,扫描层厚6mm,螺距4.5~5.0mm,探测器模式选择16 mm×1.25mm,20cm/周的覆盖范围。使用高压注射器以3.5mL/s的速率经肘静脉注射对比剂,剂量为75~85mL,20~30s后进行增强扫描。将扫描数据传送至工作站,应用多平面重组(MPR)、曲面重建(CPR)等技术进行图像后处理。观察肿块大小、形态、边界是否清晰、密度是否均匀、横径最大值、盆腔淋巴结肿大、增强幅值等指标。
1.3 观察指标 以术后病检结果为“金标准”,比较CT和超声诊断妇科盆腔肿瘤的符合率,以及对恶性肿瘤的分期诊断准确率。
1.4 统计学分析 用统计学软件SPSS21.0进行数据分析,计数数据以(%)表示,组间比较行χ2检验;以P<0.05提示有统计学意义。
2 结 果
2.1 CT和超声诊断妇科盆腔肿瘤的符合率比较 CT和超声对各型妇科盆腔肿瘤及合计诊断符合率比较,差异无统计学意义(P>0.05),见表1。
2.2 妇科盆腔恶性肿瘤分期诊断准确率比较 CT对妇科盆腔恶性肿瘤的分期诊断准确率高于超声(P<0.05),见表2。
2.3 妇科盆腔肿瘤CT和超声影像特征
2.3.1 CT影像特征:宫颈癌CT平扫可见子宫颈处不规则增厚,部分宫颈管内有突向腔内的不规则结节;增强扫描可见肿瘤低密度区域,21例存在腹腔及盆腔淋巴结转移(图1)。子宫内膜癌CT平扫可见子宫腔扩大,7例见子宫内软组织肿块,密度较强化后子宫低,10例患者子宫肌层见低密度弥散性病灶,3例见子宫四周脂肪间隙消失,12例见腹膜及盆腔淋巴结转移。卵巢癌CT平扫可见不规则巨大的囊实性肿块,8例肿块边界模糊,13例出现腹腔淋巴结转移。子宫肌瘤CT平扫见子宫均匀或非均匀增大,肿块密度与子宫接近;增强扫描可见钙化、肿块内部更低密度区域。盆腔转移瘤CT平扫见囊实混合型肿块,增强扫描见实质明显强化,3例显示子宫及其附件转移。卵巢良性肿瘤CT平扫见子宫壁增厚、宫腔变大,囊性肿块边缘光滑,边界多清晰,形态多规则(图2)。
2.3.2 超声影像特征:宫颈癌,宫颈不同程度增大,回声不均;子宫内膜癌,内膜增厚和(或)回声不均,伴宫腔不均匀回声区;卵巢癌,形态规则或不规则,内部回声均匀或不均匀;子宫肌瘤,附件区紧贴肌层低回声区,边界尚清晰,周边及包块有少量血流信号(图3);盆腔转移瘤,散在分布类圆形低回声结节,少量见点状血流;卵巢良性肿瘤,囊壁非均匀性增厚,见乳头状突起,可见彩色血流信号,囊内回声紊乱(图4)。
3 讨 论
女性盆腔生殖器官易发各种良恶性肿瘤疾病,尽早鉴别肿瘤性质、判断疾病进展情况有利于及时采取治疗措施,达到更好的预后效果。妇科盆腔肿瘤来源较为复杂,包括宫颈癌、子宫内膜癌、卵巢癌等恶性肿瘤,以及卵巢良性肿瘤、子宫肌瘤等良性肿瘤。由于此类疾病早期起病隐匿,无典型临床症状,容易造成漏诊、误诊,耽误患者的早期治疗,诊断上多采用超声、CT等影像学检查。
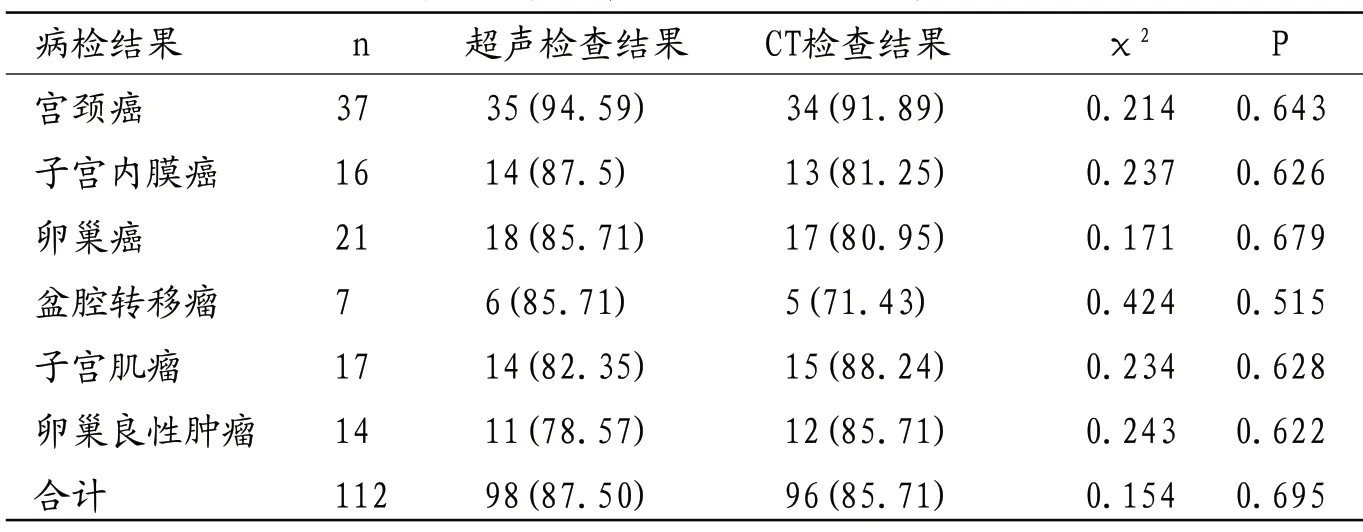
表1 CT和超声诊断妇科盆腔肿瘤的符合率比较[n(%)]

表2 妇科盆腔恶性肿瘤分期诊断准确率比较[n(%)]
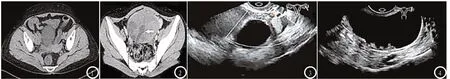
图1 宫颈癌,CT平扫可见右侧髂外血管旁淋巴结肿大;图2 卵巢囊腺瘤,CT平扫见病变内多发液化坏死区;图3 子宫肌瘤,超声见不均匀回声的软组织肿块,内见无回声区;图4 卵巢囊肿,超声见囊性回声区。
超声一直是临床诊断妇科盆腔疾病的首选方法,利用超声波对人体组织的反射原理进行成像,具有简单易行、无电离辐射、重复性好、经济实用等优势,患者接受程度高[3]。随着超声技术的发展,彩色多普勒超声(彩超)在临床应用十分普遍,通过观察盆腔肿瘤大小、形态、分布特点、血流情况等特点进行疾病诊断,其中丰富的血流信息是鉴别肿瘤良恶性的重要依据[4]。彩超可清晰显示卵巢、子宫及周围盆腔组织的内部结构变化,病灶和周围组织的血供情况,肿瘤浸润周围组织情况、盆腔及腹股沟区淋巴结转移情况是判断肿瘤囊实性的关键[5]。虽然超声图像的分辨率、清晰度不如CT,且存在肠腔气体和骨性结构干扰的局限,但多数妇科盆腔肿瘤具有典型的超声征象,其诊断符合率与CT检查相当[6]。本研究结果显示,CT和超声对各型妇科盆腔肿瘤及合计诊断符合率比较无显著差异,也证实了这一观点。
CT是一种利用X射线束对人体某一部位进行一定厚度和层面的连续扫描的检查方法,其优势在于显像清晰直观,尤其对于密度差异较大的盆腔器质性占位性病变,能清楚显示组织器官的解剖结构和病灶特点[7]。CT检查不仅可清晰显示盆腔肿瘤的大小、位置、形态、数目及周边组织,还能确定肿瘤与周围结构的关系、病变范围,有利于判断肿瘤的起源和性质,评估恶性肿瘤的侵犯程度和扩散范围,且对腹腔及髂窝内积液也有较好显示,有助于确定恶性肿瘤分期,以及治疗后肿瘤复发情况的判断[8]。本研究发现,CT对妇科盆腔恶性肿瘤的分期诊断准确率高于超声,表明CT检查在恶性肿瘤分期方面更具诊断价值。但CT成像依赖于机体不同组织对X线吸收率的不同,若病变组织的X线衰减变化与正常组织差异极小则不适合CT检查,对盆腔肿瘤的诊断应首选彩超,CT可作为辅助检查进行进一步确诊[9]。
综上所述,CT和超声在诊断妇科盆腔肿瘤的准确性均较高,超声为首选检查方法,但CT在恶性肿瘤分期方面诊断价值更高,可作为辅助检查手段进一步明确肿瘤性质和疾病进展情况。

