颅脑超声评价新生儿脑发育与母体分娩孕周、出生体重的相关性
周 静,曾燕荣,孙文清,陈 洁,李 静
(首都医科大学附属北京潞河医院超声科,北京 101149)
近年来,随着围生期医学水平及新生儿重症监护技术不断发展,早产儿的存活率明显提高,但由于生活习惯及饮食习惯的改变,高危妊娠数量增加,新生儿脑损伤发病率仍处于增长趋势[1-2]。新生儿脑发育问题是人们关注的重要问题,正确认知并准确评估新生儿脑发育情况对脑损伤及脑发育落后诊断均有重要的临床价值[3-4]。小脑蚓部及胼胝体是新生儿标志性的中线结构,是新生儿认知结构及功能的发展基础,其发育异常是颅内畸形发展的主要因素,可导致新生儿脑发育落后,引起神经系统异常,严重威胁存活儿的预后情况。颅脑超声检查在新生儿脑发育的早期检查及预后评估方面均有积极作用[5]。早期诊断对降低新生儿颅脑疾病后遗症及病死率有重要的临床价值。本研究主要探讨颅脑超声技术在新生儿脑发育评价中的价值,分析新生儿脑发育与母体分娩孕周、出生体重的相关性,现报道如下。
1 资料与方法
1.1一般资料 选取2015年10月至2018年6月首都医科大学附属北京潞河医院新生儿430例为研究对象,母体分娩孕周29~36周的早产儿45例,37~41周的足月儿385例。其中29~33周新生儿20例、34~36周新生儿25例。纳入标准:单胎,均在出生3 d内行颅脑超声检查,新生儿无围生期窒息现象,患儿家属均知情同意。排除标准:排除围生期窒息新生儿,多胎且新生儿有其他畸形现象者及患儿家属不愿参与研究者。
1.2方法 选择日立二郎神HITACHI彩色超声诊断仪对新生儿开展颅脑超声评价,选择凸阵探头,频率为4~8 MHz,在新生儿出生3 d内且安静状态下开展超声检查,将探头放在新生儿前囟部位,然后开展冠状面和矢状面的扫查。扫查冠状面,首先开展第三脑室切面扫查,扫查双侧脑室前角、第三脑室、胼胝体、尾状核头、丘脑、脉络丛、脑干、大脑外侧沟、双侧颞叶并显示影像学资料;然后开展侧脑室中央部-后角切面扫查,将侧脑室中央部和后角、脉络丛、小脑影像学资料显示出来。再扫查矢状面,先从正中矢状切面开始,将第三脑室、透明隔腔、丘脑、胼胝体、扣带回、小脑蚓部影像学资料显示出来;然后扫查双侧侧脑室中央部-后角切面,显示侧脑室、脉络丛、尾状核头、丘脑的影像学资料。对小脑蚓部形态及胼胝体进行观察。在正中矢状切面对胼胝体长度、小脑蚓部长度进行测量(图1),胼胝体长度:膝部至压部的距离;小脑蚓部长度:第四脑室顶点至小脑蚓部后缘的距离。各个长度分别测量3次,计算平均值。颅脑超声检出异常的新生儿均需要在出生后7 d复查,重度异常于出生后3~4周再次进行复查。

图1 正中矢状切面测量胼胝体长度(长双箭头)、小脑蚓部长度(短双箭头)
1.3观察指标 记录新生儿出生体重,采用颅脑超声技术测量不同孕周新生儿矢状面胼胝体长度、小脑蚓部长度;并分析不同孕周新生儿颅脑矢状面测量的胼胝体长度、小脑蚓部长度与母体分娩孕周和出生体重的相关性。
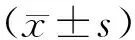
2 结果
2.1不同孕周新生儿测量矢状面的胼胝体长度、小脑蚓部长度及出生体重比较 母体分娩孕周29~33周、34~36周及37周以上新生儿颅脑矢状面测量的胼胝体长度、小脑蚓部长度及出生体重比较差异有统计学意义(P<0.01),且母体分娩孕周34~36周及37周以上新生儿大于29~33周,37周以上大于34~36周(P<0.01),见表1。


孕周例数胼胝体长度(mm)小脑蚓部长度(mm)出生体重(g)29~33周2036.29±2.1817.79±1.742 351±54334~36周2539.25±2.04a19.06±1.22a2 766±546a37周以上38541.68±2.11ab20.89±1.52ab3 408±556abF值74.46454.2058.943P值<0.001<0.001<0.001
a与29~33周比较,P<0.01;b与34~36周比较,P<0.01
2.2Spearman相关性分析 新生儿颅脑矢状面测量的胼胝体长度、小脑蚓部长度与母体分娩孕周呈正相关(r=0.792,P=0.003;r=0.801,P=0.002);新生儿颅脑矢状面测量的胼胝体长度、小脑蚓部长度与出生体重呈正相关(r=0.568,P=0.008;r=0.573,P=0.007)。
3 讨 论
随着二胎政策的开放,母体年龄的增加,造成极低体重儿及早产儿增多,虽然医疗水平及围生技术不断提高,危重症新生儿的成活率增加,但早期发现新生儿颅内疾病对提高日后生活质量有直接关系[6-9]。中枢神经系统的发育及成熟程度是一个有序、复杂的动态过程,在胎儿时期脑组织即先开始经历神经元细胞分裂、分化、增殖及移行,经突触发生功能联系建立大脑神经纤维网,但此刻细胞分化不成熟,轴突及树突短且较少,在胎儿出生后伴随胎龄不断增长,神经元体积不断增大,突触开始增多且加长,分支也逐渐形成,脑发育可逐渐成熟[10]。受多方面因素影响,脑发育不成熟,室管膜下的生发基质易出现破损出血现象,新生儿尤其是早产儿因脑血管发育特点易出现缺血缺氧性脑病、脑室周围白质软化及颅内出血等疾病,影响新生儿的健康发育及预后,这就需要一种理想的检查技术来提高围生期新生儿脑发育异常的评价准确性,早期检查出脑发育异常新生儿,以便临床及早给予科学的干预[11-13]。
产前超声在诊断中枢神经系统畸形、颅脑畸形及胎儿胼胝体发育不全等方面均有较高的应用价值,产前超声具有实时动态的优势且能结合血流成像检测技术,因此是当前临床全面筛查胎儿结构畸形的首选方式[14-16]。但产前超声在颅脑疾病诊断中仍有漏诊、误诊现象,在小脑异常及胼胝体发育异常中也存在较高的误诊率。因小脑蚓部及胼胝体属于新生儿标志性的中线结构,是促进新生儿认知结构及功能的主要部分,小脑蚓部及胼胝体发育异常可导致颅内畸形,影响脑发育及神经系统,开展颅脑超声检查测量新生儿小脑蚓部及胼胝体长度对新生儿颅脑发育评估有积极作用。而颅脑超声技术因具有无创、操作便利、可重复性高、可在床旁检查、动态监测新生儿颅内疾病变化的特点,在新生儿疾病筛查中可作为首选方式,能为新生儿疾病颅脑疾病诊治提供大量且有效的影像学资料[17]。但随着婴儿成长,前囟变小,而后囟门出生时较小,慢慢接近于闭合状态,所以颅脑超声应在早期进行检查[18-19]。本研究利用颅脑超声在最佳检查时间即新生儿出生后3 d内,对所有早产儿均进行了早期筛查,及时发现是否有脑发育迟缓,临床早期干预早期治疗,从而改善其预后,临床治疗后可以再次复查,评估治疗效果。
胎儿的胼胝体原基在孕11~12周开始发育,在24周左右发育基本结束,出生后可继续发育至青春期。新生儿胼胝体发育是胎儿期发育的延续,胎儿阶段胼胝体发育不良是造成新生儿发育迟缓的关键。本研究结果显示,母体分娩孕周29~33周、34~36周及37周以上新生儿颅脑矢状面测量的胼胝体长度及出生体重比较差异有统计学意义(P<0.01),随着孕周的增加胼胝体长度增长。新生儿颅脑矢状面测量的胼胝体长度与母体分娩孕周呈正相关,其增长随孕周变化十分明显。新生儿颅脑矢状面测量的胼胝体长度与出生体重呈中等正相关,说明新生儿出生体重可能是反映脑发育的一个指标,胎儿妊娠期胼胝体发育过程在宫内生长还与其他因素相关,有待进一步研究。
而小脑蚓部发育异常属于新生儿后颅窝高发畸形类型,误诊率高达60%,发生小脑蚓部畸形的胎儿在出生后发生中枢神经发育异常的可能性也较高[20]。本研究结果显示母体分娩孕周29~33周、34~36周及37周以上新生儿小脑蚓部长度比较,差异有统计学意义(P<0.01),随着孕周的不断增加新生儿小脑蚓部长度均有明显增加,说明小脑蚓部长度可反映胎儿颅脑在宫内发育情况。早产儿因宫内正常的成熟过程突然中断,促进脑发胰岛素、肾上腺皮质激素或甲状腺素分泌不足,也一定程度影响了脑成熟。本研究结果显示新生儿颅脑矢状面测量的小脑蚓部长度与母体分娩孕周呈正相关,说明新生儿出生体重是反映脑发育的一个指标。本研究发现新生儿颅脑矢状面测量的小脑蚓部长度与出生体重呈中等正相关,表明多方面因素均可影响孕妇宫内胎儿的生长发育,同时宫内环境和其他中枢神经系统的发育也有密切关系,且有相互制衡作用。
胼胝体及小脑蚓部的生长发育容易受多方面因素影响,需要对可能影响胼胝体及小脑蚓部生长发育的不良因素做出预防,同时密切监测胎儿胼胝体及小脑蚓部发育情况,从而确保胎儿脑发育健康、正常。本研究的不足之处是早产儿病例较少,早产儿的学习能力、语言交际水平、运动能力均可能略低于足月儿,通过观察胼胝体及小脑蚓部反映新生儿脑结构的发育情况具有一定的可信度及临床价值,但为进一步证实该结果,今后需要开展大样本早产儿颅脑超声病例研究。
综上所述,新生儿脑发育与母体分娩孕周、出生体重均有密切关系,新生儿颅脑矢状面测量的胼胝体长度、小脑蚓部长度与母体分娩孕周呈正相关,与出生体重呈中等正相关。颅脑超声可以清楚显示颅内结构并能实时动态复查,有效评价和监测新生儿脑神经发育情况,对临床治疗方案的制订及康复计划的实施均有重要意义。

