成人腹泻患者中艰难梭菌感染的危险因素分析
黄 芊, 刘 瑶, 李 敏, 秦娟秀
艰难梭菌(Clostridium difficile)是抗生素相关腹泻的重要致病菌。近年来,由于抗菌药物的不合理使用,以及特殊型别艰难梭菌(STl/BI/NAP1/RT027型)的克隆传播,全球艰难梭菌感染(CDI)的发病率、疾病严重程度和复发率不断升 高[1]。
CDI的危险因素主要包括宿主因素(年龄、性别和基础疾病等)[2-3]、肠道菌群失衡因素(包括抗菌药物应用、手术、药物治疗和鼻饲、胃造口术等)[4-5]和长时间的芽孢暴露(长时间的住院、既往住院史和接触已感染艰难梭菌的患者等)[4,6]。而且患者不同年龄段中CDI的危险因素不全相同[5,7-11],不同疾病中CDI的危险因素也有不同[12-13]。
亚洲地区CDI的报道较晚,暴发流行的报道比较少见,国内尚未见大规模的流行病学及CDI发病率的报道。在本研究之前,上海交通大学医学院附属仁济医院CDI的危险因素监测尚为空白。因此对 CDI患者与非CDI患者的危险因素进行单因素和多因素logistic回归分析,探究CDI的危险因素,为CDI控制提供强有力的支持。
1 材料与方法
1.1 资料来源
收集我院2014年6月-2015年8月的CDI 病例,采用1∶2的病例对照研究,探索CDI的危险因 素。
1.1.1 诊断标准和分类 CDI的诊断标准:①有腹泻症状(每天>3次,持续2 d以上,且粪便性状异常);②粪便检测艰难梭菌毒素阳性或培养出产毒型艰难梭菌。结肠镜检或组织病理学发现伪膜性结肠炎。严重性CDI的诊断标准:可见的血便,发热体温>38.0 ℃,白细胞> 12.0×109/L,白蛋白<20 g/L或者出现伪膜性肠炎。
1.2 方法
1.2.1 检测方法 采用毒素培养的方法进行培养和鉴定,先将腹泻患者的粪便接种在艰难梭菌选择性培养基CDIF(梅里埃,法国)上,厌氧培养48 h,然后再纯分至血平板厌氧培养48 h,按参考文献 [14] 进行毒素基因检测。
1.2.2 患者纳入标准 病例组:年龄>14岁,患者入院48 h之后出现腹泻,没有其他已知的病因,符合CDI的诊断标准,排除非产毒的CDI患者,没有匹配信息或临床信息缺失的患者。对照组:随机选择同一住院时期同一病房、年龄相差不超过5岁的艰难梭菌检测阴性的腹泻患者。
1.2.3 患者临床资料 通过调取患者的临床电子病历和纸质病历收集临床相关信息,主要包括性别、年龄、基础疾病[采用查尔森合并症指数(Charlson comorbidity index)表示]、住院时间、抗生素的使用种类和使用时间、免疫抑制剂的使用、质子泵抑制剂的使用、入院前6周有无细胞毒性药物史及有无住院史、30 d之前有无肠道手术及有无抗生素治疗史。患者的临床症状包括发热、腹痛、腹胀;以及实验室相关指标为粪便常规和隐血,外周血红细胞、白细胞计数以及生化指标血清白蛋白、肌酐和总胆汁酸等。
1.2.4 统计学处理 采用SPSS 19.0软件对所有数据进行统计学分析。计量资料比较符合正态分布的采用独立样本t检验,非正态分布采用Mann-WhitneyU检验,计数资料比较采用卡方检验或者Fisher确切检验法,P<0.05为差异有统计学意义。对单因素分析结果有统计学意义的因素进行多因素logistic回归分析,筛选独立危险因素,并计算其OR值和95%置信区间(95%CI)。
2 结果
2.1 病例的排除和分组
共检测粪便标本789例,检出艰难梭菌菌株91例,根据CDI的诊断标准,排除门诊患者16例,非产毒的艰难梭菌患者11例,未找到匹配的患者1例,还有4例没有详细的诊疗记录,共计59例CDI住院患者入组。同时随机选取同一住院时期同一病房年龄相差不超过5岁的118例非CDI的腹泻患者进行1∶2的病例对照研究。
2.2 两组临床特征比较
病例组男2 9例,女3 0例,平均年龄为(5 5.0±2 1.1)岁,其中>6 5岁的患者占19%;对照组男62例,女56例,平均年龄为(53.5±19.1)岁,两组中性别构成比无显著性差异(P=0.75)。病例组患有0~2种基础疾病的50例,>3种的为9例,对照组中0~2种基础疾病的病例109例,>3种的为9例,两组差异无统计学意义(P=0.12)。病例组住院时间长于对照组[( 26.1±21.1) d 对 ( 20.8±12.6)d,P=0.03],差异有统计学意义。在临床症状方面,两组发热、昏睡和心动过速的患者病例数目均较少,两组之间差异无统计学意义;粪便常规与隐血检查中,粪便中的红细胞、白细胞数和隐血差异无统计学意义;实验室指标:外周血白细胞计数、中性粒细胞比率,两组差异无统计学意义;红细胞沉降率和C反应蛋白两组都超过正常值水平,但两组间差异无统计学意义;病例组白蛋白均值为(34.7±7.60)g/ L,比对照组(35.8±7.35)g/ L稍低,但差异无统计学意义(P=0.37);血肌酐两组差异无统计学意义(P=0.27)。多篇文献报道,CDI与体内胆汁酸的代谢紊乱相关[15-16],回顾病例组和对照组患者血清总胆汁酸,发现病例组总胆汁酸比对照组稍高 [( 16.3±37.3) g/ L对( 9.5±26.4) g/L],但差异无统计学意义。见表 1。总体来说,病例组与对照组在临床症状和体征以及实验室相关检查中无显著性差异,但住院期间CDI会增加患者的住院时间。
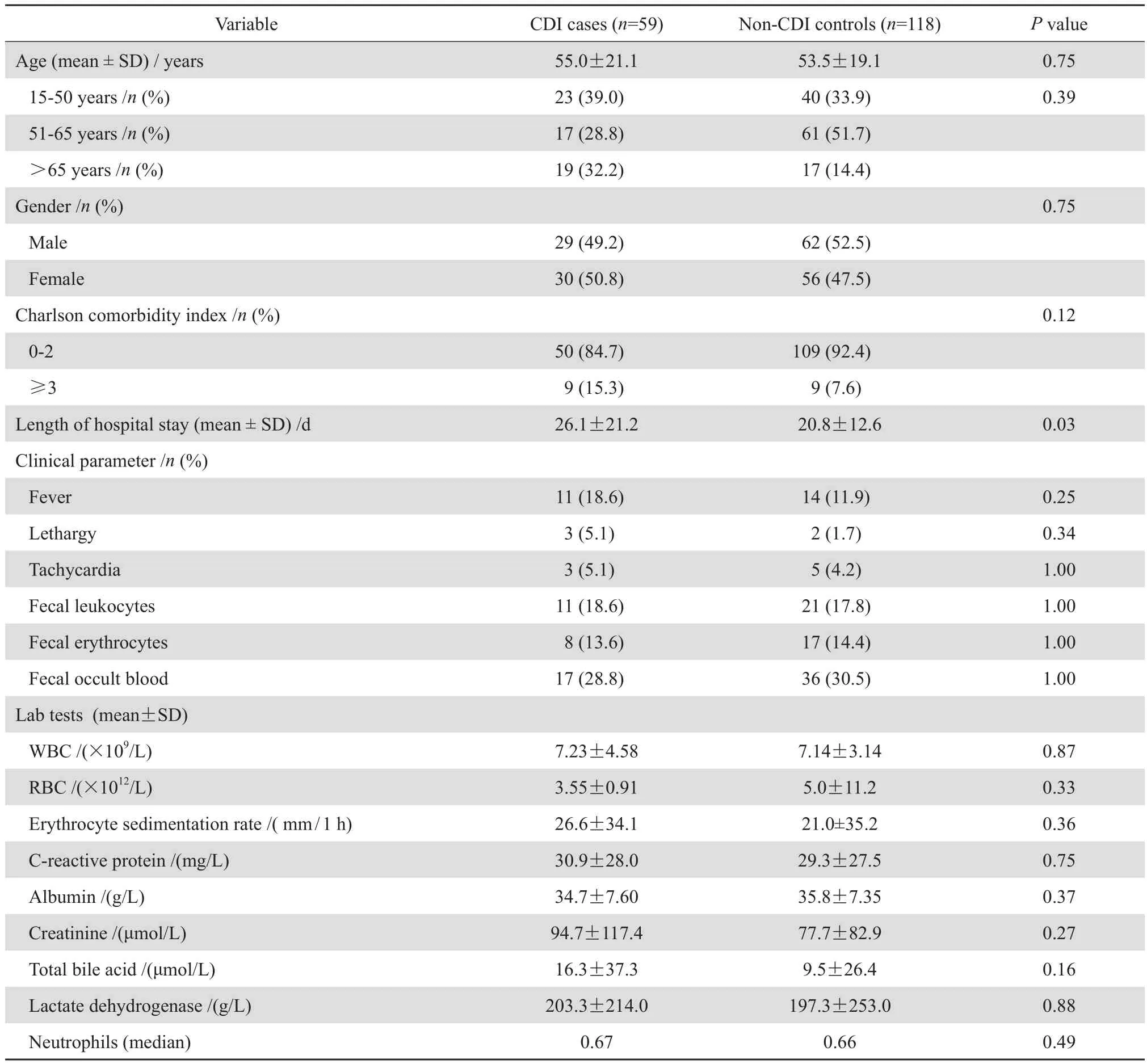
表1 CDI组和对照组临床特征比较Table 1 Clinical characteristics of C. dif ficile infection cases and matched controls
2.3 危险因素分析
2.3.1 抗菌药物 将抗菌药物分为5类,大环内酯类、喹诺酮类、头孢菌素类、青霉素类及其衍生物和克林霉素。本研究中,只有病例组中有1例患者用过克林霉素,病例组1例和对照组2例用过大环内酯类红霉素,因此克林霉素和红霉素不再算入危险因素的统计中。对抗菌药物的使用种类、使用时间进行统计,列入危险因素的分析。
2.3.2 患者情况 将患者性别,免疫抑制剂的使用,质子泵抑制剂的使用,入院前6周有无细胞毒性药物史及有无住院史,30 d之前有无肠道手术及有无抗菌药物治疗史,粪便中有无红白细胞、隐血试验阳性、低白蛋白(<20 g/L)和高WBC计数(>12×109/L)等因素作为潜在的危险因素进行单因素危险因素分析。见表2。

表2 住院患者CDI感染相关危险因素分析Table 2 Risk factors for C. dif ficile infection in hospitalized patients
2.3.3 单因素分析 以往文献研究,抗菌药物的使用尤其是广谱抗菌药物的使用是CDI的危险因素[17]。本研究结果显示青霉素类和喹诺酮类是否使用与CDI的发生无关;质子泵抑制剂和免疫抑制剂的使用与CDI的发生无关;粪便中有无红、白细胞和隐血、30 d前抗菌药物使用史及有无肠道手术史和高白细胞计数均与CDI的发生无关。筛选出3个单因素:头孢菌素类抗生素的使用时间、6个月前有住院史和6周前有细胞毒性药物使用史是CDI的危险因素。头孢菌素类抗生素的使用时间每增加一个等级(10 d为一等级),患者CDI的危险增加4.58倍。6个月前有住院史的患者CDI的危险是无住院史患者的2.15倍。6周前有细胞毒性药物使用史的患者患CDI的危险为无该病史患者的3.32倍。见表3。
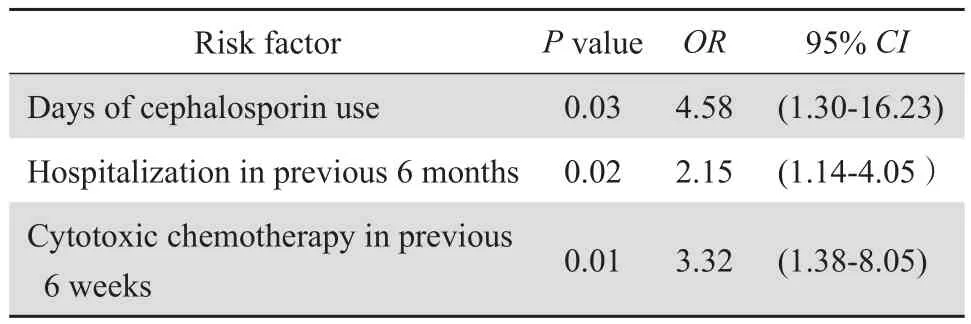
表3 Chi-Square test单因素分析结果Table 3 Chi-square univariate analysis of risk factors forC. dif ficile infection in hospitalized patients
2.3.4 多因素危险分析结果 将单因素分析的结果带入多因素logistic回归,进行多因素分析。结果显示,只有头孢菌素类抗生素的使用时间是CDI的独立危险因素(OR=5.86,95%CI:1.43~24.02,P=0.01),头孢菌素类抗生素使用时间每增加一个等级(10 d为一等级),患者CDI的危险增加5.86倍。
3 讨论
艰难梭菌是医院获得性感染最重要的病原菌之一。美国CDC数据显示,2011年美国因CDI治疗费用高达48亿美元,到2014年这一费用为54亿美元[18-19]。英国CDI 30 d病死率高达16%,平均每一次感染造成6 000~8 000 甚至 10 000英镑的额外费用[20]。全球的流行病学也显示中低收入国家CDI发病率也呈逐年上升趋势,我国的状况更不容忽视,高毒力核糖体027型艰难梭菌菌株已在北京出现院内传播,核糖体002型在香港引发较高的死亡率,ST81型CD 菌株在上海医院内多病区播散[21-23]。不同地区艰难梭菌流行菌株不同,医师对疾病的评估和治疗也不尽相同,CDI的危险因素也各有特点。因此我们立足于本院数据,探讨CDI的危险因素,为CDI的控制提供数据支持。
本研究将CDI腹泻组与非CDI腹泻组进行性别、基础疾病、住院时间和临床症状及实验室检查等临床特点进行比较,发现两组的性别、基础疾病、临床症状和血清、粪便实验室检查差异无统计学意义,但CDI住院患者会延长住院时间[( 26.1±21.1 ) d 对 ( 20.8±12.6 )d,P=0.03],这与国内的报道相似,上海瑞金医院对>60岁的住院患者进行分析,发现CDI老年患者住院时长(中位数为18 d)明显高于非CDI老年患者(中位数为11 d)[24]。并且,CDI也会导致患者再入院的风险升高,美国的一项研究表明CDI患者治疗出院后30 d内,26.2%的患者会因CDI再次入院[25]。
有研究显示,CDI的危险因素有质子泵抑制剂、免疫抑制、入院前30 d有抗菌药物使用史等[6,24],而本研究并未发现,可能原因是选取的对照组患者是年龄、住院病房匹配的,同一病房中患者所患疾病很有可能相同,对照组患者大多数也是抗生素相关性腹泻患者,很多CDI的危险因素也同样是抗生素相关腹泻的危险因素,可能会掩盖某些因素的作用。
抗菌药物应用被认为是导致CDI的最大危险因素,其主要机制为广谱抗生素导致肠道微生态平衡受到破坏,相对比较耐药的艰难梭菌产毒株定植、繁殖并释放毒素使肠道细胞病变,从而引起腹泻[26]。最近的三项荟萃分析评估了在不同环境下抗生素的种类与CDI之间的关系,研究发现,导致医院相关性CDI的抗菌药物主要为头孢菌素和克林霉素[17],而与社区相关性艰难梭菌感染相关的抗生素主要为克林霉素、头孢菌素以及喹诺酮类药物[27-28]。并且抗菌药物的累积效应会增加医院相关性CDI的风险[28]。本研究对患者的抗菌药物使用情况和使用时间进行了细致的分析发现:我院抗菌药物的使用与其他医院不同,很少用克林霉素,多用头孢菌素类和喹诺酮类药物。同时发现头孢菌素类抗生素的使用时间是CDI的危险因素,且随着时间每增加一个等级(10 d为一等级),患者患CDI的危险增加5.86倍,这与上述报道和其他报道相似[29-30]。因此合理使用头孢菌素和控制时间,有可能会降低CDI的发病率。

