2018 年中南大学湘雅医院细菌耐药性监测
李艳明,晏 群,邹明祥,刘清霞,李虹玲,陈 霞,李 军,罗 珊,刘文恩
由于抗生素的广泛使用,细菌耐药问题越来越严重,但是不同地区的细菌耐药形势并不相同。为了解本地区的细菌耐药情况,将2018年中南大学湘雅医院常见临床分离菌的菌种分布和对常见抗菌药物的敏感性和耐药性结果进行总 结。
1 材料与方法
1.1 材料
1.1.1 细菌 收集2018年1月1日-12月31日分离的所有需氧菌7 362株(厌氧菌、真菌、分枝杆菌除外),剔除了同一患者分离的重复菌 株。
1.1.2 实验用材 哥伦比亚血琼脂、麦康凯(MAC)琼脂、嗜血杆菌巧克力琼脂、MH琼脂、含血MH琼脂、HTM琼脂为江门凯林公司产品。抗菌药物纸片为英国OXOID公司产品。青霉素、万古霉素、利奈唑胺、头孢呋辛、美罗培南、阿奇霉素等E试验条、头孢硝噻吩纸片为郑州安图生物工程股份有限公司产品。
1.2 方法
1.2.1 药敏试验 参照2018年CLSI推荐的药敏试验方法进行。一般细菌药敏采用法国生物梅里埃公司的VITEK 2-Compact 全自动鉴定药敏系统(其中革兰阳性细菌药敏采用GP67药敏卡,革兰阴性细菌采用GN13药敏卡),同时根据试剂说明书和医院感染要求,不同细菌加做不同纸片法药敏。肺炎链球菌、流感嗜血杆菌和溶血性链球菌采用湖南天地人全自动微生物分析系统。万古霉素或利奈唑胺不敏感的葡萄球菌或肠球菌、青霉素或美罗培南不敏感的肺炎链球菌、头孢曲松或阿奇霉素不敏感的流感嗜血杆菌采用E试验法复核最低抑菌浓度(MIC)。
质控菌为金黄色葡萄球菌ATCC 29213(微量肉汤稀释法)和ATCC 25923(纸片法)、大肠埃希菌ATCC 25922、铜绿假单胞菌ATCC 27853、流感嗜血杆菌ATCC 49247和肺炎链球菌ATCC 49619,分别用于自动化仪器、纸片法和E试验法的室内质 控。
1.2.2 判断标准 参照2018年CLSI文件标准[1]。替加环素的判断参照美国FDA文件标准。
1.2.3 β内酰胺酶检测 采用头孢硝噻吩试验定性检测流感嗜血杆菌和卡他莫拉菌的β内酰胺酶。按CLSI推荐的纸片筛选试验和酶抑制剂增强确证试验检测大肠埃希菌、肺炎克雷伯菌和奇异变形杆菌的ESBL。
1.2.4 统计学方法 数据统计分析采用WHONET 5.6软 件。
2 结果
2.1 细菌分布
剔除重复菌株后2018年共收集临床分离菌7 362株,其中革兰阳性菌2 543株(34.5%),革兰阴性菌4 819株(65.5%)。门诊分离667株(9.1%),急诊分离534株(7.3%),住院分离6 161株(83.7%)。见表1。

表1 7362株细菌的菌种分布Table.Distribution of 7362 strains of bacterial isolates
7 362 株细菌主要分离自呼吸道标本(36.4%),血液和骨髓(13.1%),创面分泌物和脓液(12.5%),尿液(12.2%),无菌体液(包括脑脊液、胸腹水、穿刺液、胆汁,10.3%),以及其他标本(15.5%)。
呼吸道标本中的主要分离细菌为鲍曼不动杆菌(19.3%)、铜绿假单胞菌(16.6%)和肺炎克雷伯菌(16.0%)。血液和骨髓标本中的主要分离细菌是凝固酶阴性葡萄球菌(34.2%)、大肠埃希菌(14.8%)和肺炎克雷伯菌(9.9%)。金黄色葡萄球菌(25.6%)、大肠埃希菌(14.1%)和铜绿假单胞菌(14.9%)是创面分泌物和脓肿标本的主要分离菌。大肠埃希菌(48.0%)、肠球菌属(21.6%)和肺炎克雷伯菌(10.0%)是尿液标本中的主要分离菌。
2.2 革兰阳性菌对抗菌药物的敏感率和耐药率
2.2.1 葡萄球菌属 共分离出金黄色葡萄球菌608株,凝固酶阴性葡萄球菌710株。MRSA和MRCNS分别占各自菌种的30.3% 和75.5%。MRSA对庆大霉素、利福平、喹诺酮类、克林霉素、红霉素的耐药率高于MSSA。MRCNS对庆大霉素、利福平、喹诺酮类、克林霉素、红霉素、甲氧苄啶-磺胺甲唑的耐药率高于MSCNS。未发现耐万古霉素和利奈唑胺的金黄色葡萄球菌和凝固酶阴性葡萄球菌。见表2。

表2 葡萄球菌属对抗菌药物的耐药率和敏感率Table.Susceptibility of Staphylococcus isolates to antimicrobial agents(%)
2.2.2 肠球菌属 共分离出肠球菌603株,其中粪肠球菌占50.1%,屎肠球菌占42.5%,其他肠球菌占7.5%。粪肠球菌对青霉素、氨苄西林、呋喃妥因的耐药率<5%,屎肠球菌对青霉素、氨苄西林、喹诺酮类的耐药率均>85%。见表3。未检出耐万古霉素和利奈唑胺的屎肠球菌,未检出耐万古霉素的粪肠球菌。检出3株耐利奈唑胺的粪肠球菌,1株来自54岁女性的尿液标本,1株来自36岁男性的肝脓肿标本,1株来自于32岁男性的腹腔引流液,MIC值分别为16、32、32 mg/L。
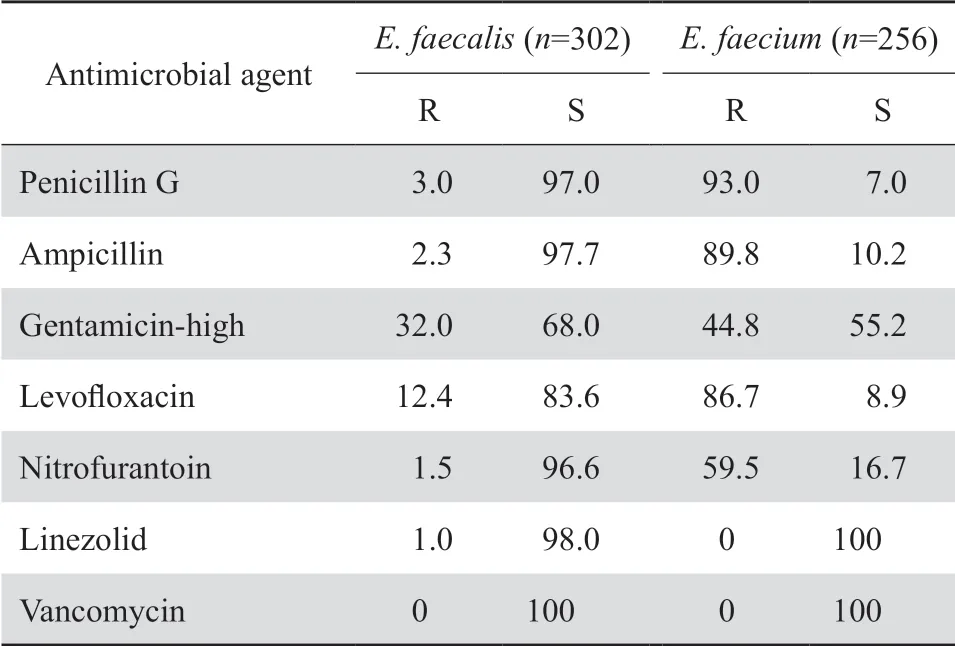
表3 肠球菌属对抗菌药物的耐药率和敏感率Table.Susceptibility of Enterococcus spp.to antimicrobial agents(%)
2.2.3 肺炎链球菌 91株肺炎链球菌仅1株来自脑脊液(成人),青霉素耐药(MIC=1 mg/L),余90株为非脑脊液菌株。所有肺炎链球菌对左氧氟沙星、莫西沙星、万古霉素、利奈唑胺均敏感,见表4。成人分离的肺炎链球菌中有3株青霉素中介,原MIC检测值为4、4、8 mg/L,E试验法复核结果为2.5、4、4 mg/L。
2.3 革兰阴性菌对抗菌药物的敏感率和耐药率
2.3.1 肠杆菌科细菌 共分离出肠杆菌科细菌2 563株。大肠埃希菌、肺炎克雷伯菌和奇异变形杆菌中产ESBL菌株分别占54.0%、34.8%和34.9%。除克雷伯菌属外,其他肠杆菌科细菌对碳青霉烯类、头孢哌酮-舒巴坦、阿米卡星的耐药率均<10%,克雷伯菌属对碳青霉烯类的耐药率> 18%,对替加环素耐药率<2%。见表5。耐碳青霉烯类的大肠埃希菌检出率为2.6%(29/1 137),散在分布于血液移植科、小儿血液科、胃肠外科、胰胆外科等18个病房,标本来源主要为血液(37.9%)、呼吸道标本(17.2%)、引流液(13.8%);耐碳青霉烯类的肺炎克雷伯菌检出率为20.0%(169/843),主要来自于ICU(23.7%)、神经外科ICU(8.9%)、急诊科(8.9%),标本主要取自呼吸道(56.8%)、血液(11.2%)和尿液(8.9%)。

表4 非脑膜炎肺炎链球菌对抗菌药物的耐药率和敏感率Table.Susceptibility of nonmeningitis Streptococcus pneumoniae to antimicrobial agents(%)
2.3.2 不发酵糖革兰阴性杆菌.077株不发酵糖革兰阴性杆菌中,鲍曼不动杆菌占31.9%,铜绿假单胞菌占32.0%。鲍曼不动杆菌对碳青霉烯类抗生素的耐药率>87%,铜绿假单胞菌对碳青霉烯类抗生素的耐药率<25%,嗜麦芽窄食单胞菌对左氧氟沙星、甲氧苄啶-磺胺甲唑和米诺环素的耐药率<7%,洋葱伯克霍尔德菌对头孢他啶、美罗培南、甲氧苄啶-磺胺甲唑和米诺环素的耐药率<9%。见表6。

表5 肠杆菌科细菌对抗菌药物的耐药率和敏感率Table.Susceptibility of Enterobacteriaceae strains to antimicrobial agents(%)
2.3.3 流感嗜血杆菌 流感嗜血杆菌8株(6.5%)分离自儿童,115株(93.5%)分离自成人。β内酰胺酶检出率为41.6%;对氨苄西林、甲氧苄啶-磺胺甲唑的耐药率相对较高,出现头孢曲松或阿奇霉素非敏感的菌株(E试验法复核)。见表 7。

表6 不发酵糖革兰阴性杆菌对抗菌药物的耐药率和敏感率Table.Susceptibility of non-fermentative gram-negative bacilli to antimicrobial agents(%)

表7 流感嗜血杆菌对抗菌药物的耐药率和敏感率Table.Susceptibility of Haemophilus influenzae to antimicrobial agents(%)
3 讨论
7 362株非重复菌株中革兰阳性菌占34.5%,革兰阴性菌占65.5%。分离于门诊患者占9.1%、急诊占7.3%、住院占83.7%。前三位检出细菌为大肠埃希菌、克雷伯菌属、不动杆菌属等革兰阴性杆菌,与2017年CHINET监测的大型综合性医院的数据基本相同[2],这可能与本院收治重症患者多、住院时间长、医院感染相对严重有关。
2018年分离到710株凝固酶阴性葡萄球菌,占革兰阳性菌的第一位,主要来自血液(317例)和脑脊液(264例)。考虑到早期无法判断凝固酶阴性葡萄球菌是感染还是污染,遂将所有血培养的凝固酶阴性葡萄球菌作药敏试验。虽然能够让临床及时得到药敏结果,但是也给抗生素过度使用提供了机会。血培养污染常导致住院时间延长、医院感染风险增加、抗生素暴露和住院成本增加。血培养阳性瓶数、阳性报警时间、凝固酶阴性葡萄球菌菌种、抗菌药物敏感性和脉冲场凝胶电泳等有助于判断血培养凝固酶阴性葡萄球菌是污染还是真性菌血症。但有研究发现,6.2%单瓶血培养阳性也是真性菌血症[3]。因此正确区分凝固酶阴性葡萄球菌感染与污染,从而减少临床抗生素的过度使用十分必要。需要结合临床诊断、加强无菌血培养标本采集,减少血培养污染。
MRSA的检出率为30.3%,与全国数据相比偏低[4]。MRSA对氨基糖苷类、喹诺酮类、大环内酯类的耐药率高于MSSA。MRSA是医院感染和社区感染的重要细菌,其致病性强、病死率高,是医院感染重点监测细菌。我院近年来MRSA在逐步下降,与开展早期筛查、MRSA阳性患者接触隔离、 医护人员手卫生意识提高密切相关。但由于MRSA常发生多重耐药,所以仍然要加强监测。
检出的3株耐利奈唑胺粪肠球菌,分别来自3个不同的病区,1株来自女性的尿标本,1株来自男性的腹腔引流液,1株来自男性的肝脓肿,其耐药基因检测和同源性分析仍有待进一步研究。肠球菌一度被认为很难对利奈唑胺耐药,但由于利奈唑胺在临床上的广泛应用,不断有报道出现耐利奈唑胺的肠球菌[5]。Bai等[6]研究发现大量利奈唑胺使用促进了其耐药的发展,在医院环境的抗生素选择压力下促进optrA阳性粪肠球菌的出现。因此抗生素的合理使用非常必要。
本文监测数据显示耐碳青霉烯类肺炎克雷伯菌的发生率为20.0%,与2017年CHINET数据基本一致[2]。值得注意的是,我国数年来耐碳青霉烯类肺炎克雷伯菌的发生率不断上升[4]。回顾调查本院数据亦是如此。我院耐碳青霉烯类肺炎克雷伯菌主要分离于ICU、神经外科、急诊科,主要为呼吸道标本,可能与上述病房患者病情重、机体免疫力低、大多经过抗生素治疗或有创通气有关。我国有报道从新生儿中分离出产碳青霉烯酶OXA-232的肺炎克雷伯菌并同时携带blaCTX-M-15和blaSHV-1基因[7],可见肺炎克雷伯菌对碳青霉烯类耐药形势非常严峻。CRE耐药的机制主要为产生碳青霉烯酶(包括A类酶如KPC、GES、PER等,B类金属酶如IMP、VIM、NDM等,D类酶如OXA等)或者ESBL加AmpC β内酰胺酶合并膜孔蛋白基因突变[8]。CRE菌株通常对大多数抗菌药物耐药,感染患者病死率很高,需对CRE感染和传播进行积极干预,早发现早治疗。
鲍曼不动杆菌是医院感染常见的病原体,且随着抗菌药物的不合理使用其耐药率不断攀升。我院鲍曼不动杆菌主要分离自呼吸道标本(78.1%,518/663),碳青霉烯类耐药率为87.5%,除甲氧苄啶-磺胺甲唑、头孢哌酮-舒巴坦、左氧氟沙星、替加环素外,对其他抗菌药物的耐药率超过70%。鲍曼不动杆菌的耐药机制包括产生β内酰胺酶、多药物外排泵的上调、氨基糖苷类的修饰、渗透性缺陷和靶位点的改变[9]。多重耐药鲍曼不动杆菌需要引起足够的重视,建立院感监测,规范临床医师抗菌药物的合理使用。
我国细菌耐药监测工作需要进入2.0时代,细菌耐药监测工作要与临床紧密结合,为临床抗感染治疗提供协助[10]。加强细菌耐药监测,建立耐药监测的大数据,为临床医师合理使用抗菌药物提供经验数据,从而减少抗菌药物的盲目和过度使用。

