大体积前列腺增生的不同微创手术治疗的疗效对比研究
吴振起,陈金全,李高阳,李琰峰
1.北京市密云区中医医院外科,北京 101500;2.北京中医药大学东直门医院泌尿外科,北京 100700
当前,在生活方式的不断变化和老龄化进程中,前列腺增生的发病率显著提升。前列腺增生患者因本身身体机能较差,治疗难度提升,手术后并发症较多,同时治疗效果差,当前微创手术的不断发展,如经尿道等离子和剜除术的发展。因大体积前列腺增生手术用时久、手术中出血量多同时治疗难度提升。因此,该文将对该院于2015 年7 月—2016 年7 月期间收治的大体积前列腺增生患者60 例数据进行分析,评定不同手术的治疗效果。以期为临床研究中,大体积前列腺增生患者手术方式的选取提供意见,现报道如下。
1 资料与方法
1.1 一般资料
纳入该院接收的大体积前列腺增生患者60 例,根据手术方法的差异将60 例患者均分为研究组(n=30)和对照组(n=30)。研究组中,最大年龄85 岁,最小年龄61 岁,中位年龄(74.8±4.9)岁;最长病程9 年,最短病程半年;前列腺体积(83.35±9.17)mL。 对照组中,最大年龄84 岁,最小年龄62 岁,中位年龄(74.7±4.8)岁;最长病程8 年,最短病程5 月;前列腺体积(83.34±9.16)mL[前列腺体积(mL)=π/6×横径(cm)×前后径(cm)×上下径(cm),前列腺质量(g)=前列腺体积(cm3)×1.05)mL]。 60 例患者均满足手术治疗标准,经过彩超或CT 检查前列腺体积>80 mL。 排除标准:前列腺癌;膀胱逼尿肌收缩无力[1];泌尿系感染;尿路狭窄。两组基线资料差异无统计学意义(P>0.05)。该次研究征得伦理委员会批准,患者和家属签署知情同意书。
1.2 方法
对照组行TURP 手术处理,患者进行硬膜外麻醉联合腰麻处理,而后保持截石位,膀胱镜下观察膀胱壁、双侧输尿管开口和膀胱颈、精阜位置,依据前列腺增生情况进行标志,自膀胱颈至精阜5-7 点尿道纵向切开,对增生的一侧腺体进行切除,同法切除另外一侧,止血完成后对中叶处理,靠近外包膜位置进行剥离防止穿孔,而后从精阜两侧将前列腺尖部切除,对创面组织止血。 无活动性出血后放置三腔气囊导尿管,予以膀胱冲洗。
研究组行前列腺剜除处理,所有患者予以硬膜外麻醉联合腰麻处理,保持截石位,手术中进行心电图监测,进行电切之前进行膀胱造瘘处理,应用0.9%氯化钠溶液作为冲洗液,电切功率设置在160/200 W,电凝功率设置在80/100 W; 置入双极等离子电切镜观察膀胱三角区、双侧输尿管口,有无憩室;观察前列腺尿道,前列腺各个叶的增生情况以及精阜的位置。将电切镜头部置于精阜左侧或右侧沟,使用撕裂法将前列腺左侧叶或右侧叶与外科被膜撕裂开,即建立外科包膜平面为手术之关键,当中叶增生明显时,先剜除中叶腺体,再剜除两侧叶腺体,于6 点处精阜的上方沿外科包膜平面向膀胱方向逆推中叶腺体达膀胱颈附近;再于精阜旁分别顺时针或逆时针方向沿外科包膜平面剥离左右侧腺体达前列腺近12 点处; 以电切袢快速切除剜除的腺体组织;手术过程中防止外科包膜穿孔,手术过程中出血随时止血,最后EIlic 冲洗器吸出组织碎块。
1.3 观察标准
记录两组患者手术中出血情况、手术用时、切除的前列腺重量以及带管用时。同时采用生活质量评分(QOL)进行指标记录。
1.4 统计方法
采用SPSS 20.0 统计学软件对数据进行分析,计量资料用(±s)表示,进行t 检验,计数资料采用[n(%)]表示,进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者各项临床指标对比
研究组切除腺体重量多于对照组,两组对比差异有统计学意义(P<0.05),研究组带管用时短于对照组,组间对比差异有统计学意义(P<0.05),两组术中出血量和手术用时对比,差异无统计学意义(P>0.05),见表1。
表1 两组各项临床指标分析对比(±s)
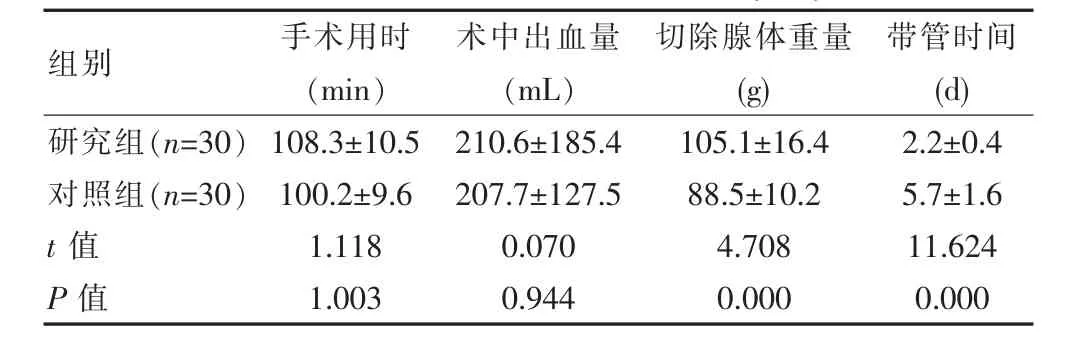
表1 两组各项临床指标分析对比(±s)
组别 手术用时(min)术中出血量(mL)切除腺体重量(g)带管时间(d)研究组(n=30)对照组(n=30)t 值P 值108.3±10.5 100.2±9.6 1.118 1.003 210.6±185.4 207.7±127.5 0.070 0.944 105.1±16.4 88.5±10.2 4.708 0.000 2.2±0.4 5.7±1.6 11.624 0.000
2.2 两组术后并发症发生率分析
两组术后并发症分析,不完全尿失禁、TURS 等对比差异有统计学意义(P<0.05),继发性出血、尿道外口狭窄、附睾炎、后尿道狭窄对比差异无统计学意义(P>0.05),两组总发生率对比差异有统计学意义(P<0.05),见表2。
2.3 两组术后随访结果分析
两组术前Qmax、RUV、IPSS 以及QOL 对比差异无统计学意义(P>0.05),两组术后半年随访指标和术前对比存在差异性,组间对比差异无统计学意义(P>0.05),见表3。
3 讨论
良性前列腺增生是导致中老年排尿困难的主要因素,临床表现为尿频、尿急以及尿不尽,同时排尿障碍[1]。在当前老龄化进程不断推进状态下,其前列腺增生的发生率逐渐提升,导致中老年男性群体生活质量降低[2]。临床一般情况通常对此种病症予以手术处理,以此来改善排尿障碍,保护肾功能[3]。 (经尿道前列腺电切术)作为临床治疗前列腺增生(手术治疗)的金标准[4],对于前列腺增生体积较大(>80 mL)的患者来说,这一手术方法切除效果不佳[5],导致多种并发症出现。前列腺剜除术在临床已逐渐将此种方法应用于前列腺增生的治疗中[6]。
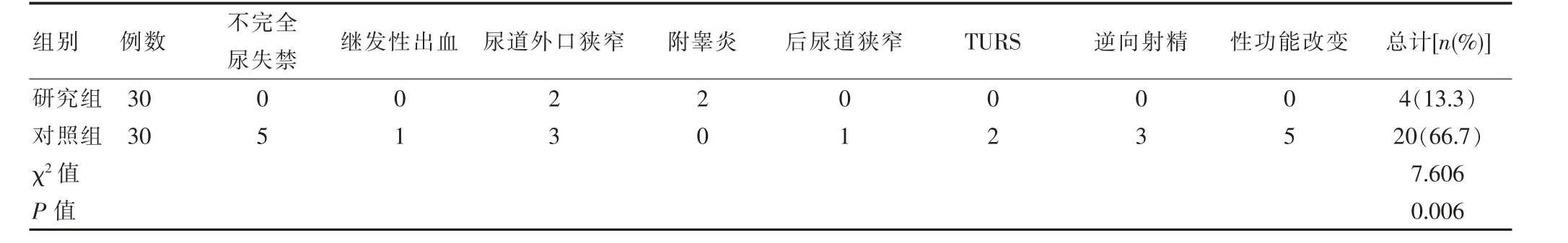
表2 两组并发症发生率对比
表3 两组术后随访结果对比(±s)
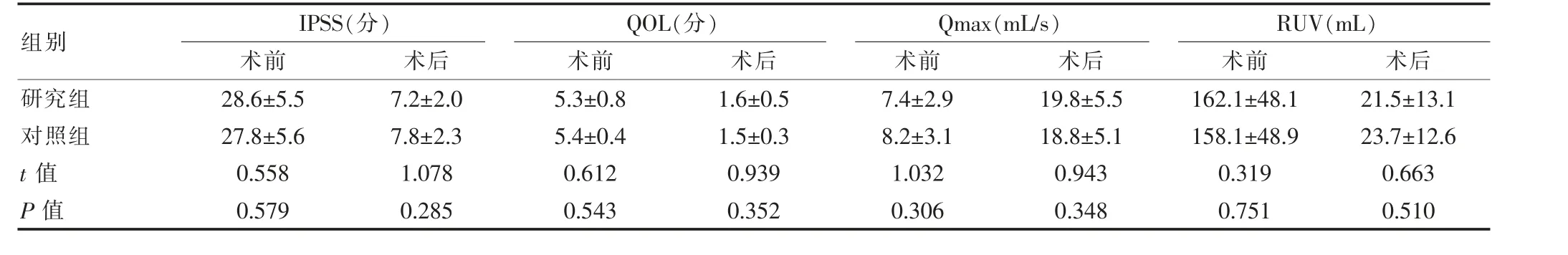
表3 两组术后随访结果对比(±s)
组别IPSS(分)术前 术后QOL(分)术前 术后Qmax(mL/s)术前 术后RUV(mL)术前 术后研究组对照组t 值P 值28.6±5.5 27.8±5.6 0.558 0.579 7.2±2.0 7.8±2.3 1.078 0.285 5.3±0.8 5.4±0.4 0.612 0.543 1.6±0.5 1.5±0.3 0.939 0.352 7.4±2.9 8.2±3.1 1.032 0.306 19.8±5.5 18.8±5.1 0.943 0.348 162.1±48.1 158.1±48.9 0.319 0.751 21.5±13.1 23.7±12.6 0.663 0.510
该院经过不断的学习后,为了保证大体积前列腺增生患者进行适宜手术形式,对50 例患者行双极等离子前列腺剜除术治疗,对50 例行经尿道前列腺电切除治疗[7-9],该次研究证实,经过前列腺剜除术治疗后,其切除的腺体重量多[10],同时手术后带管时间短[11]。
周振玉等[12]专家的研究中,对128 例患者进行分析,对比两组手术用时发现,腹腔镜组带管时间(2.3±0.6)d 低于TURP 组(5.2±1.5)d,同时腹腔镜组切除腺体重量(100.2±25.4)g 可多于TURP 组,和该次研究中,研究组带管时间(2.2±0.4)d 短于对照组(5.7±1.6)d以及研究组切除腺体重量(105.1±16.4)g 多于对照组(88.5±10.2)g,研究结果相符。
综上所述,前列腺剜除术治疗大体积前列腺增生的临床创伤小,同时出血量少,临床推广价值可行。

