穿牙槽嵴顶四周剥离上颌窦底提升术1例报道
楚德国 梁 枫 吕铁铭
上颌后牙缺失后由于牙槽骨吸收和上颌窦气化经常导致该区域剩余骨高度(residual bone height,RBH)不足[1,2],为常规种植修复带来困难,上颌窦底提升术是解决该难题的常用技术。
2015 年,楚德国报道了一种新型穿牙槽嵴顶上颌窦底提升骨凿即Chu Deguo 骨凿,并提出了一种改良穿牙槽嵴顶上颌窦底提升术[3],2016 年将该改良术式命名为穿牙槽嵴顶四周剥离上颌窦底提升术[4],进一步研究表明该方法创伤小、上颌窦底提升幅度高且相对安全[5]。
本文报道一例应用Chu Deguo 骨凿对上颌后牙连续多牙缺失RBH 不足行穿牙槽嵴顶四周剥离上颌窦底提升术患者的种植修复效果。
一、材料与方法
1.病例简介:患者,女,52 岁,2017 年4 月7 日于清华大学附属垂杨柳医院口腔科就诊,以左上后牙缺失为主诉,要求种植修复。
临床检查:27、26、25 缺失(图1a)。
CBCT 检查:上颌窦底相对平坦,27、26、25 位点RBH 分别为5mm、5mm 和7mm(图1b),三位点对应上颌窦底黏膜厚度均>0.5mm。
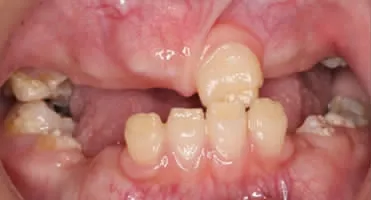
图1a 27、26、25 缺失
图1b 术前CBCT
2.诊断:27、26、25 缺失,上颌左侧后牙区RBH不足。
3.治疗设计:应用Chu Deguo 骨凿行穿牙槽嵴顶四周剥离上颌窦底提升术同期植入三枚种植体择期修复。
4.材料:Chu Deguo 骨凿一套(图2a);带止停环序列钻一套(图2b);Thommen 种植体三颗,规格分别为 5.0 ×11mm、4.0 ×11mm 和 4.0 ×11mm;Bio-Oss®骨粉。
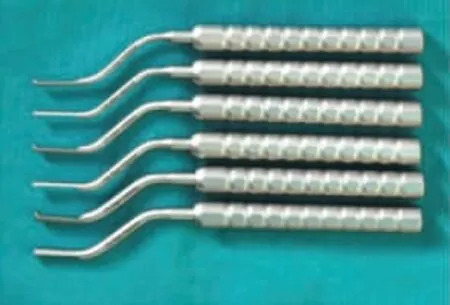
图2a Chu Deguo 骨凿
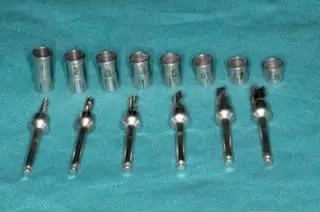
图2b 止停环、序列钻
5.方法[4,5]:局部浸润麻醉,沿牙槽嵴顶正中略偏腭侧切开剥离黏骨膜显露牙槽嵴顶,球钻定位,应用5mm 序列钻逐级备洞磨穿27、26 位点窦底皮质骨(图3a)。将A 型骨凿(Φ3.5mm)伸入27 位点洞底,骨凿末端凸出喙部朝向近中方向,用骨锤向上轻敲A 型骨凿(Φ3.5mm)至有落空感,提示骨凿已触及窦底黏膜,将A 型骨凿(Φ3.5mm)向近中移动,使骨凿凸出喙部伸入至窦底黏膜与骨皮质之间,轻敲A型骨凿(Φ3.5mm)将近中180°窦底黏膜向上提升5~6mm(图3b)。分别向颊侧、腭侧旋转A 型骨凿(Φ3.5mm)重复上述步骤,以确保近中180°窦底黏膜均得以提升。撤出A 型骨凿(Φ3.5mm),将B 型骨凿(Φ3.5mm)伸入27 位点洞底,骨凿末端凸出喙部朝向远中方向,用骨锤向上轻敲B 型骨凿(Φ3.5mm)至有落空感,提示骨凿已经触及窦底黏膜,将B 型骨凿(Φ3.5mm)向远中移动,使骨凿凸出喙部伸入到窦底黏膜与窦底骨皮质之间,轻敲B 型骨凿(Φ3.5mm)将远中180°窦底黏膜向上提升5~6mm(图3c)。分别向颊侧、腭侧旋转B 型骨凿重复上述步骤,以确保远中180°窦底黏膜均得以提升。撤出B 型骨凿(Φ3.5mm)。重复同样步骤剥离提升26 位点上颌窦底黏膜(图3d、图3e)。以少量多次的方式将Bio-Oss 骨粉(Geistlich,瑞士)经种植通道送入27、26 位点上颌窦底提升后形成的空间内,推送骨粉进一步提升窦底黏膜至临床所需提升高度(图3f)。重复27、26 位点剥离提升上颌窦底黏膜并植骨步骤剥离提升25 位点上颌窦底黏膜并植骨(图4a~图4d)。缓慢植入Thommen 种植体三枚(图4e)。缝合伤口(图4f)。术后口服抗生素3d 预防感染,复方氯己定含漱液含漱,嘱患者勿用力擤鼻。术后第1 天复诊观察有无鼻腔渗血,10 天拆线。
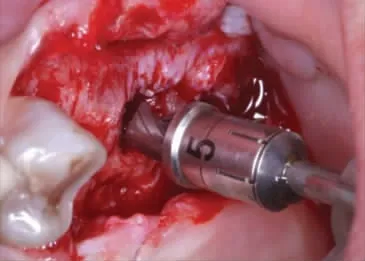
图3a 27、26 位点5mm 序列钻备洞
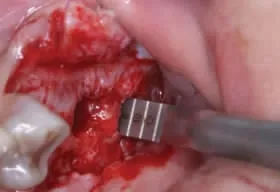
图3b A骨凿剥离提升27 近中180°窦黏膜
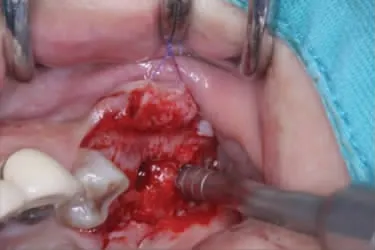
图3c B骨凿剥离提升27 远中180°窦黏膜
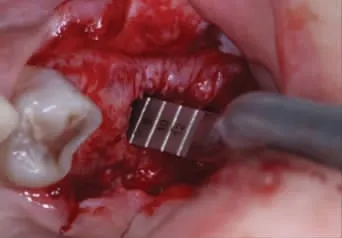
图3d A骨凿剥离提升26 近中180°窦黏膜

图3e B骨凿剥离提升26 远中180°窦黏膜
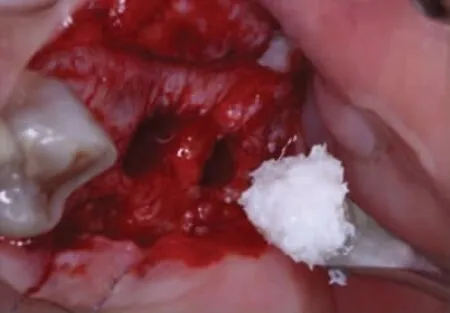
图3f 27、26 位点植骨
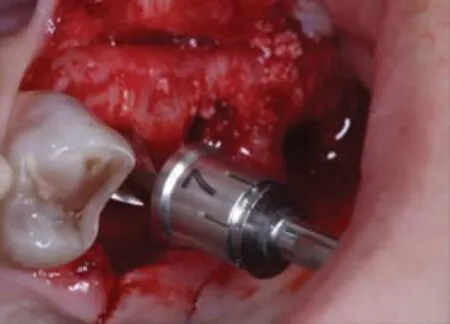
图4a 25 位点7mm 序列钻备洞

图4b A骨凿剥离提升25 近中180°窦黏膜

图4c B骨凿提升25 远中180°窦黏膜

图4d 25位点植骨
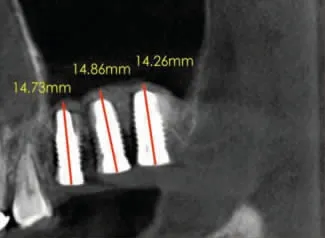
图4e 植入种植体
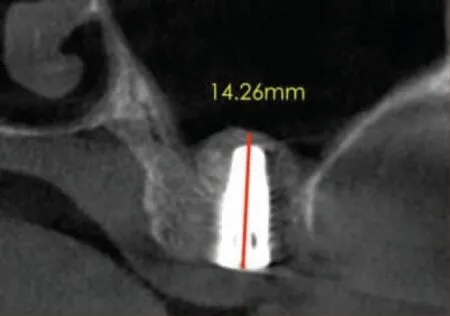
图4f 缝合伤口

图5a 术后即刻矢状面CBCT

图5b 27位点术后即刻冠状面CBCT
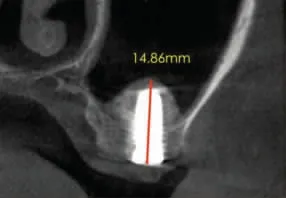
图5c 26位点术后即刻冠状面CBCT
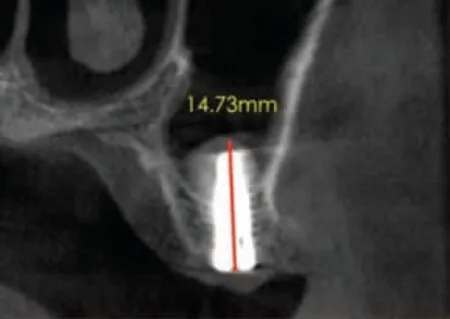
图5d 25位点术后即刻冠状面CBCT

图6a 3个月矢状面CBCT
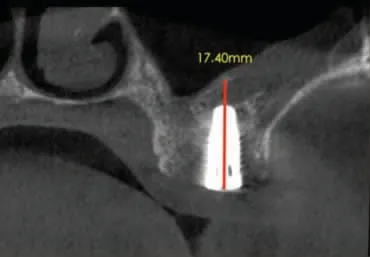
图6b 27位点3 个月冠状面CBCT

图6c 26位点3 个月冠状面CBCT

图6d 25位点3 个月冠状面CBCT

图7a 术后10个月牙龈袖口
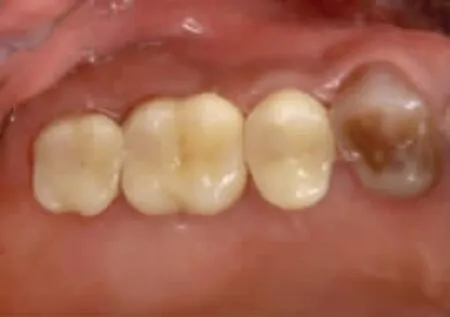
图7b 永久修复口内像
二、结果
术中未发现上颌窦黏膜穿孔。术后即刻CBCT显示27、26、25 三位点处上颌窦底外形呈边界清晰的“帐篷状”隆起,上颌窦底总高度分别为14.26mm、14.86mm 和14.73mm(图5a~图5d)。术后第1 天复诊无鼻腔渗血,术后10 天拆线伤口愈合良好。术后3 个月复查CBCT,三位点上颌窦底总高度分别为17.40mm、14.48mm 和13.60mm(图6a~图6d),与术后即刻上颌窦底总高度比较,27 增加3.14mm,26 降低0.38mm,25 降低1.13mm。术后8 个月局麻下放愈合基台,术后10 个月牙龈袖口愈合良好(图7a),术后10.5 个月完成永久修复(图7b)。修复完成后继续随访12 个月种植体及修复体均未见异常。
三、讨论
上颌窦底提升术主要包括侧壁开窗上颌窦底提升术和穿牙槽嵴顶上颌窦底提升术两种术式,该两种术式对上颌窦底提升幅度有明显差异,侧壁开窗上颌窦底提升术提升幅度高,可接近甚至超过10mm[6~8],穿牙槽嵴顶上颌窦底提升术对上颌窦底提升幅度较小,一般不超过5mm[6,8,9]。本文中介绍的穿牙槽嵴顶四周剥离上颌窦底提升术对三个位点上颌窦底提升幅度均超过传统穿牙槽嵴顶上颌窦底提升术5mm 的提升极限[10],分析原因主要由于Chu Deguo 骨凿外形与Summers 骨凿不同[11],其工作端并非圆台体,而是设计一凹槽,顶端突出部位经过种植通道进入上颌窦内后,可向四周广泛剥离提升窦底黏膜。由于Chu Deguo 骨凿工作端凹槽深度为Summers 骨凿顶端直径的1/2,与传统Summers 骨凿相比,其提升上颌窦底黏膜直径增加1 倍,由于S(面积)=π·r(半径)2,就上颌窦底黏膜提升面积而言,前者为后者的4 倍,随着窦底黏膜剥离提升面积大大增加,上颌窦底提升幅度相应大幅增加。
上颌窦黏膜穿孔是上颌窦底提升术最常见的一个并发证,尤其在侧壁开窗上颌窦底提升术时[12]。本病例三个位点均未发生黏膜穿孔,分析原因主要和以下三个因素有关:①上颌窦底相对平坦无纵隔,该解剖特点有利于剥离提升窦底黏膜;三位点对应上颌窦底黏膜厚度均>0.5mm,一定厚度的窦底黏膜质地相对坚韧,提升时不易发生穿孔[13]。②使用带止动环序列钻以mm 为单位逐级备洞,可更精确控制备洞深度,减少制动不及时钻破上颌窦底黏膜的风险[5]。③Chu Deguo 骨凿对上颌窦底黏膜剥离提升面积是传统Summers 骨凿的四倍,根据P(压强)=F(压力)/S(面积),应用Chu Deguo 骨凿提升上颌窦底黏膜时产生的压强是Summers 骨凿的1/4,上颌窦底黏膜穿孔与否与其所承受的压强而不是施加在黏膜上的压力直接相关。
研究表明应用Bio-Oss®骨粉作为植骨材料一年复诊植骨高度总体稳定无显著性变化[14,15]。本病例中三个上颌窦底提升植骨位点,术后3 个月复诊时27 位点增加3.14mm,26 位点降低为0.38mm,25位点降低1.13mm,分析原因主要由于术后即刻上颌窦底提升空间内渗入血液,不同位点积聚血量不等,随着时间进展,有些转化成骨,导致植骨高度增加,有些被吸收导致植骨高度降低。

