血肿形态预测急性自发性脑出血血肿扩大的临床分析
孙延明
【摘 要】 目的:探讨血肿形态,用于预测急性自发性脑出血血肿扩大的臨床研究。方法:回顾性分析2013年1月~2018年12月间我们院收治的320例脑出血患者,将其分为血肿扩大组、血肿稳定组,分析血肿形态和血肿扩大的相关性。结果:岛征形态患者组预后较好,有效率为96.67%,高于密度异质患者组的72%。其中,研究组的血肿面积和直径大小越大,预后越差。结论:血肿形态与患者的预后具有明确的相关性,可作为预测急性自发性脑出血血肿扩大的临床指标。定期筛选血肿形态至关重要。
【关键词】 血肿形态;急性自发性脑出血;血肿扩大
【中图分类号】R743
【文献标志码】A
【文章编号】1005-0019(2020)02-222-01
急性自发性脑出血(acute intracerebral hemorrhage,AIH)即原发性脑实质内出血,每年发病率为60~80/10万,具有起病急。病情进展迅速,预后差,死亡率高等特点[1-2]。近几年,CIH的发病率逐年增加。文献报道血肿为急性自发性脑出血患者常见特征[3]。为探讨血肿形态,用于预测急性自发性脑出血血肿扩大的临床相关性研究。研究应用CT对160例急性自发性脑出血血肿扩大患者和160例血肿稳定患者的全脑进行扫描。现报道如下。
1 资料与方法
1.1 一般资料
选取2013年1月~2018年12月间在我院治疗的160例自发性脑出血血肿扩大患者纳入研究,作为血肿扩大组。选取相同时间段与年龄段内自发性脑出血血肿稳定患者160例,作为血肿稳定组。采用CT动态扫描法对320例急性自发性脑出血患者的血肿进行扫描。纳入标准:采用CT动态扫描法证实的发病6 h内的急性自发性脑出血患者。排除标准:外伤、抗凝、溶栓药物引起的脑出血或者伴有其他系统的严重性疾病患者。将两组病人的性别和年龄构成进行比较, 则有P > 0.05。
1.2 统计学结果
处理数据用SPSS 17.0,例数和百分比表示计数资料并进行t检验,P < 0.05具有统计学意义。
2 结果
2.1 两组研究对象的基本资料
血肿扩大组和血肿稳定组在年龄构成、性别比例、吸烟史、饮酒史和药物过敏史方面没有统计学差异。然而,血肿扩大组和血肿稳定组在、高血压史、心脏病史、糖尿病史、脑出血史、出血量、抗凝史、血压和GCS评分方面具有统计学意义(P < 0.05)。附表1。
2.2 血肿扩大组密度异质例数多
采用CT动态扫描法对160例急性自发性脑出血血肿扩大患者和160例血肿稳定患者的血肿进行扫描。血肿扩大组血肿岛征形态患者60例,占急性自发性脑出血血肿患者的37.5%;血肿密度异质患者100例,占急性自发性脑出血血肿患者的62.5%。血肿稳定组血肿岛征形态患者120例,占急性自发性脑出血血肿患者的75%;血肿密度异质患者40例,占急性自发性脑出血血肿患者的25%。与血肿稳定比较,血肿扩大组CT扫描的血肿形态差异具有统计学意义 (P <0.05) 。附表2。另外, 整个疗程中急性自发性脑出血血肿患者均未见严重不适。
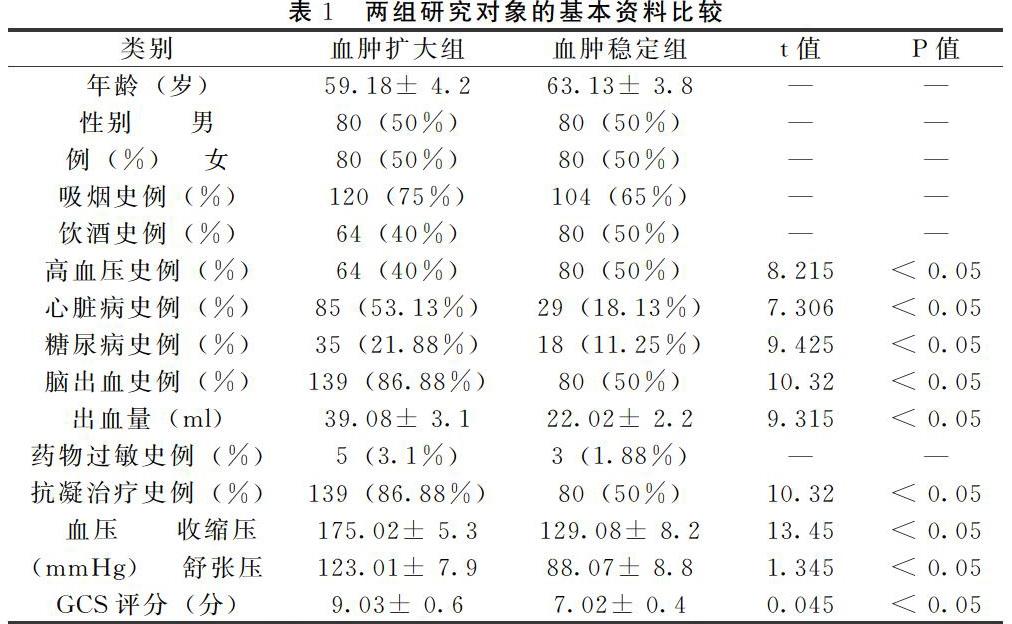
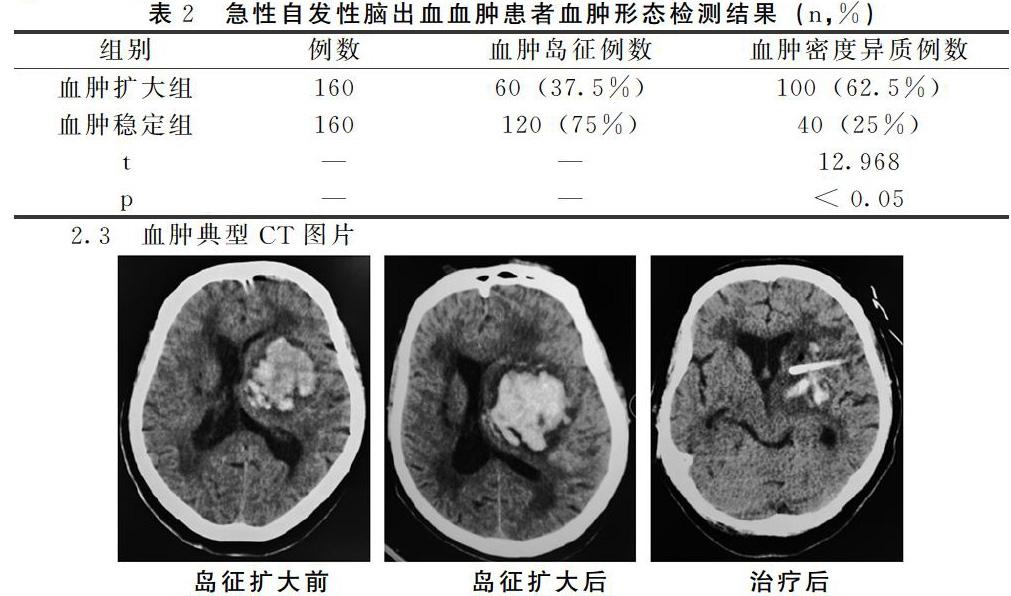
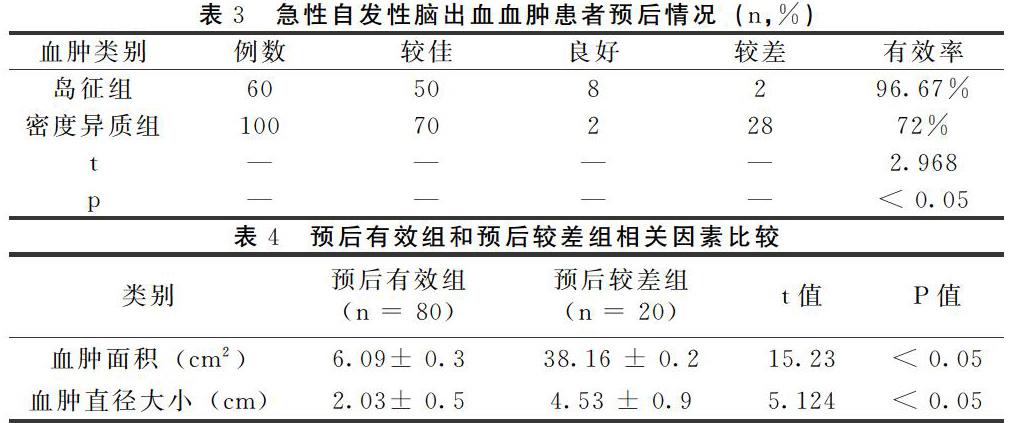
2.3 血肿典型CT图片
2.4 急性自发性脑出血岛征血肿患者预后良好
用他汀类药物止血治疗后,岛征组预后较佳的患者例数50,良好的患者例数8,较差的患者例数2;有效率为96.67%。密度异质组预后较佳的患者例数70,良好的患者例数2,较差的患者例数18;有效率为72%。两组患者的有效率具体统计学意义(P <0.05)。附表3。
2.5 预后有效组和预后较差组相关因素比较
血肿面积(cm2) = 长(cm)×宽(cm)。预后有效组和较差组在发病时间方面没有统计学差异。然而,两组在血肿面积和血肿直径大小方面具有统计学意义(P < 0.05)。血肿面积和直径越大,预后越差。附表4。
3 讨论
急性自发性脑出血全球发病率高,且我国发病率高于平均水平[4]。血肿扩大由原发出血部位的再出血或持续性出血,造成血肿不断扩大的现象[5]。血肿扩大为早期炎症反映或血肿增加造成出血灶周围坏死组织的血管二次损害, 导致血肿扩大[6]。血肿再扩大是急性自发性脑出血血肿的病理生理进展之一,可导致致死率和致残率的增加[7]。有必要对血肿进行CT检测,以评估急性自发性脑出血血肿扩大情况。通过比对研究组和对照组患者的基本资料,发现研究组吸烟史、高血压史、心脏病史、糖尿病史、脑出血史和抗凝史的患者例数多。众躲研究证实上述因素是自发性脑出血疾病的独立性诱发因素[8]。目前研究已经证实, 烟草中的有害物质能够损伤血管的结构和功能,导致自发性脑出血的概率增加,但是机制尚不清楚[9];血压升高促进血肿周围组织水肿,扩大出血[10]。糖尿病患者的脑血管破坏严重, 通透性增加, 易于导致血肿扩大[11]。脑出血病史和抗凝史的患者易于再次出血。
本研究发现:研究组血肿岛征形态患者占急性自发性脑出血血肿患者的40%;血肿密度异质患者占急性自发性脑出血血肿患者的60% 。这与以往的研究结果相符[12]。目前CT的预测自发性脑出血血肿的直接方法。血肿扩大前CT灶38 ml,扩大后CT灶达到55 ml。从预后角度看,岛征患者的预后也密度异常组教好;可能是岛征组易于进行止血治疗[8]。血肿的面积和直径大小是直接影响预后的因素。血肿面积小,直径小,预后较好;血肿面积大,直径大,预后较差。
血肿形态可以作为急性自发性脑出血血肿再扩大的预测指标。血肿形态引起血肿再扩大的病理生理学机制尚不清楚。普遍认为血肿再扩大可能与血管破裂部位持续出血或再次出血有关[13]。因为血肿形态由多条脑血管或细小血管团破裂出血所致。此外,岛征的血肿很不稳定, 极易引起血肿继续扩大[12]。另外,还可以用CT检测血肿形态来对患者进行个体化治疗,以期达到及早发现血肿再扩大的目的。
综上所述,血肿形态可以作为预测急性自发性脑出血血肿扩大的治疗依据。依据血肿形态判断患者的预后,从而采取合理的有效干预,提高患者预后。
参考文献
[1] Kato Y, Hayashi T, Suzuki K et al. Resumption of Direct Oral Anticoagulants in Patients with Acute Spontaneous Intracerebral Hemorrhage[J]. J Stroke Cerebrovasc Dis. 2019,28(10):104292.
[2] Mullaguri N, Battineni A, Krishnaiah B et al. Developmental Venous Anomaly Presenting with Spontaneous Intracerebral Hemorrhage[J]. Acute Ischemic Stroke, and Seizure. Cureus. 2019,11(8):e5412.
[3] 陈登青. 脑出血早期血肿增大临床分析[J]. 首都食品与医药 2019,26(04),8-9.
[4] 柴艳萍. 青年急性自发性脑出血预后相关因素的logistic回归分析[J].现代诊断与治疗. 2015,26(19),4517-4518.
[5] 巩法桃, 焉传祝.高血压脑出血患者血肿扩大的影响因素[J].中华老年心脑血管病杂志, 2016, 18 (4) :477-488.
[6] SENN R, ELKIND M S, MONTANER J, et al.Potential role of blood biomarkers in the management of nontraumatic intracerebral hemorrhage[J].Cerebrovasc Dis, 2014, 38 (6) :395-409.
[7] 王琼. 血肿形态预测急性高血压脑出血血肿再扩大的研究[J]. 中外医学研究 2019,17(28),66-68.
[8] 王玉才, 王会, 张梅. 黑洞征和岛征对急性自发性脑出血血肿扩大的预测价值[J]. 临床神经病学杂志 2019,32(04),273-277.
[9] 何鹏, 陈玲,王戬萌. 吸烟女性原發性高血压脑出血患者血清炎性因子表达水平[J]. 中国老年学杂志 ,38(),105-107.
[10] Delcourt C, Huang Y, Arima H, et al.Hematoma growth and outcomes in intracerebral hemorrhage:the INTERACT1 study[J]. Neurology. 2012, 79 (4) :314-319.
[11] 战岚, 牟壮. 脑出血急性期血肿扩大危险因素的研究[J]. 中国医药指南. 2017,15(11),189-190.
[12] 廖品君, 陈伟花.脑出血急性期血肿扩大临床研究[J].中国医药指南. 2011, 9 (15) :257-258.
[13] Hou X Y,Gao P Y.Perihematomal perfusion typing and spot sign of acute intracerebral hemorrhage with multimode computed tomography:a preliminary study[J]. Chin Med Sci J, 2014, 29(3):139-143.

