168例结直肠腺瘤性息肉内镜治疗后并发症及病理分析
蔡 升,褚建锋,周建波,桑建忠,杨倩倩,方 莹,齐李对,鲁姗姗
(宁波大学医学院附属阳明医院、浙江省余姚市人民医院消化内科,浙江 余姚 315400)
结直肠息肉是临床上常见的一类疾病,其中腺瘤性息肉是最为常见的类型,是常见的癌前病变,内镜或手术摘除可有效降低其发展成结直肠癌的风险[1-3]。因此,及早发现和及时治疗是预防结直肠癌的关键[4-5]。腺瘤性息肉病理学分型分为管状腺瘤、混合性腺瘤及绒毛状腺瘤3种类型,不同病理类型的息肉其恶变潜能差别较大,其中以绒毛状腺瘤癌变概率最高[6]。本研究通过分析168例结直肠腺瘤性息肉(colorectal adenomatous polyps,CAP)患者的临床资料,以评价内镜治疗的安全性及术后病理情况。
1 资料与方法
1.1 一般资料
收集宁波大学医学院附属阳明医院消化内科2017年3月至2019年3月CAP患者196例,排除非腺瘤性结直肠息肉、结肠镜诊治不耐受及临床资料不全患者共28例,最终选择病理诊断为CAP的患者168例。其中男93例,女75例;年龄15~81岁,平均(64.2±5.8)岁;临床症状主要表现为便秘42例(25.0%)、腹泻40例(23.8%)、黏液血便33例(19.6%)、腹痛27例(16.1%)等。部分患者(6例)无任何症状而是因健康体检发现腺瘤性息肉。按年龄段将168例患者分为3组:青年组(≤34岁,n=26)、中年组(35~59岁,n=101)及老年组(≥60岁,n=41),3组患者性别比、民族及饮食习惯等一般资料比较,差异无统计学意义(P>0.05)。
1.2 手术方法
做好常规的术前准备(如血常规、凝血功能及心电图等),术前禁食水及做好充分的肠道准备,采用Olympus CF-H260L电子结肠镜,在患者无痛苦的情况下尽量快速进镜至回盲部观察到阑尾孔,然后逐渐慢慢轻缓地退镜,退镜时要特别注意观察肠道皱襞的遮挡部分,确保观察到全结肠的各部位,发现息肉时,需明确其大小、部位、个数以及表面基底情况,再行内镜下电凝切除。术后将标本进行病理组织切片,明确病变性质,特别注意有无癌变及癌组织向下浸润。术后患者卧床休息1~2 d,并注意术后出血情况(如黑便或血便),术后当天禁食,并根据患者具体情况予无渣饮食,后逐步转为正常饮食。
1.3 观察指标
术后观察并比较3组患者并发症情况,包括术中出血、术后迟发性出血,穿孔及感染等;记录息肉的分布部位
1.4 统计学方法
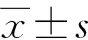
2 结果
2.1 术后并发症
168例患者均在内镜下成功摘除息肉。17例患者出现出血(术中出血14例,术后迟发性出血3例),占10.1%(17/168),其中青年组2例,中年组6例,老年组9例;出现穿孔2例(占1.2%)均在老年组,主要是因息肉过大及切除过深。3组患者均未见感染发生。3组术后并发症比较差异无统计学意义(P>0.05),见表1。
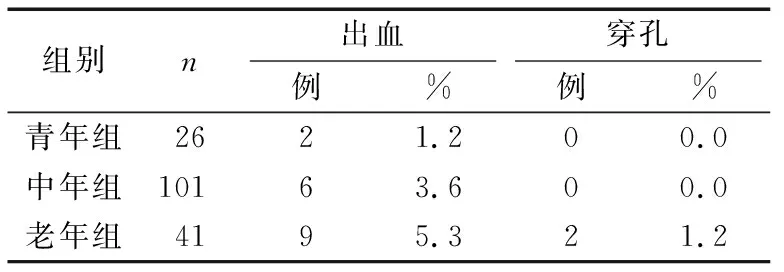
表1 3组术后并发症比较
2.2 息肉分布部位
168例患者息肉分布部位以左半结肠为主,直肠61例(36.3%,61/168),明显高于其他部位的发生率,差异有统计学意义(P<0.05)。见表2。

表2 3组息肉分布部位
2.3 息肉病理分型
168例患者中管状腺瘤占78.6%,混合性腺瘤占3.6%,绒毛状腺瘤占14.3%,高级别瘤变占2.4%,局部癌变占1.2%,见表3。
青年组均为管状腺瘤;中年组以管状腺瘤为主占83.2%,绒毛状腺瘤占12.9%,1例并发高级别瘤变(0.9%);老年组绒毛状腺瘤占26.8%,局部癌变占4.9%。老年组混合性腺瘤、绒毛状腺瘤、高级别瘤变及局部癌变比例高于其他2组(P<0.05),见表3。
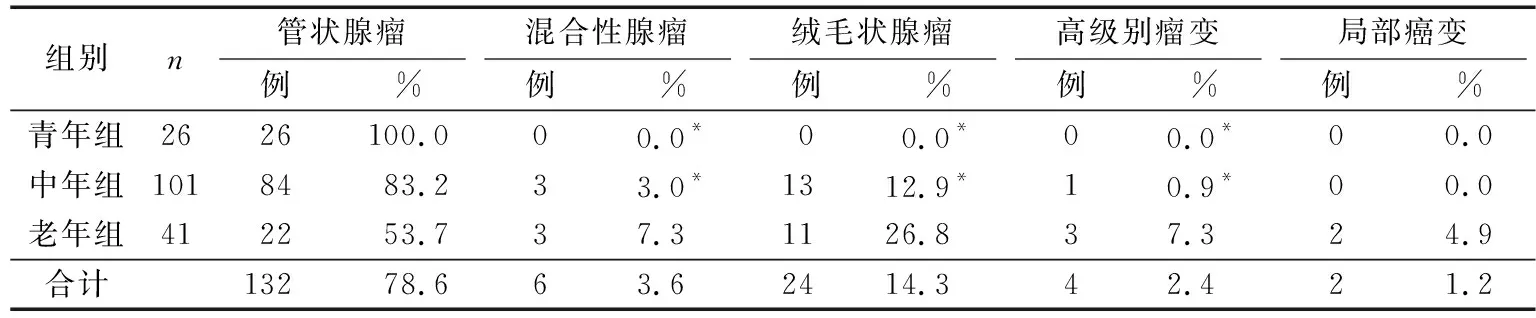
表3 3组息肉病理分型
3 讨论
CAP发展成为癌是一个相当复杂及漫长的过程,具体原因目前尚不是很明确[7],常要经历结肠表面上皮的过度增生而形成腺瘤,然后演变成癌,最后发生浸润及转移的复杂经过,在这过程中还牵涉到各种癌基因的激活及抑癌基因的失活[8]。CAP临床上常以便秘、腹泻、黏液血便及腹疼为主,可以说症状非常不典型,甚至没有症状,病程较隐匿,患者往往不会主动去进一步检查,而纤维结肠镜检查对诊断CAP非常直观,可以对病灶进行病理活检及切除,是当前首选且安全的治疗方法,对预防结直肠癌具有重要意义[9-10]。
本研究中,168例患者均在内镜下成功摘除息肉,有17例患者并发出血,占比10.1%,但出血量不多,术中出血均在内镜下钛夹或电凝止血成功,迟发性出血穿孔主要是因息肉过大及切除过深,均再次进镜钛夹夹闭止血。所有患者均未发生感染。可见内镜下切除CAP安全性较高,术后并发症发生较低。本研究还发现CAP发病部位以左半结肠为主,而直肠最常见(61例,占36.3%),差异有统计学意义(P<0.05)。
CAP癌变的风险主要跟其直径、病理类型及其腺上皮异型程度有关,而病理组织学诊断对指导腺瘤性息肉治疗具有重要意义[11]。本研究发现168例CAP病理分型以管状腺瘤为主(132例,占78.6%),而青年组腺瘤性息肉的病理类型全部是管状腺瘤,中年组以管状腺瘤为主(占83.2%),绒毛状腺瘤占12.9%,出现1例高级别瘤变(0.9%),老年组绒毛状腺瘤占26.8%,局部癌变占4.9%,可见随着年纪的增长,混合性腺瘤及绒毛状腺瘤的发生比例逐渐增高,出现高级别瘤变及局部癌变率也在增高(P<0.05)。综上所述,内镜下切除CAP疗效确切,术后并发症较低,病理以管状腺瘤为主。

