消化性溃疡的血清学诊断、影响因素及其与幽门螺杆菌感染的关系
(遵义医科大学研究生院,贵州 遵义 563000)
消化性溃疡主要指发生于胃和十二指肠的慢性溃疡病。研究表明[1-2],胃酸分泌过多、幽门螺杆菌感染和胃黏膜保护作用减弱等因素是引起消化性溃疡的主要原因,其发病机制是胃酸和胃蛋白酶对黏膜产生的自我消化。消化性溃疡分为良性溃疡和恶性溃疡,两者鉴别对临床的诊断与治疗十分重要。胃镜和病理活检为诊断消化性溃疡的金标准,但由于侵入性限制其在人群筛查中的应用。对于不能接受胃镜的患者,可通过X线钡餐方法诊断溃疡,但难以区分溃疡的良恶性。近年来国内外研究发现[3-4],血清胃蛋白酶原(pepsinogen,PG)和胃泌素17(gastrin 17,G17)作为胃黏膜分泌的标志物可以反映胃黏膜病理改变,对消化性溃疡的良恶性鉴别及治疗方案选择可起到辅助作用。本文通过联合检测胃蛋白酶原Ⅰ、Ⅱ和胃泌素17,分析血清学标志物联合检测在区分良恶性溃疡中的诊断效率,探讨其在消化性溃疡中的应用价值。
1 资料和方法
1.1研究对象及分组 选取2017年11月—2019年5月期间,在大连大学附属中山医院消化内科因胃部不适就诊的75例住院患者,其中男49例,女26例。年龄26~87岁,平均年龄(64.11±2.35)岁。根据胃镜及病理结果分为两组:健康对照组30例,男15例,女15例,年龄48~76岁,平均年龄(59.83±9.46)岁;溃疡组45例,男34例,女11例,年龄26~87岁,平均年龄(60.80±13.16)岁。溃疡组的平均年龄、性别与对照组相比差异无统计学意义(P>0.05)。根据病情严重程度将溃疡组分为两个亚组:良性溃疡组35例,男27例,女8例,年龄26~84岁,平均年龄(62.23±13.27)岁;恶性溃疡组10例,男7例,女3例,年龄48~87岁,平均年龄(69.30±11.75)岁。各组研究对象的性别与年龄两两比较,差异无统计学意义(P>0.05)。
1.2入组标准和排除标准 入组标准:①符合疾病诊断标准者;②研究前2周内未服用H2受体拮抗剂、质子泵抑制剂及胃黏膜保护剂;③自愿接受并能配合完成本次研究者。排除标准: ①合并严重内科疾病;②合并除胃癌外其他恶性肿瘤;③既往有胃部外科手术史(如微创黏膜切除术以及黏膜下剥离术)等。同时选取我院健康体检者为对照组,无严重器质性疾病,均因胃部不适行胃镜检查,结果显示胃黏膜正常,无炎症、增生、糜烂、溃疡等改变。本研究经大连大学附属中山医院人体实验伦理委员会审查批准,每个参与研究的对象均签署书面同意书。
1.3方法
1.3.1胃镜及病理检查 患者检查前禁食6~8 h,进镜前10~15 min常规口服利多卡因胶浆10 ml,润滑并祛除胃内泡沫。由高年资内镜医师执行胃镜检查,观察黏膜的生理状况。如发现病变则需确定病变的具体部位和范围,并详细记录。胃良性溃疡多为单个,呈规则圆形或卵圆形,直径<10 cm,边缘光滑,底部由肉芽组织构成,覆盖黄色渗出物,周围黏膜常伴水肿。十二指肠溃疡多位于球部,形态与胃溃疡相似。恶性溃疡多形态不规则,常>2 cm,结节状边缘,底覆污秽状苔,观察到恶性溃疡于边缘取病理活检。
1.3.2Hp检测 应用1 min快速尿素酶试验诊断幽门螺杆菌感染。胃黏膜组织呈鲜红色判定为Hp感染阳性,无变化者判定为Hp感染阴性。
1.3.3标本采集及处理 每名受试者抽取空腹静脉血5 ml置于分离胶/促凝剂管中。血样在3000 r/min离心机上离心10 min。保存于-20℃冰箱内待检。
1.3.4血清胃蛋白酶原和胃泌素17检测 采用必欧瀚生物技术有限公司提供的GastroPanel试剂盒检测,应用酶联免疫法(ELISA法)检测血清PGⅠ、PGⅡ和G17,并计算PGⅠ与PGⅡ比值PGR,所有操作按试剂盒说明书进行。(正常参考范围:70 μg/L≤PGⅠ≤165 μg/L;3 μg/L≤PGⅡ≤15 μg/L;7≤PGR≤20;1 pmol/L≤G17≤15 pmol/L)。
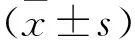
2 结果
2.1溃疡组与对照组血清学结果比较 溃疡组血清PGⅡ和G17水平显著高于对照组(P<0.05)。溃疡组和对照组的血清PGⅠ和PGR水平比较差异无统计学意义(P>0.05)。溃疡组的幽门螺杆菌阳性率为68.89%,显著高于对照组,差异具有统计学意义(P<0.001),见表1。
2.2消化性溃疡不同亚组与对照组血清学结果比较 消化性溃疡不同亚组和对照组之间的血清PGⅡ和G17水平差异有统计学意义(P<0.05)。恶性溃疡组的PGⅡ水平显著高于良性溃疡组和对照组(P<0.05)。良性溃疡组G17水平显著高于恶性溃疡组和对照组(P<0.05)。其余各组血清PGⅠ和PGR水平比较差异无统计学意义(P>0.05)。幽门螺杆菌阳性率从高到低依次为恶性溃疡组、良性溃疡组和对照组(P<0.001),见表2。
2.3消化性溃疡影响因素的无序多分类Logistic回归分析 随着病情加重(对照组-良性溃疡组-恶性溃疡组),感染幽门螺杆菌的概率增高。血清PGⅡ、血清G17是患恶性溃疡的独立影响因素(P<0.05),见表3。

表1 溃疡组和对照组之间的血清学水平比较

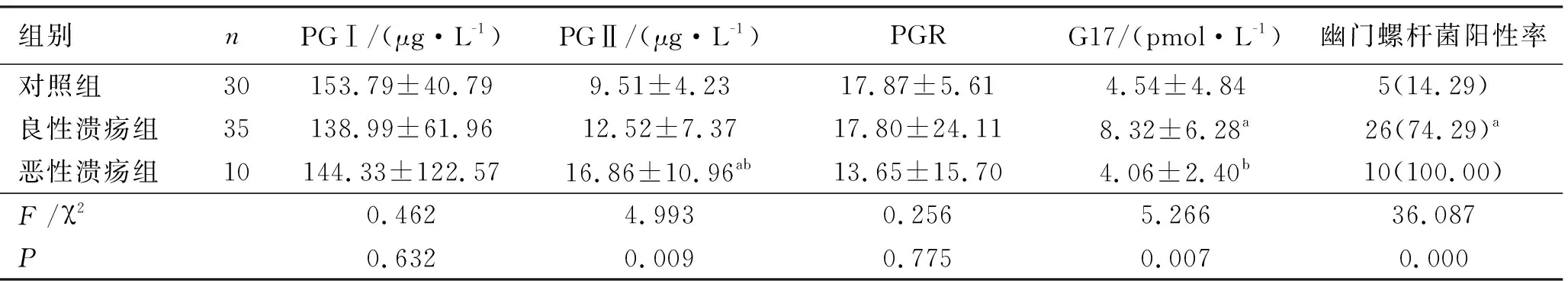
表2 不同亚组和对照组之间的血清学水平比较

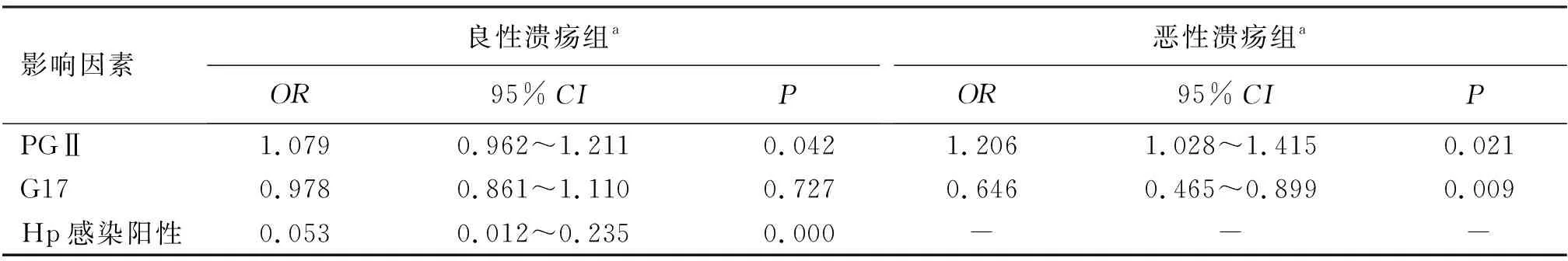
表3 消化性溃疡影响因素的无序多分类Logistic回归分析表
注:a:与对照组相比
2.4血清标志物对消化性溃疡诊断价值的评价 血清PGⅡ、G17 ROC分析具有统计学意义(P<0.05),AUC分别为0.631、0.677。诊断溃疡组的最佳临界值分别为PGⅡ>14.19 μg/L;G17>5.51 pmol/L,见表4、图1。在此基础计算不同血清标志物的敏感度和特异度,即PGⅡ阳性方案的敏感度及特异度(37.80%,88.600%),G17阳性的敏感度及特异度(55.60%,77.10%)。
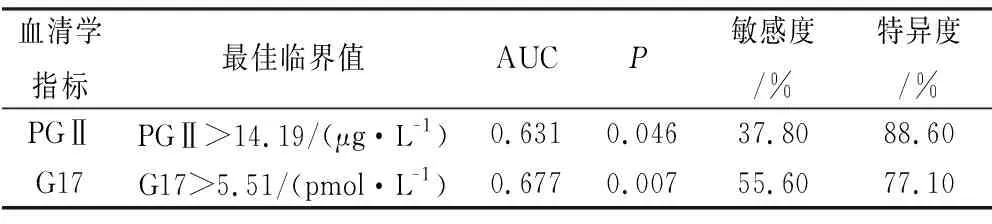
表4 血清标志物对消化性溃疡的诊断效率
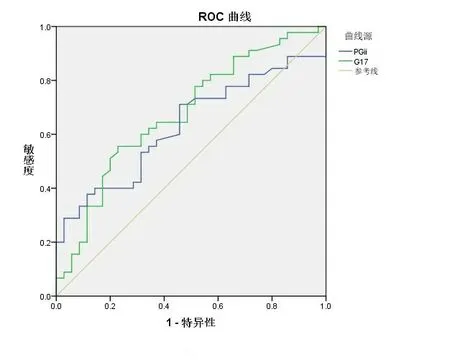
图1 血清PGⅡ、G17诊断消化性溃疡的ROC曲线
3 讨论
消化性溃疡是由于胃酸-胃蛋白酶与胃黏膜防御障碍之间的不平衡引起的,是一种消化道的酸消化性损伤[5]。幽门螺杆菌感染参与消化性溃疡的发病,严重的环境污染和不健康的生活、饮食方式导致消化性溃疡的发病率逐年增加[6]。
血清胃蛋白酶原是胃蛋白酶的前体,由两种生物化学和免疫学上不同的类型组成,即胃蛋白酶原Ⅰ(PGⅠ)和胃蛋白酶原Ⅱ(PGⅡ)[7]。PGⅠ由胃底主细胞和黏液颈细胞产生,PGⅡ由胃底主细胞和黏液颈细胞以及幽门腺和Brunner腺体中的多种细胞产生[8]。普遍认为血清胃蛋白酶原水平反映胃黏膜的功能和形态状态。消化性溃疡会引起主细胞及壁细胞数量增加,导致胃酸和胃蛋白酶原分泌增多[9]。此次研究中,溃疡组血清PGⅡ水平显著高于对照组,且血清PGⅡ水平可增加患良恶性溃疡的风险,与文献报道基本一致[10]。本研究中溃疡组包括部分十二指肠溃疡患者,因PGⅡ来源较PGⅠ广泛,Brunner腺体也存在于十二指肠中,可影响PGⅡ分泌。G17为胃窦部G细胞分泌的一种胃肠激素,与胃酸分泌相互影响,导致胃酸与胃蛋白酶水平失衡,G17水平可以反映胃黏膜功能变化[11]。基础实验表明Toll样受体4+896和+1196野生型纯合子可增加消化性溃疡的风险,这种风险能通过胃泌素发挥作用,而TLR4基因多态性对胃泌素的影响可能是通过增强G细胞和D细胞TLR4的激活和胃酸分泌的潜在激活而增加溃疡的发生风险[12]。本研究中溃疡组G17水平显著高于对照组,且可作为恶性溃疡的风险因素,与陈莫耶等[13]研究结果一致。幽门螺杆菌感染能增大消化性溃疡的发病,并影响胃蛋白酶原和胃泌素17的分泌,且溃疡组幽门螺杆菌阳性率显著高于对照组。
消化性溃疡通过胃镜和病理活检可鉴别诊断良性溃疡和恶性溃疡,其治疗手段各不相同。乔正梅等[14]发现胃癌患者与正常对照组比较,PGⅠ、PGR水平下降,而 PGⅡ水平升高,G17水平升高,其变化趋势与消化性溃疡一致。晚期胃癌从大体来看分为九型,溃疡型为其中一种类型[15],因而对消化性溃疡疾病溃疡性质进行鉴别具有极大的临床意义。目前缺少消化性溃疡的溃疡性质与血清学指标的相关性研究。本研究中针对“血清学检查对消化性溃疡的溃疡性质的评估价值”进行探讨,从结果来看,良恶性溃疡与 PGⅡ、G17及幽门螺杆菌感染有关,且血清PGⅡ、G17仅作为恶性溃疡的影响因素。随着血清 PGⅡ及G17浓度升高,感染恶性溃疡的可能性越大。血清G17对消化性溃疡的诊断效率最高(AUC值=0.677),敏感度较佳,但血清PGⅡ的阳性特异度相较G17指标更高。本文恶性溃疡幽门螺旋杆菌阳性率较高,考虑为恶性溃疡患者样本数量较少所致,需要纳入大量的样本进行随访研究和多研究中心支持本研究结果。
综上,血清胃泌素17和胃蛋白酶原Ⅱ对判断消化性溃疡的溃疡性质及制定治疗方案有一定的指导意义,可以用于临床上不适用于行胃镜和病理活检的患者的溃疡恶性病变的鉴别诊断。

