440例药疹临床回顾性分析
李维, 陈伟, 李孟莲, 单葵
(重庆医科大学附属第一医院皮肤科, 重庆 400016)
药疹根据严重程度和皮疹形态,可分为重症药疹和非重症药疹。药疹临床表现复杂多样:不同药物可引起不同临床表现;同种药物对不同患者或同一患者不同时期可出现不同临床表现;不同地区用药习惯差异较大,引起药疹的临床类型也有一定差异。近年来,随着临床药物品种的不断增加及药物的广泛应用,引起药疹的药物亦不断增加,致敏药物也发生了变化,故有必要对药疹患者临床资料进行分析,为临床诊断、治疗及用药提供参考。本研究回顾分析了我院440例药疹患者临床资料,现将结果报告如下。
1 资料与方法
1.1 病例资料
资料来源于2013年6月-2018年6月期间我院收治住院并确诊的药疹患者,共440例,均按照以下诊断标准及分型标准确诊。
诊断标准[1]:根据病史及临床症状,发疹前有明确用药史,有一定潜伏期,停用致敏药物后皮疹逐渐好转或消退,排除其他皮肤病, 如麻疹、传染性单核细胞增多症、猩红热等。
分型标准[1]:非重症药疹包括发疹型药疹、荨麻疹型药疹、多形红斑型药疹、固定性药疹、紫癜型药疹等,重症药疹包括重症多形红斑型药疹 (Stevens-Johnson syndrome, SJS)、剥脱性皮炎型药疹 (drug-induced exfoliative dermatitis, ED)、中毒性表皮坏死松解型药疹 (drug-induced toxic epidermal necrolysis, TEN)、药物超敏反应综合征 (drug hypersensitive syndrome, DHS)和急性泛发性发疹性脓疱病(acute generalized exanthematous pustulosis, AGEP)。
1.2 方法
调阅所有药疹患者的病历资料,包括患者的性别、年龄、致敏药物、用药途径、潜伏期、药疹类型、实验室检查及治疗情况与转归,数据录入EXCEL 2019统计学软件,并进行分析。
2 结果
2.1 一般资料
440例药疹患者中,男204例,女236例,男∶女=1∶1.16。年龄13~91岁,平均(48.11±18.32)岁。其中以41~50岁、51~60岁和21~30岁3个年龄阶段为主,见表1。
2.2 潜伏期
潜伏期明确者共395例,不详45例。潜伏期多数在7 d以内,见表2。
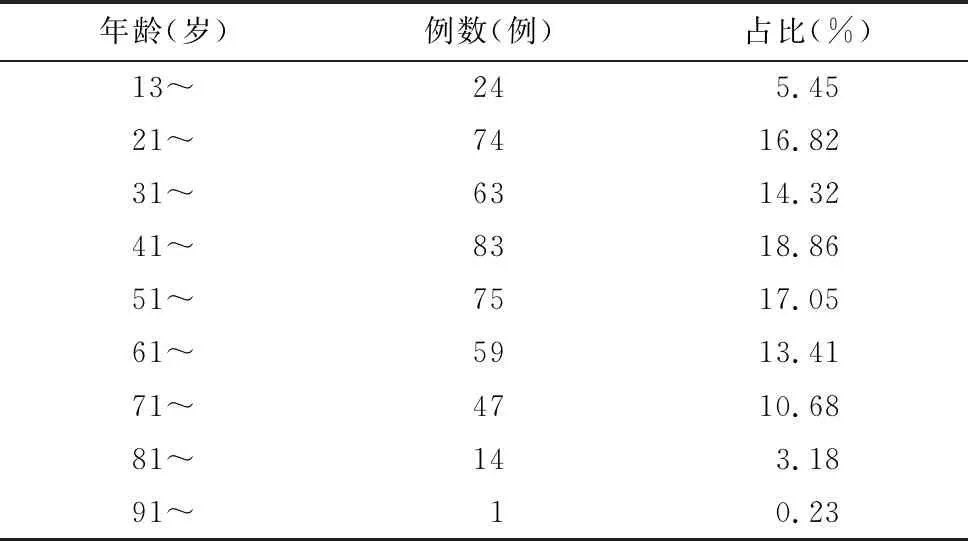
表1 440例药疹患者年龄分布Tab.1 Age distribution of 440 patients
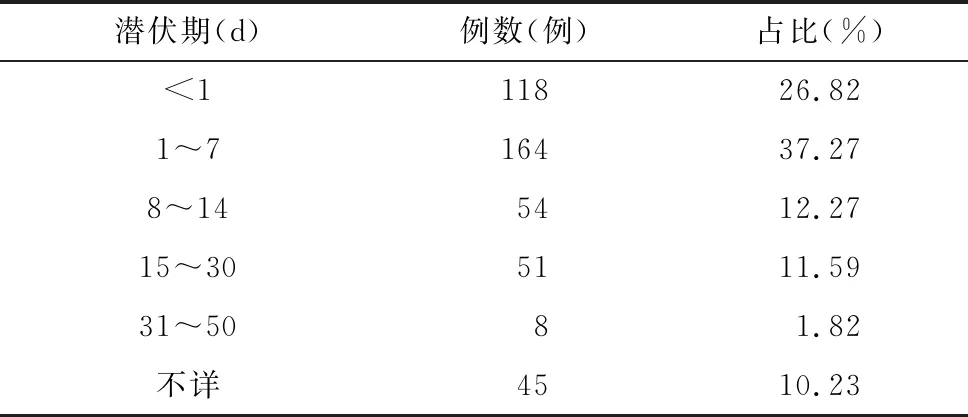
表2 440例药疹患者潜伏期分布Tab.2 Distribution of incubation period in 440 patients
2.3 用药途径
静脉用药80例(18.18%),口服用药316例(71.82%),肌肉注射1例(0.23%),局部注射1例(0.23%),具体用药途径不明确或两种以上用药途径42例(9.54%)。
2.4 药疹类型
非重症药疹321例(72.95%),其中多形红斑型最多,占总例数的29.54%(130/440),其次是发疹型119例(27.05%),固定性药疹57例(12.95%),荨麻疹型10例(2.27%),紫癜型5例(1.14%)。重症药疹119例(27.05%),其中SJS最多见,占总例数的10.91%(48/440),其次是AGEP 24例(5.46%),DHS 18例(4.09%),ED 17例(3.86%),TEN 12例(2.73%),见图1。
2.5 致敏药物与药疹类型关系
明确为单一药物过敏者283例(64.32%),其中以抗生素类致敏最多见(37.10%),其次为中药及中成药(28.62%)、解热镇痛类药(13.43%);抗癫痫药致敏中由卡马西平引起最多见(12/20,60.00%),抗痛风药中均由别嘌醇引起。联合用药致敏101例(22.95%)。用药品种不详,难以明确具体致敏药物56例(12.73%)。
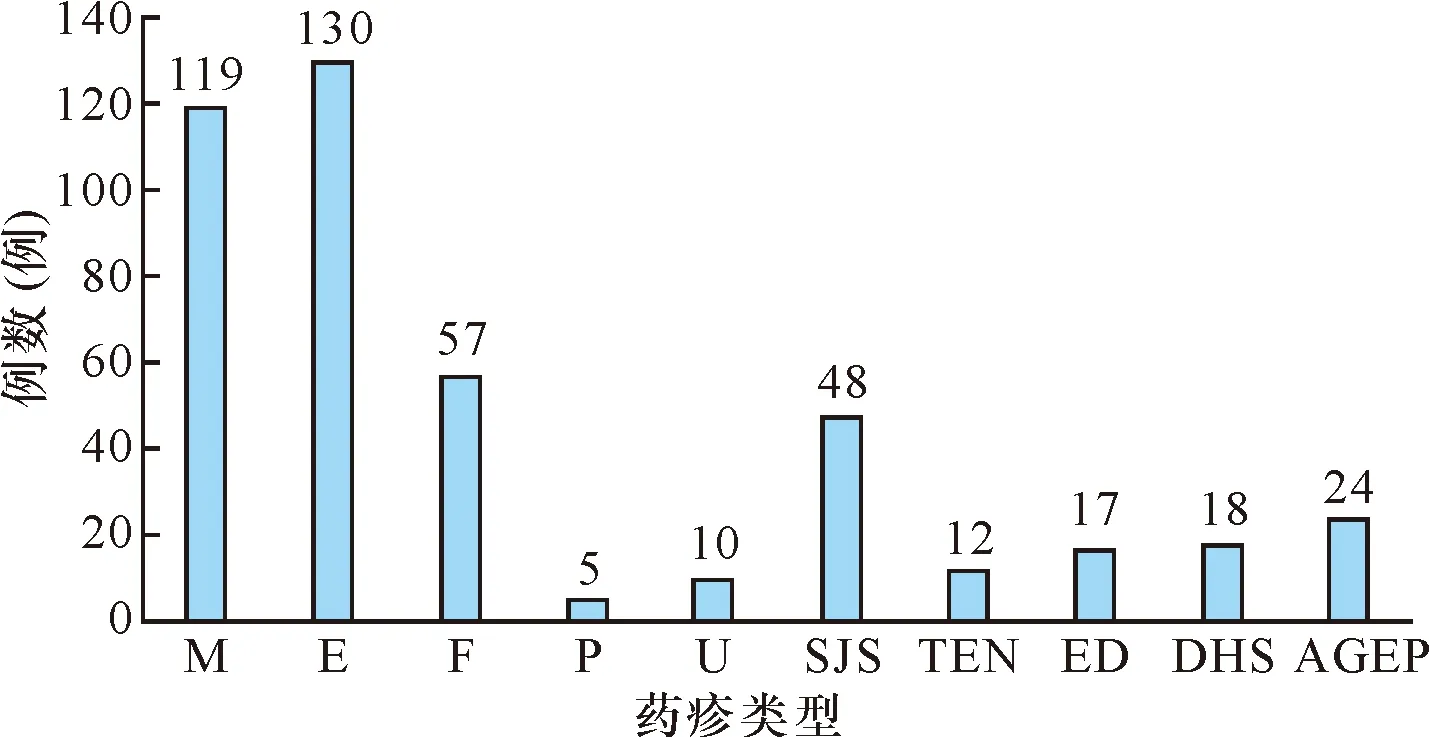
注:M:发疹型; E:多形红斑型; F:固定性; P:紫癜型; U:荨麻疹型
图1440例药疹患者药疹类型分布
Fig.1Distribution of drug eruption types in440patients.
分析可明确为单一药物过敏的283例患者,结果显示,非重症药疹最常见的致敏药物为抗生素类,其次为中药及中成药类。发疹型药疹及固定性药疹最常由抗生素引起,多形红斑型药疹及荨麻疹型药疹最常由中药及中成药引起。重症药疹中最常见的致敏药物为中药及中成药,其次为抗生素。抗癫痫药及抗痛风药均较易引发重症药疹,尤其是重症多形红斑型药疹,详见表3。
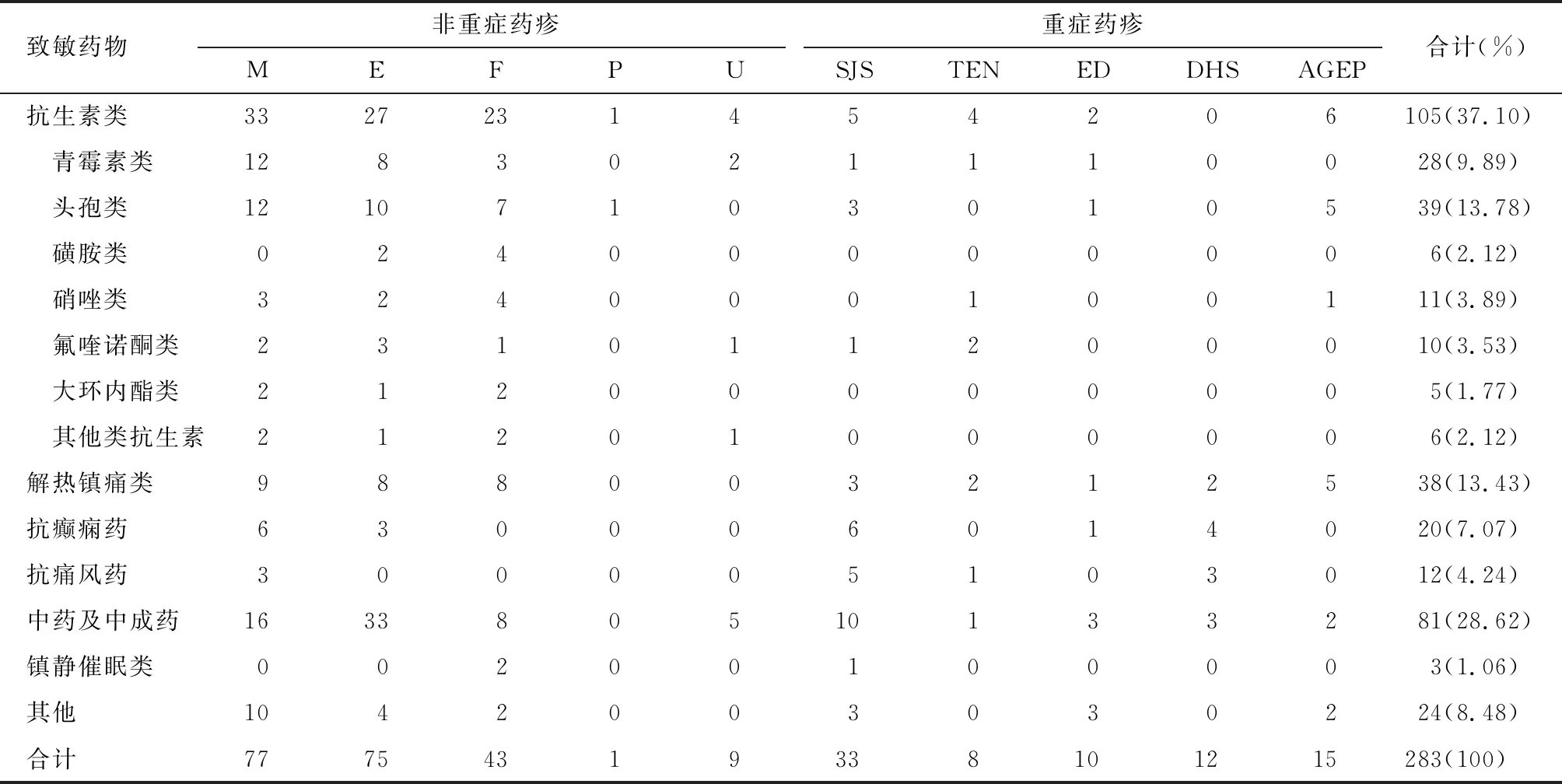
表3 283例单一药物过敏患者药疹类型分布 例Tab.3 Distribution of drug eruption types caused by single drug in 283 cases Case
2.6 临床表现与实验室检查
440例药疹患者中继发肝功能异常共120例(27.27%),其中非重症药疹58例(13.18%);重症药疹62例(14.09%)。黏膜受累173例(39.32%),其中非重症药疹96例(21.82%),重症药疹77例(17.50%)。伴发热129例(29.32%),其中非重症药疹59例(13.41%),重症药疹70例(15.91%)。
2.7 药物与肝功能异常
120例肝功能异常者中,明确单一致敏药物85例,其中以抗生素类最多(21.67%),其次为中药及中成药(20.00%);致敏药物不详或者联合用药35例,见表4。
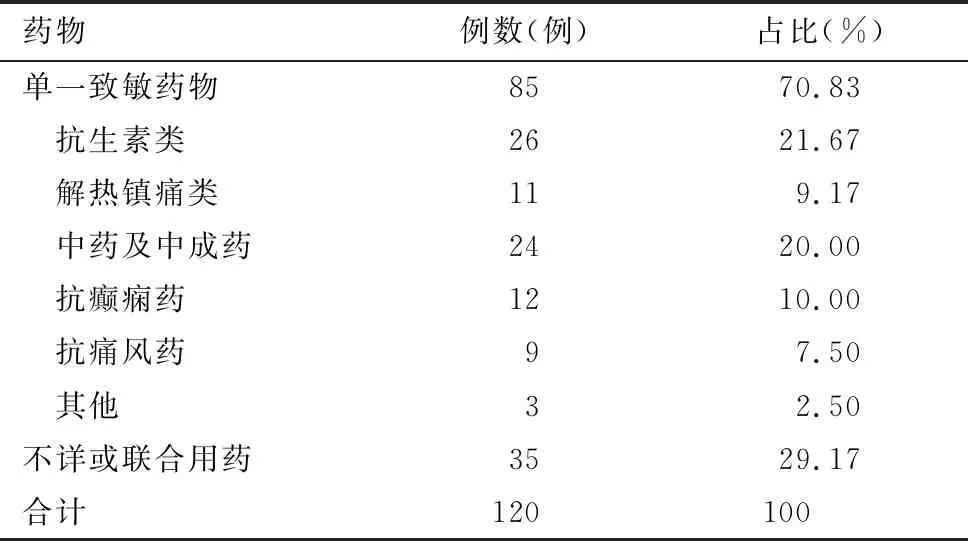
表4 120例肝功能异常者致敏药物类型Tab.4 Types of sensitizing drugs in 120 patients with abnormal liver function
2.8 治疗及转归
所有患者诊断明确后立即停用致病药物或可疑致病药物,视病情轻重给予不同治疗方案,多饮水或静脉补液以促使体内药物排泄。轻症者一般给予抗组胺药物、复方甘草酸苷、维生素 C及钙剂,疗程多为 1~2周。视病情可给予泼尼松0.5~1 mg/(kg·d),治疗 3~7 d,皮损明显消退后逐渐减量、停药。重症药疹患者无规范化治疗方案,多采用综合治疗,如及时足量使用糖皮质激素、丙种球蛋白、环孢素等。同时需警惕并防止继发感染、电解质紊乱,保护胃黏膜,并视具体情况给予营养支持等。对于皮肤糜烂面积大的患者,加强护理,联合远红外光照射、银离子敷料换药治疗等处理。对于合并严重眼部受累患者,予以抗生素类及激素类滴眼液滴眼,同时请眼科协助治疗。经治疗后439例患者痊愈,1例放弃治疗出院。
3 讨论
本次回顾性分析发现,非重症药疹最常见的药疹类型为多形红斑型,其次为发疹型和固定性,与刘小丽等[2]报道的发疹型最为常见不相符,可能与发疹型药疹多数临床表现轻、部分患者门诊治疗、未住院治疗相关;重症药疹中最常见红斑型药疹(SJS),与梅永红等[3]报道一致。
就致敏药物种类来说,本研究中最常见的致敏药物为抗生素,与国内外文献报道基本一致[4-5],这可能与抗生素使用广泛、购买途径较多有关。抗生素中头孢菌素类最为多见,与既往研究报道相似[6],其次是青霉素类、硝唑类、喹诺酮类。头孢类药物致病率明显上升,超过青霉素类药物,可能因为青霉素类目前耐药率较高,而头孢类药物尤其是二、三代头孢抗菌谱广,耐药率明显低于青霉素类药物,导致近年头孢类抗生素使用增加。磺胺类药物致病率明显下降,可能与药物临床使用率下降有关。另外,中药及中成药致敏率近年来呈上升趋势,可能因为一是中成药大多数为非处方药,购买方便;二是中药制剂剂型增加、使用中药制剂的病种增加,目前临床上较为广泛使用中药制剂。
本研究中抗癫痫药致病大多由卡马西平引起,抗痛风药致病均由别嘌醇引起,且抗癫痫药及抗痛风药均较易引发重症药疹,尤其是SJS,两者致病可能与其发病机制相关。目前已经在不同人群和不同种族背景下进行了有关研究,发现中国汉族人HLA-B*15∶02与卡马西平诱导的SJS / TEN密切相关[7]。HLA-B*5801等位基因与别嘌醇引起的DHS、SJS、TEN高度相关[8]。因此临床医生在应用别嘌呤醇或者卡马西平前需进行基因检测,用药过程中严密观察有无药物不良反应。
药疹可累及多个系统,肝脏作为人体最大的解毒及代谢器官,易受到各种药物和代谢产物的损伤。本研究中肝功能异常者致敏药物以抗生素类最多,其次是中药及中成药,可能是因为抗生素及中药是导致药物性肝损伤的主要原因[9-11]。其中中药化学成分较复杂,剂型、配伍较复杂多变等多种因素增加了其导致肝损害的风险。
本研究中,伴有发热者占29.32%,原因可能有以下:药物本身作为抗原或半抗原刺激机体产生内源性致热原;发病同时合并感染;发生黏膜损害等继发感染;药物直接作用于体温调节中枢,刺激机体产热或减少散热;药物在制作或使用中混入致热原等[12]。
药疹的治疗首先停用可疑致敏药物,多饮水或予以静脉补液加速药物排泄。对于非重症药疹,予以抗组胺药物、维生素C、钙剂、复方甘草酸苷等治疗,必要时加用中小剂量糖皮质激素。对于重症药疹,目前最常用的治疗药物是糖皮质激素,但系统用糖皮质激素的临床治疗价值存在争议,因为同时可能增加感染的风险。另外,研究发现静脉注射用人免疫球蛋白(intravenous immunoglobulin, IVIG)具抗Fas潜力,目前有较多报道IVIG治疗重症药疹,且有报道显示糖皮质激素联合IVIG治疗比单用糖皮质激素治疗可降低患者死亡率[13]。一项环孢菌素A 的Meta分析显示,环孢菌素A治疗SJS/TEN可显著降低死亡率[14], 环孢菌素A可作为重症药疹候选药物之一。其他药物治疗重症药疹,如肿瘤坏死因子-α抑制剂、血浆置换术等目前也有相关报道[15-16],但具体疗效尚有待进一步研究。
综上所述,临床医师在用药前需仔细询问患者有无药物过敏史,避免使用过敏药物或含有过敏成分的复合制剂。临床中应该合理用药,尽量简单用药,避免联合用药,加强药品使用管理,尤其是抗生素类。对于中药或者中成药,应该明确严格适应症,避免滥用。对于卡马西平、别嘌醇等此类药物,可开展用药前基因检测,尽量避免应用于易感人群。

