金属钛网联合打压植骨治疗严重髋臼内壁骨缺损1例报告
马涛,郝林杰,张育民,宋伟,文鹏飞
(西安交通大学附属红会医院关节外科,陕西 西安 710000)
随着全髋关节置换术病例数的逐年增加以及患者的年轻化,翻修手术也在逐年增多。常见的翻修原因包括无菌性松动、感染、脱位、假体磨损、假体周围骨折等,而骨溶解引起的假体松动是人工全髋关节翻修术的主要原因[1-2]。骨溶解往往会导致髋臼侧或股骨侧骨缺损,而髋臼侧骨缺损的处理往往比较棘手。因此,髋臼侧骨缺损的重建对于全髋关节置换术的成功至关重要。笔者于2017年10月收治1例严重髋臼底部缺损需行全髋关节翻修术患者,现将其临床资料及随访情况报告如下。
1 临床资料
47岁女性患者,以“双髋置换术后12年,疼痛、活动受限6年”主诉入院。既往史:类风湿性关节炎病史20余年,长期服用甲氨蝶呤、甲泼尼龙及非甾体类消炎药。查体:生命体征平稳,心肺腹查体未见明显异常,双髋关节后外侧分别可见长约15 cm、16 cm陈旧手术切口瘢痕,愈合良好,无红肿渗出,双腹股沟压痛阳性,双髋活动受限。左髋关节屈曲95°,后伸5°,外展10°,内收20°,内外旋5°;右髋关节屈曲90°,后伸5°,外展5°,内收15°,内外旋5°,左膝关节活动度20°~0°~85°,右膝关节活动度30°~0°~90°。右下肢较左侧短缩约4 cm,双下肢皮肤感觉及末梢血运良好,足趾活动正常,足背动脉搏动良好。辅助检查:双髋X线片示双侧全髋关节置换术后改变,右侧髋臼假体松动移位明显,呈中心性脱位于盆腔内,髋臼侧固定螺钉断裂,股骨柄近端可见明显骨溶解,中段及远端未见明显透亮线;左侧髋臼假体松动上移明显,股骨柄近端可见明显骨溶解,中段及远端未见明显透亮线(见图1)。入院诊断:(1)双侧全髋关节置换术后假体松动双侧髋臼骨缺损(左侧Paprosky ⅡA型右侧Paprosky ⅡC型);(2)类风湿性关节炎。患者主诉右髋关节疼痛、活动受限较重,遂拟行右侧全髋关节翻修术。
入院后查血常规未见特殊异常,查C反应蛋白(C-reactive protein,CRP)24 mg/L,红细胞沉降率(erythrocyte sedimentation rate,ESR)30 mm/h,轻度升高,患者合并类风湿性关节炎,CRP及ESR会处于升高状态,术后伤口情况良好,暂不考虑感染。行髋关节薄层CT检查,进一步行右侧半骨盆3D打印,通过3D实体模型评估髋臼侧骨缺损严重程度,辅助制定手术方案(见图2)。同时行下肢CT血管造影术(computed tomography angiography,CTA)检查,了解内陷于盆腔内髋臼假体周围血管分布情况(见图3),其与髂内动脉毗邻。与患者及家属充分沟通,术中如髋臼假体易于取出,取出时存在损伤血管导致大出血甚至危及生命可能,如术中不易取出,则原髋臼假体留置于盆腔内。
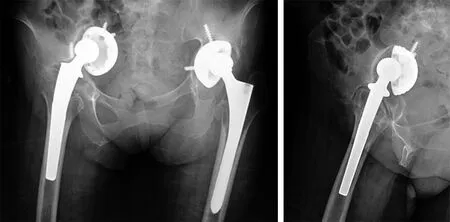
图1 术前X线片示双侧髋臼假体松动,右侧髋臼假体内陷明显
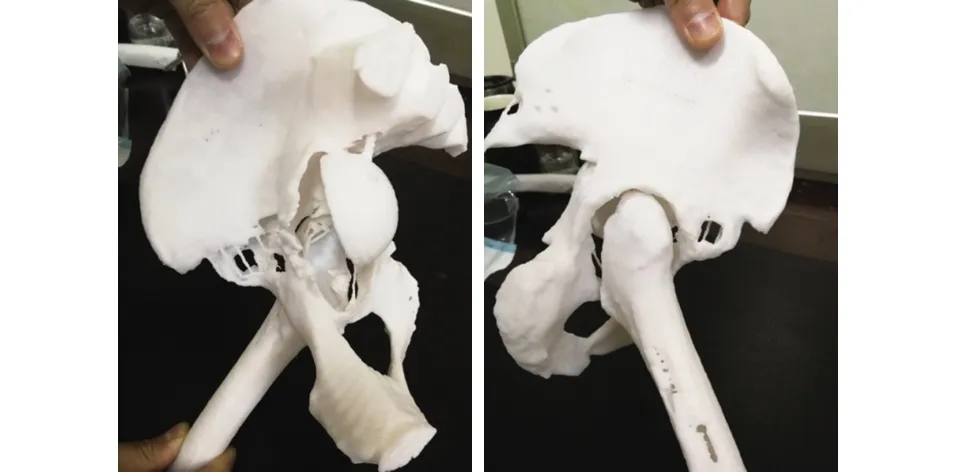
图2 术前3D打印模型见髋臼内壁骨缺损严重
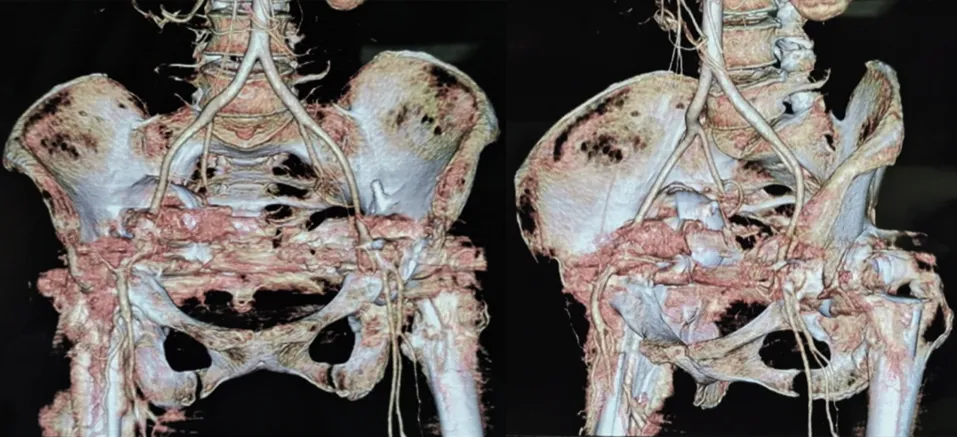
图3 术前下肢CTA示右侧内陷髋臼毗邻髂内动脉
术前检查完善后,在全麻下行右侧全髋关节置换术。患者取左侧卧位,手术取后外侧原切口,显露关节腔后未见明显感染迹象,股骨大粗隆卡压于髋臼外上缘。牵引右髋关节见股骨柄假体近端完全内陷于髋臼内,清理关节周围瘢痕组织后试行牵引脱位困难(见图4)。进一步松解阔筋膜张肌、髂腰肌,用骨刀“V”字开窗去除少量髋臼外缘骨质,内收内旋右下肢脱位后拆取原金属股骨小头假体,拆取原金属股骨小头假体,见股骨小粗隆处存在较多骨溶解碎屑,髋臼底部缺损处为原髋臼假体(含聚乙烯内衬)覆盖,髋臼后壁骨量可,前壁及下壁存在轻度骨缺损,髋臼环尚完整。充分显露髋臼,适度松解内陷髋臼假体周围瘢痕组织,原髋臼假体仍难以取出,强行拔出恐伤及周围血管,遂保留于原位。进一步清理髋臼内瘢痕组织及伪膜,使用髋臼挫54~62 mm逐号磨挫。于髋臼底部植同种异体松质骨粒,再于松质骨粒上骨缺损处卡压固定1块大小约4.5 cm×5.5 cm金属钛网,于钛网上植入同种异体骨粒进行打压植骨,重建髋臼底部(见图5)。保持适当前倾及外展角置入62 mm髋臼外杯,2枚螺钉固定,臼杯固定牢靠。再于髋臼上缘将“V”字开窗的骨块用1枚皮质骨螺钉固定,安装陶瓷臼杯内衬。内收右下肢,清理股骨近端骨溶解碎屑,试行打拔股骨柄假体,无明显松动迹象,遂将股骨近端纵行剖开长约12 cm,取出股骨柄假体,清理髓腔,再用钢丝捆扎固定。依次扩髓,冲洗后保持适当前倾角置入15 mm×225 mm Wagner SL翻修型股骨柄假体,选择40/3.5 mm陶瓷股骨球头,复位后关节活动良好。冲洗检查后无活动性出血,未留置伤口引流管。
术后给予消肿、止痛、预防感染等对症治疗。术后第1日即开始床上进行患肢股四头肌等张等长收缩及踝泵功能锻炼,术后2 d复查X线片示右侧全髋关节假体位置良好(见图6),患者扶双拐患肢部分负重下地活动,并且开始外展肌及股四头肌锻炼。术后2周伤口Ⅰ期愈合。术后4周患肢完全负重。术后1个月、3个月、9个月、1年、2年定期随访,患者患肢功能良好,患髋无明显不适,X线片示假体位置良好(见图7)。患者Harris评分术前为26分,术后1个月84分,术后1年92分,术后较术前均明显提高,差异有统计学意义(P<0.05)。
2 讨 论
2.1 髋臼骨缺损分型及治疗原则 全髋关节翻修术中髋臼侧骨缺损较为常见,常见的原因包括磨损碎屑引起的骨溶解、假体松动移位、假体应力遮挡以及感染等。通过对骨缺损的准确修复以期尽量恢复髋臼骨量,确保人工臼足够的骨性覆盖,进而重建髋臼连续性,获得最佳的初始和远期稳定性。通过恢复髋关节正常旋转中心,可恢复肢体长度、外展肌力臂、髋关节生理性应力分布,最终获得稳定耐用的髋关节。处理THA术后骨缺损,首先做到充分评估疾病严重程度,从而根据不同程度选择最优的重建方法,使患者获得最佳的治疗效果。
临床上Paprosky髋臼骨缺损分型被广泛应用,是由美国医生Paprosky等[3]于1994年提出。此分型法对髋臼骨缺失程度部位进行评估,有利于指导治疗、选择骨重建方式及髋臼假体。Paprosky分型的主要标志是旋转中心迁移程度、坐骨骨溶解、泪滴骨溶解及髋臼相对于Kohler线的位置变化。髋臼旋转中心上移提示骨缺损累及髋臼顶及前、后柱,坐骨骨溶解提示髋臼后柱骨缺损同时有髋臼后壁骨缺损,泪滴骨溶解和假体越过Kohler线提示髋臼内侧骨缺失。Paprosky分型[3]将髋臼骨缺损分为三型,Ⅰ型:髋臼环完整;Ⅱ型:髋臼环部分破坏,但髋臼锉磨后有足够的骨量保证非骨水泥髋臼假体能够获得初始稳定;Ⅲ型:髋臼环支撑结构破坏。其中Ⅱ型、Ⅲ型又根据骨缺损部位及程度分为不同的亚型(ⅡA型、ⅡB型、ⅡC型、ⅢA型ⅢB型)。此分型方法不仅可以预测髋臼骨缺损,对重建髋臼同样具有指导意义。
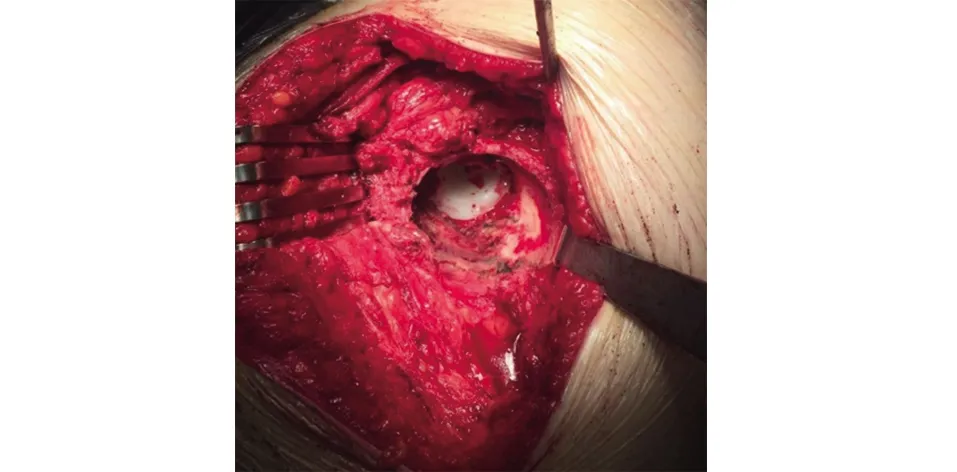
图4 术中大体照可见原髋臼假体内陷
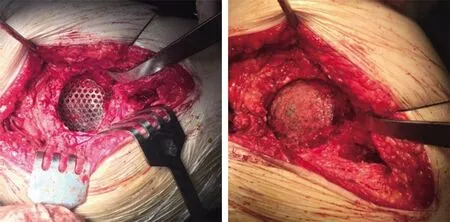
图5 术中以金属钛网联合植骨修补髋臼内壁骨缺损

图6 术后2 d X线片示右髋关节假体位置良好
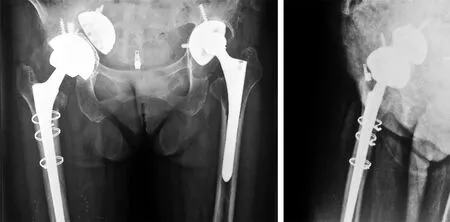
图7 术后1年X线片示右髋关节假体位置良好,无松动
对于Paprosky Ⅰ型骨缺损,髋臼锉磨后有足够的骨量,普通的臼杯或大直径非骨水泥臼杯(Jumbo Cup)即可。Paprosky Ⅱ型骨缺损,通常需要结构植骨或颗粒骨打压植骨,同时采用非骨水泥普通或Jumbo Cup大多也可获得良好初始稳定性。PaproskyⅡC型骨缺损相比于ⅡA及ⅡB型主要区别在于旋转中心向内侧明显移位,即有髋臼内壁的缺失,可能还有不同程度的髋臼前柱缺损,所以修补缺失的内壁而恢复旋转中心至关重要,而在进行髋臼磨挫时要注意保留前壁骨量。而对于Paprosky Ⅲ型骨缺损,鉴于骨缺损程度相当大,单纯的Jumbo Cup翻修显然不能提供足够的支撑及稳定性,往往需要大块结构植骨、金属垫块、髋臼加强杯、定制髋臼假体等进行髋臼重建。本病例属于Paprosky ⅡC型髋臼骨质缺损,采用中心型钛网修补缺损的髋臼内壁,重建一稳靠的髋臼底,再于臼底进行同种异体颗粒骨打压植骨进一步修补骨缺损,即保证了植骨时打压的效果,补充髋臼骨储备的丢失,又可以维持髋臼重建结构的完整,避免了髋臼假体过度内陷。
2.2 术前CT评估骨缺损,必要时3D打印建模型 术前利用X线片可以判定原髋关节假体的稳定性、力线、脱位、松动、骨缺损的部位和程度等[4],但是仅仅通过普通X线片来判断骨缺损的严重程度往往是不够的,容易判断不准确,导致手术准备不充分。而通过CT检查可以更准确的了解髋臼前后柱骨缺损严重程度,髋臼环的完整性,更好的区分Paprosky Ⅱ型与Ⅲ型。而对于缺损更严重的患者,术前可通过3D打印模型来更加直观的了解骨缺损部分、大小、形态,确定手术方案,术前进行预手术,术中做到有的放矢。另外,需要注意的是,3D打印模型所显示的缺损程度一般较真实情况稍严重,可能与CT扫描的薄厚以及残余骨质骨量差、CT值低有关。
2.3 钛网联合植骨治疗的有效性 金属钛网结合打压植骨是治疗骨缺损一种有效手段[5],其最早常用于治疗胸腰椎结核病灶清除术后的骨缺损,具有较好的临床疗效[6]。对于严重臼底内陷的骨缺损可先通过金属钛网的支撑固定再进行颗粒骨打压植骨。金属钛网具有良好的生物相容性及一定的力学强度,可根据骨缺损形态进行塑形,而在需要采用螺钉进一步加强稳定性时,其多孔的网架结构可进行多方向固定[7]。采用金属钛网将开放性结构性骨缺损转化为包容性骨缺损,同时可以对移植骨提供进一步的固定,防止髋臼杯内陷,进而通过打压植骨充填骨缺损后恢复髋臼的连续性及完整性,达到对髋臼假体牢靠固定的目的[8]。金属钛网较髋臼加强环等修复髋臼结构性缺损的治疗手段而言,钛网因更接近于骨的弹性模量而将应力均匀分散,更有利于异体植骨与宿主骨的整合,降低应力遮挡引起的松动[9]。
植骨主要包括自体骨植骨与同种异体植骨,自体骨优势明显,无免疫源性问题,植骨材料新鲜,成活好,但来源有限。而同种异体骨植骨因其来源广泛在临床上应用更为广泛。已有较多研究证实颗粒骨打压植骨可允许植骨区域快速血管化,较好的与宿主骨整合,是骨储备丢失的重要补充手段[10-11]。
本病例采用的是健康患者因股骨颈骨折需关节置换的新鲜无菌同种异体股骨头作为植骨材料来源,其具有良好的生物力学性能及成骨能力。使用前先去除表面软骨,修整为大小约5 mm松质骨粒,再经过95%酒精灭活,3%碘伏浸泡10 min,生理盐水反复冲洗。植骨后需早期患肢扶拐部分负重,避免过度负重,以保持对植骨处应力刺激,促进成骨塑形,而避免植骨早期吸收。本病例术后2年均未发现假体松动移位,钛网固定位置良好。对于髋臼内壁严重缺损的患者,采用金属钛网联合植骨是一种可行的治疗方法。

