超声乳化术联合房角分离术对闭角型青光眼合并白内障患者预后的影响
赵威风,王秀凤,名贺玮
天津市宝坻区人民医院 (天津 301800)
闭角型青光眼合并白内障是眼科的常见疾病,若患者术后眼压控制不理想,则可导致视神经继续萎缩,对患者视力及生命质量造成严重影响。临床治疗闭角型青光眼合并白内障患者常采用手术方式,常规术式主要包括小梁切除术、虹膜周边切除术、白内障囊外摘除术、超声乳化术等,均具有一定的治疗效果,但可能会导致患者出现术后眼压控制不佳、滤过泡瘢痕等并发症,预后不理想[1]。有研究表明,超声乳化术联合房角分离术治疗闭角型青光眼合并白内障患者,不仅可以有效降低患者眼压,还可促进患者视力恢复,减少并发症的发生[2]。本研究探讨超声乳化术联合房角分离术对闭角型青光眼合并白内障患者的影响,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年1月至2019年3月我院收治的89例闭角型青光眼合并白内障患者的临床资料,将接受白内障超声乳化治疗的42例患者作为对照组,将接受白内障超声乳化联合房角分离术治疗的47例患者作为试验组。对照组男22例,女20例;年龄54~75岁,平均(65.12±6.12)岁;左眼23例,右眼19例;晶状体核Ⅱ级11例,Ⅲ级20例,Ⅳ级11例。试验组男24例,女23例;年龄52~75岁,平均(65.09±6.17)岁;左眼26例,右眼21例;晶状体核Ⅱ级14例,Ⅲ级21例,Ⅳ级12例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准,所有患者均对本研究知情并自愿签署知情同意书。
纳入标准:(1)经临床验光检查、裂隙灯、房角镜等视功能联合检查确诊;(2)临床资料完整。排除标准:(1)存在眼科手术史的患者;(2)合并严重脏器病变的患者;(3)患有眼部其他疾病的患者。
1.2 方法
术前,两组均接受常规药物治疗,若患者眼压高于正常水平,则给予眼局部点眼药物、全身口服降眼压药物,并给予左氧氟沙星滴眼液清洁结膜囊等治疗。
对照组接受白内障超声乳化术治疗:采用盐酸丙美卡因滴眼液点术眼4次行表面麻醉,常规消毒铺巾,采用15°穿刺刀从巩膜隧道穿刺进入前房做3 mm透明角膜侧切口,在其前房中注入黏弹剂,连续环形撕囊;给予晶状体超声乳化,并吸出残留的皮质,再次注入黏弹剂;于囊袋内植入人工晶状体,吸出黏弹剂,包扎术眼。
试验组在对照组基础上接受房角分离术治疗:于囊袋内植入人工晶状体前的操作同对照组,采用注吸针头轻压虹膜根部,钝性分离前房角,吸出黏弹剂,包扎术眼。
上述手术操作及检查均由同一医师完成。术后,对两组进行6个月随访,观察患者视力恢复等情况。
1.3 临床评价
(1)比较两组视力及眼压:于术前、术后3 d、1个月、3个月、6个月,采用统一国际标准视力表(由12行大小不同、开口方向各异的“E”字所组成)测量患者视力,患者距离视力表5 m,视线与视力表1.0一行平行,检测时通过单眼自上而下地辨认“E”字开口方向,直到无法辨认为止,并采用五分记录法进行检查,数值越高表示视力水平越好;采用日本佳能TX-20非接触眼压计测量患者眼压;均由同一名医师操作完成。(2)比较两组中央前房深度(ACD)、房角开放距离(AOD500)及房角宽度:于术前、术后6个月评估,其中ACD为角膜后表面至晶状体前表面的距离;AOD500,距巩膜突500 μm处一点,作其与角膜垂直直线,与虹膜相交另一点,计算两点之间距离;通过房角镜检查患者房角宽度,采用shaffre分级法进行判断,其中裂隙-10°为0级,极狭窄10°为Ⅰ级,中等狭窄20°为Ⅱ级,宽角20°~45°为Ⅲ~Ⅳ级。
1.4 统计学处理
采用SPSS 18.0统计软件进行数据处理,计量资料以±s表示,采用t检验,计数资料以率表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组视力比较
术前及术后3 d、1个月,两组视力比较,差异无统计学意义(P>0.05);术后3个月、6个月,试验组视力高于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组视力比较(±s)
组别 例数 术前 术后3 d 术后1个月 术后3个月 术后6个月对照组 42 4.36±0.23 4.38±0.29 4.42±0.30 4.46±0.33 4.50±0.32试验组 47 4.40±0.22 4.40±0.30 4.47±0.31 4.57±0.25 4.67±0.33 t 0.580 0.319 0.771 2.270 2.461 P 0.563 0.751 0.443 0.026 0.016
2.2 两组眼压比较
术前及术后3 d、1个月,两组眼压比较,差异无统计学意义(P>0.05);术后3个月、6个月,试验组眼压低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组眼压比较(mmHg,±s)
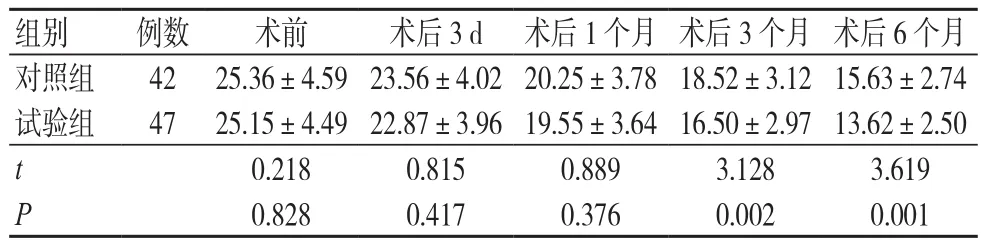
表2 两组眼压比较(mmHg,±s)
注:1 mmHg=0.133 kPa
组别 例数 术前 术后3 d 术后1个月 术后3个月 术后6个月对照组 42 25.36±4.59 23.56±4.02 20.25±3.78 18.52±3.12 15.63±2.74试验组 47 25.15±4.49 22.87±3.96 19.55±3.64 16.50±2.97 13.62±2.50 t 0.218 0.815 0.889 3.128 3.619 P 0.828 0.417 0.376 0.002 0.001
2.3 两组ACD、AOD500及房角宽度比较
术前,两组ACD、AOD500及房角宽度比较,差异无统计学意义(P>0.05);术后,两组ACD、AOD500及房角宽度均高于术前,且试验组ACD、AOD500及房角宽度均高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组ACD、AOD500及房角宽度比较(±s)
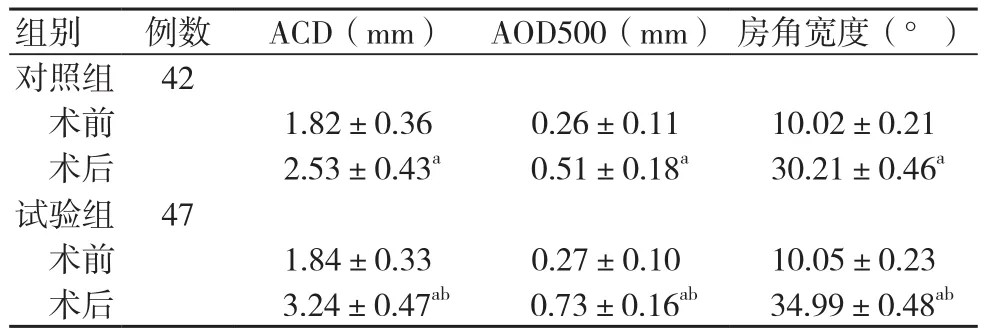
表3 两组ACD、AOD500及房角宽度比较(±s)
注:与同组术前比较,aP<0.05;与对照组术后比较,bP<0.05
组别 例数 ACD(mm) AOD500(mm) 房角宽度(°)对照组 42术前 1.82±0.36 0.26±0.11 10.02±0.21术后 2.53±0.43a 0.51±0.18a 30.21±0.46a试验组 47术前 1.84±0.33 0.27±0.10 10.05±0.23术后 3.24±0.47ab 0.73±0.16ab 34.99±0.48ab
3 讨论
闭角型青光眼是眼科的常见疾病,具有角膜小、晶状体厚等特点。有研究表明,晶状体阻滞因素对闭角型青光眼的发病起到至关重要的作用[3]。通过手术治疗该病患者,可加深前房,分开粘连的房角,开放前房角,促进房水外流,有利于降低患者眼压,提高患者视力[4]。白内障超声乳化术属于传统的治疗方式,对患者的晶状体进行更换,可在一定程度上缓解患者症状,改善患者视力。但患者术后易出现相应并发症,可能导致术后眼压控制不理想,视神经继续萎缩,预后不理想[5]。
超声乳化术联合房角分离术是一种新型的治疗眼部疾病患者的术式,不仅可以有效缓解晶状体瞳孔阻滞问题,还具有高效的降压效果[6]。超声乳化术具有角膜切口透明、闭合无渗漏等特点,可减轻手术创伤,减少角膜散光的发生,促进患者视力恢复;此外,该手术方式通过人工晶状体代替自身增厚的晶状体,可解除瞳孔阻滞,纠正虹膜前靠现象,加深前房。术中采用黏弹剂分离周边粘连的房角,可有效促进前房角的开放,具有恢复功能小梁的作用,还可降低患者的眼压,进而促进患者的视力恢复[7]。有研究表明,超声乳化术联合房角分离术治疗闭角型青光眼合并白内障患者疗效显著,可彻底解除瞳孔阻滞,加深前房,解除眼前段拥挤现象等。本研究结果显示,术后3个月及术后6个月,试验组视力高于对照组,眼压低于对照组,差异有统计学意义(P<0.05);术后,两组ACD、AOD500、房角宽度均高于术前,且试验组ACD、AOD500、房角宽度高于对照组,差异有统计学意义(P<0.05),提示超声乳化术联合房角分离术可提高闭角型青光眼合并白内障患者的视力水平、ACD、AOD500及房角宽度。分析其原因为,超声乳化术联合房角分离术可有效增宽房角,加深前房,分开粘连周边房角,对阻塞房角起到开放作用,进而达到降低眼压、恢复视力等作用[8]。该手术方式风险较小,对周边组织具有一定保护作用,进而减少并发症的发生;同时,该手术方式可在一定程度上降低眼压,对改善ACD、AOD500具有一定的作用,但具体机制仍需进一步深入研究。
综上所述,超声乳化术联合房角分离术治疗闭角型青光眼合并白内障患者疗效显著,可改善患者视力,降低患者眼压,提高ACD及AOD500,对开放眼角具有一定作用。

