多次新型冠状病毒核酸检测阴性新型冠状病毒肺炎的诊断(附1例报告)
李琦,姬宁,吴琦,张纳新
1天津医科大学三中心临床学院·天津市第三中心医院·天津市肝胆疾病研究所·天津市人工细胞重点实验室·卫生部人工细胞工程技术研究中心,天津 300170;2天津医科大学总医院
2019年12月以来,在湖北省武汉市及世界各地均发现了新型冠状病毒(2019-nCoV)肺炎(COVID-19),疫情呈现全球蔓延趋势,截止2020年4月9日全球确诊患者达152万。该病作为急性呼吸道传染病已纳入《中华人民共和国传染病防治法》规定的乙类传染病,按甲类传染病管理。随着对于COVID-19认识的深入和诊疗经验的积累,我国对该疾病诊疗方案进行多次修改,目前临床应用最为广泛的是《新型冠状病毒肺炎诊疗方案(试行第七版 )》。
天津市第三中心医院作为天津市河东区惟一定点发热门诊诊疗单位,在抗击疫情期间严格遵循指南,经过筛查明确诊断COVID-19患者11例(截止2020年4月9日)。其中1例患者经过4次核酸检测均为阴性,第5次核酸检测阳性明确诊断,在全国范围内尚属罕见。COVID-19是一种新发疾病,人们对于该疾病的认识是一个不断积累丰富的过程。在该病例诊断过程中,临床医师综合运用各种诊断方法,最终明确诊断,丰富了临床医师的诊疗经验,避免了漏诊发生。现将其诊断过程报告如下。
1 资料分析
患者男,58岁,主因“发热2 d”于2020年1月24日于本院发热门诊就诊。自述2020年1月19日与天津市COVID-19确诊患者2米左右交谈1次。于2020年1月22日开始出现间断发热,体温波动于37.3 ℃左右,自觉周身酸痛,否认乏力、寒战、咳嗽、咳痰,否认心悸、胸痛、胸闷、呼吸困难,否认恶心、呕吐、腹痛、腹泻等症状。行血常规检查提示:白细胞7.04×109/L(3.5~9.5×109/L),淋巴细胞绝对数0.71×109/L(0.8~4.0×109/L),中性粒细胞绝对数5.37×109/L(2~7×109/L),中性粒细胞百分数76.2%(40%~75%)。胸部CT影像显示:左肺上叶胸膜下片状磨玻璃影,边界清晰。纵隔及双侧肺门区未见确切肿大淋巴结影。考虑左上肺炎(见图1A)。立即通知天津市河东区疾控中心相关人员行2019-nCoV核酸检测。检测结果回报第1次为阴性,第2次为可疑弱阳性,复测阴性。建议患者居家隔离,口服“左氧氟沙星”及其他退热对症药物回家进行治疗,并告知患者相关居家隔离注意事项,监测体温情况,如有不适及时就诊。2020年1月28日患者再次因“发热伴乏力”就诊本院,体温呈升高趋势,最高体温39 ℃,有畏寒、心悸等不适,乏力明显,否认寒战,否认咯血、胸痛、胸闷、呼吸困难,否认恶心、呕吐、腹痛、腹泻;同日复查胸部CT影像显示:双肺多发大小不等边缘模糊磨玻璃影,以左肺为著,右肺中叶见条片状致密影。纵隔及双肺门区可见多发软组织小结节影,提示为淋巴结。结论:双肺多发炎性病变,较前进展,右肺中叶局限性膨胀不全(见图1B)。为进一步明确诊断,在常规检查基础上,再次行2019-nCoV核酸检测,结果回报:第3次、第4次均为阴性。为进一步明确诊断,1月30日收入本院隔离病房,同时行第5次2019-nCoV核酸检测。既往“高血压”10余年,未用药及未规律检测血压;“糖尿病”6年,未用药及监测血糖。入院查体阳性体征:体温:38.1 ℃,R:30次/min,Bp:120/70 mmHg,HR:100次/min,急性病容,呼吸急促,双肺呼吸音粗,可闻及双肺明显干湿性啰音。双下肢无水肿。
入院后完善相关检查,巨细胞病毒抗体、腺病毒抗体、EB病毒抗体、合胞病毒抗体、柯萨奇病毒抗体均为阴性,支原体抗体、结核抗体阴性;乙肝、丙肝、艾滋病筛查检验均为阴性;肺癌标志物:鳞状上皮细胞癌抗原、癌胚抗原、甲胎蛋白神经元烯醇化酶、细胞角蛋白片段均为(-);总补体5 048.7 U/mL,IgG 11.00 g/L,IgM 0.435 g/L。生化检查:葡萄糖10.71 mmol/L(3.9~6.1 mmol/L),白蛋白38.9 g/L;肝功能:γ-谷氨酰转移酶190 U/L(15~73 U/L),丙氨酸氨基转移酶85 U/L(9~50 U/L),天门冬氨酸氨基转移酶 87 U/L(15~40 U/L);心肌酶及心肌损伤标志物:乳酸脱氢酶349 U/L(120~250 U/L),肌酸激酶490 U/L(50~301 U/L),肌酸激酶同工酶15 U/L(0~25 U/L),肌钙蛋白10.49μg/L(<1.68 ng/mL);CRP 11.90 μg/mL(<5 μg/mL);FIB 4.72 g/L(2~4 g/L);微生物动态真菌检验<10 pg/mL(60~100 pg/mL)。 初步诊断:①病毒性肺炎(重症);②2型糖尿病;③高血压;④肝功能异常。

注:A:2020年1月24日(发病第3天),左肺上叶胸膜下片状磨玻璃影,边界清晰;B:2020年1月28日(发病第7天),双肺多发大小不等边缘模糊磨玻璃影,以左肺为著,右肺中叶见条片状致密影。纵隔及双肺门区可见多发软组织小结节影,提示为淋巴结,胸部CT较前进展。A1、B1气管隆突层面;A2、B2:中间段支气管上部层面;A3、B3:中叶支气管下方层面。
图1 患者发病第3天、第7天胸部CT影像
入院后给予静脉注射美罗培南1.0 g,1次/8 h,静脉注射利奈唑胺600 mg,1次/12 h。口服莫西沙星400 mg,1次/d;阿比多尔0.2 g,3次/d。患者入院后仍间断发热,体温最高39 ℃左右,间断给予退热剂口服及静脉补液治疗。监测生命体征平稳,Bp 120~140/80~90 mmHg,HR 90~110 次/min,RR 20~25 r/min,SpO292%~95%(吸氧3 L/min)。双肺呼吸音粗,未闻及干湿罗音。心音可,律齐,未及早搏。双下肢不肿。从患者流行病学史、症状体征、实验室检查及胸部影像学考虑仍不能除外COVID-19,即给予第5次2019-nCoV核酸检测。并于2020年2月2日回报阳性,遂联系疾控中心安排“120”转至定点医院治疗。
患者转至定点医院后,笔者仍给予了随访关注。结合患者流行病学史,症状、体征,影像学检查、实验室检查,最终COVID-19诊断明确。主管医师调整治疗方案,给予α-干扰素雾化吸入,口服抗病毒药物洛匹那韦/利托那韦治疗,后患者病情逐渐稳定并好转,于2020年2月18日出院。住院期间复查胸部CT两次,分别是2月2日(见图2A)和2月16日(见图2B)。2月2日胸部CT提示:双肺多发磨玻璃影较前明显增多,可见“支气管充气征”、“铺路石征”,淋巴结增大。2月16日胸部CT提示:患者肺部多发磨玻璃影较前明显吸收,左肺上叶可见纤维索条影。后患者于2020年3月2日门诊随访复查胸部CT(见图2C):病变基本吸收完全。随访至今患者无明显发热、咳嗽、咳痰症状,较前明显好转,血压、血糖控制良好,并坚持门诊随访。
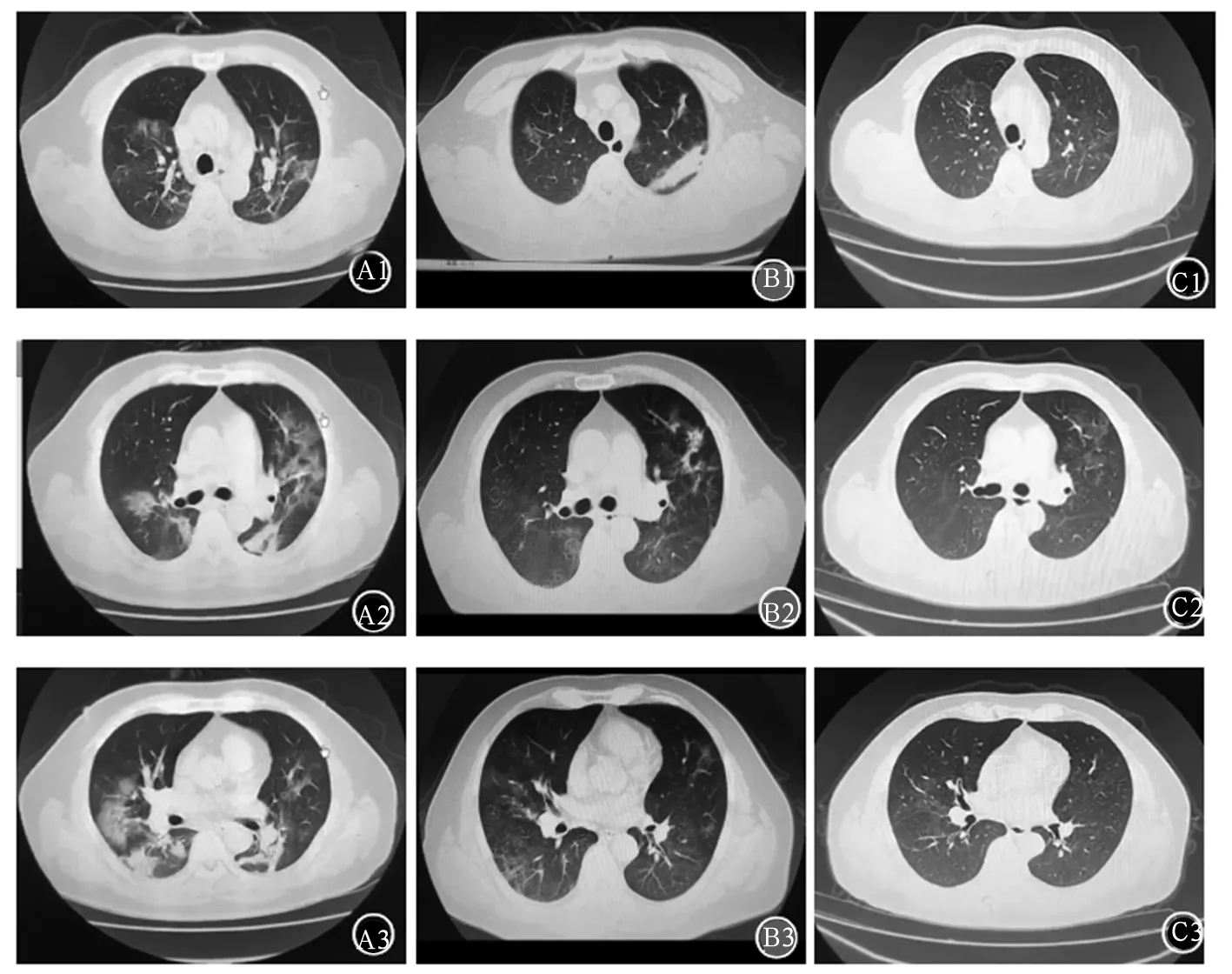
注:A:2020年2月2日转院后当天CT,提示双肺磨玻璃影较前明显增多,可见支气管充气征,淋巴结增大;B :2020年2月16日胸部CT,患者肺部多发磨玻璃影较前明显吸收。左肺上叶可见纤维索条影;C:2020年3月2日,患者门诊随访复查胸部CT,肺部病变较前进一步吸收。A1、B1、C1:气管隆突层面;A2、B2、C2:中间段支气管上部层面;A3、B3、C3:中叶支气管下方层面。
图2 患者转至定点医院后(发病第9天、第23天,第38天)胸部CT影像
2 讨论
我国COVID-19诊疗方案在总结大量临床工作的基础上[1~3],联合各个专业领域的专家,不断积累、修正、更新,目前已更新到第七版[4](http://www.gov.cn/zhengce/zhengceku/2020-03/04/content_5486705.htm),是我国有史以来更新最快的指南。该诊疗方案不仅为中国的COVID-19疫情防控提供了依据,同时,这些诊疗方案已被专业人士翻译成为各国文字,传播出去,为世界各国疫情防控提供不可多得的宝贵经验。目前指南推荐的诊断方案:①相关流行病学史;②发热和(或)呼吸道症状;③COVID-19影像学特征;④发病早期白细胞总数正常或降低、淋巴细胞计数正常或减低。符合①+②~④中任何两条,或者无①而满足②~④中所有条件,考虑COVID-19疑似患者。在诊断COVID-19疑似患者的基础上结合病原学或血清学证据之一(2019-nCoV核酸检测、2019-nCoV基因测序、血清2019-nCoV抗体阳性)者可明确诊断。
本研究中的COVID-19患者通过5次核酸检测才确诊,临床少见。提示COVID-19是一种新出现的疾病,从病毒传播能力、患者临床表现、对患者脏器功能影响、实验室检查、影像学变化等方面与其他病毒性肺炎相比有其特殊性,临床医生对其认识也是一个逐步深入、积累的过程[5~7]。在诊断过程中,依靠COVID-19防治指南推荐,充分利用循证医学及流行病学调查研究数据[8],结合患者具体病情,动态观察患者病情、监测胸部影像学变化,可以很好地提高诊断准确率,减少漏诊、误诊的发生[9]。
在该COVID-19患者的诊疗过程中,我国的诊疗方案正从第三版向第四版过渡[10,11]。该患者多次行鼻咽拭子荧光RT-PCR检测2019-nCoV核酸均为阴性,根据当时的诊断标准无法确诊。此时动态监测胸部影像学成为一个重要的诊断手段,也是监测病情变化、评估治疗效果的重要指标[12]。在后续第五版诊疗方案中,增加了湖北省内临床诊断标准,即疑似患者具有肺炎影像学特征者即可诊断[13~15],从而降低了诊断标准,提高诊断效率,加速患者的确诊,便于及时给予目标人群治疗,控制疫情发展。在收住本院前,该患者虽未确诊,但因其影像学存在特征性变化,临床专家们及时给予了抗病毒及其他治疗,病情得到一定程度控制,确诊后及时转运,规范治疗,最终康复出院。
该患者多次咽拭子标本进行2019-nCoV核酸检测均为阴性,直到第5次才出现2019-nCoV阳性结果,可能和患者鼻咽腔部位病毒数量少、取材困难等原因有关。相关文献[7]报道,多次咽拭子阴性患者,也可以取粪便标本进行相关检测,可能有阳性发现。第七版COVID-19诊疗方案中也已更新[1,17],建议可以取痰液、其他下呼吸道分泌物、血液、粪便等标本进行检测,增加了2019-nCoV IgM、IgG抗体检测方案。
2019-nCoV是一种全新的病毒,有“人传人”的特性[18,19],故需要按照传染性疾病的治疗原则来进行预防和治疗[20]。有效的隔离防控是有效降低疾病传播的手段。该患者收入本院隔离病房治疗4 d,相关部门采取了规范的预防隔离措施,医护人员无一感染。出院后患者的管理,仍需要遵循我国近期发布的《新型冠状病毒肺炎出院患者康复方案(试行)》,防止治愈患者成为新的传染源,避免家庭聚集性发病[9]。
综上所述,COVID-19的诊断需结合流行病学、临床表现、血常规、胸部CT影像学特点、2019-nCoV核酸检测进行综合诊断,多次2019-nCoV核酸检测阴性应该多部位取材,或检测患者血清抗体,以提高诊断准确性。在对待COVID-19的诊疗过程中,我们不仅要遵循指南建议,更要重视每一例患者的临床特点,做到“一人一策”,尽快明确诊断采取针对性治疗措施,提高患者治愈率,控制疫情播散。

