剖宫产后瘢痕子宫再次妊娠分娩方式的临床选择及安全性分析
李冰
(郯城县第一人民医院 山东 郯城 276100)
瘢痕子宫是指因子宫在经过子宫肌瘤剔除术、穿孔修补术、剖宫产术、破裂修复术、子宫成形术等各妇科手术后导致患者子宫留存瘢痕,其中子宫破裂、前置胎盘、产后出血等都是瘢痕子宫的常见症状[1]。随着近些年来医学技术的不断发展,剖宫产率大幅度提高,因此瘢痕子宫再次妊娠分娩的临床方式选择就变得尤为重要,如果选择不合理的分娩方式很可能会导致新生儿及孕妇出现生命危险。因此本文主要针对剖宫产后瘢痕子宫再次妊娠分娩的临床方式选择进行分析和讨论。
1.资料与方法
1.1 一般材料
选取2018 年3 月—2019 年3 月我院收治的640 例剖宫产后瘢痕子宫再妊娠产妇患者作为本次医学研究的对象根据产妇的不同指征分为两组。对照组产妇共320 例采用的是剖宫产分娩方式,年龄23 ~39 岁,平均年龄(29.65±2.23)岁。实验组产妇共320 例采用的是阴道分娩方式,年龄22 ~39 岁,平均年龄(29.12±2.38)岁。根据以往病历,子宫下段横切口为所有患者首次妊娠剖宫产手术方式且切口在术后未发生感染。两组一般资料对比无统计学意义(P>0.05)。
1.2 方法
实验组产妇采用的阴道分娩方式,其指征主要包括(1)通过对宫口开大、宫颈管消退情况、胎儿先露位置、宫颈硬度和宫口位置五个方面的观察,产妇Bishop 评分≥6 分且无任何妊娠合并症状;(2)上次剖宫产距本次分娩时间>2 年。(3)上次剖宫产指征完全消失且进行超声检查后所有患者子宫峡部无缺陷。对照组产妇采用剖宫产分娩方式,其指征主要包括(1)产妇存在不利于阴道分娩的妊娠合并症、心脏病或内科疾病且剖宫产时间据本次分娩≤2 年。(2)经过超声检查发现产妇子宫下端壁较薄,因此为避免分娩过程中出现子宫破裂,建议采用剖宫产。(3)多胎且胎儿过大,此外产妇耻骨合并处存在压痛、自发痛症状。
1.3 观察指标
对两组产妇分娩后相关指标进行记录和观察,其中新生儿Apgar 评分满分为10 分,得分越低则说明新生儿窒息程度越高。
1.4 统计学方法
数据采用SPSS20.0 统计学软件分析处理,计数资料采用率(%)表示,行χ2检验,计量资料用均数±标准差(±s)表示,行t检验,P<0.05 为差异有统计学意义。
2.结果
采用阴道分娩方式的实验组产妇各项指标优于对照组,差异具有统计学意义(P<0.05)。详情见表1。
表 两组产妇产后指标比较(±s)
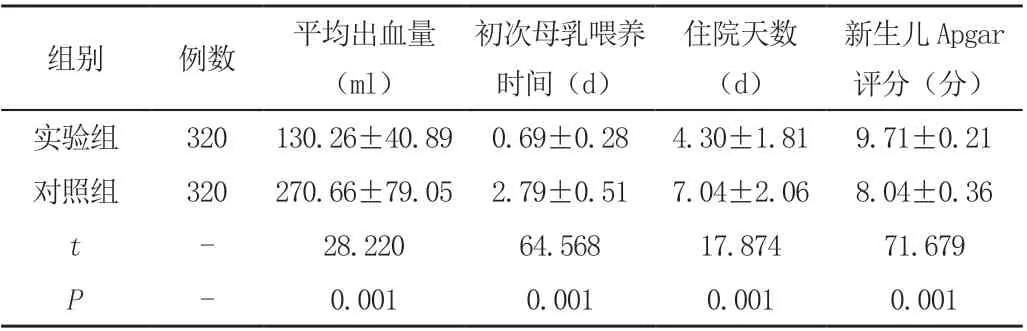
表 两组产妇产后指标比较(±s)
新生儿Apgar评分(分)实验组 320 130.26±40.89 0.69±0.28 4.30±1.81 9.71±0.21对照组 320 270.66±79.05 2.79±0.51 7.04±2.06 8.04±0.36 t - 28.220 64.568 17.874 71.679 P - 0.001 0.001 0.001 0.001组别 例数 平均出血量(ml)初次母乳喂养时间(d)住院天数(d)
3.讨论
因剖宫产能够避免或减轻自然分娩所伴随的痛苦,因此逐渐成为妇科临床中较为常用的分娩方式,近些年来随着临床医学上麻醉技术的不断发展以及放宽的剖宫产指征[2],我国剖宫产率逐渐高于亚洲其他国家,由此一来也就导致剖宫产后瘢痕子宫再次妊娠率逐年增高[3]。与正常子宫相比瘢痕子宫的组织弹性较差,随着再次妊娠患者子宫肌纤维慢慢拉伸从而导致子宫增大,由此就会导致在分娩过程中由于子宫收缩力不协调,从而发生瘢痕部位裂开出现子宫破裂的情况,严重危及母婴的人身健康。此外则是感染、粘连加重、子宫破裂、切口愈合不良等并发症都有较大几率出现在剖宫产后瘢痕子宫再次妊娠分娩的产妇身上。经过产科临床医学相关研究表明[4],阴道试产能够有效降低上述并发症的发生,同时高达65%的试产率也极大的证实了阴道分娩能够降低手术风险的结论。但是也有学者提出,瘢痕子宫再次妊娠产妇发生子宫破裂的几率也会在阴道分娩中提高。所以对剖宫产后瘢痕子宫再次妊娠分娩方式的临床选择一直都是产科临床医学中重点研究的课题。
综上,采用阴道分娩的产妇产后出血、住院时间少于采用剖宫产分娩的产妇,且新生儿受窒息程度更低,对剖宫产后瘢痕子宫再次妊娠分娩的产妇,应根据其指征采用阴道分娩的方式具有较好的效果。

