血清CRP、白蛋白及GPS评分与大肠癌伴肝转移预后关系
傅志成
大肠癌是常见的消化道肿瘤之一,多发生于中老年男性,与饮食、遗传等因素有关,但具体机制尚不明确,大肠癌主要分为结肠癌及直肠癌,发病率有逐年增加的趋势,且病死率较高,其中肝转移为其重要的死亡原因之一[1],但是由于人们缺乏体检意识以及早期大肠癌临床症状不明显,故约有30%的患者就诊时已处于中晚期,失去手术的机会,故放化疗成为其主要治疗手段,目的为改善患者生活质量,延长寿命[2]。多项研究发现血清CRP升高与大多数肿瘤患者的预后相关[3],然而对于大肠癌合并肝转移的研究较少,并且关于白蛋白对于大肠癌合并肝转移预后的报道更为罕见。本研究旨在讨论血清CRP、白蛋白水平及GPS评分对于国内大肠癌伴肝转移患者的预后的影响。
1 资料与方法
1.1 一 般 资 料 选 择2005年1月-2015年12月在本医院确诊的大肠癌伴肝转移内科治疗患者107例。其中男性67例,女性40例,平均年龄33~88岁;73例(55%)使用过放化疗治疗,转移灶1~10个,转移灶直径0.1~8.9 cm,88例(82.2%)转移灶数目大于5个;73例(68.2%)转移灶最大直径大于5 cm,CRP水平为0.14~23.17 mg/L;85例(79.4%)CRP大于10 mg/L;白蛋白水平为18.4~41.3 g/L,78例(72.8%)白蛋白水平小于35 g/L,16例(15%)GPS评分为0分。
1.2 研究方法
1.2.1 资料收集 ①基本信息:年龄、性别、地区、职业、基础疾病史、吸烟史、饮酒史。②临床症状及体征:腹痛、腹泻、血便、便秘等。③肠镜、影像学及组织病理学检查:疾病的确诊、疾病的临床分型、转移灶个数、转移灶大小等。④一般实验室指标:血常规:血红蛋白(HB),红细胞压积(HCT),红细胞平均体积(MCV);生化:血沉、C反应蛋白(CRP)、白蛋白等。⑤用药时间、类别、患者病情转归等。⑥自然病程、是否进展等。
1.2.2 诊断及纳入标准 所有研究对象均按照2014年日本《大肠癌治疗指南》中大肠癌诊断标准[4]。经彩色多普勒超声或多排螺旋计算机断层扫描(CT)、磁共振成像(MRI)、正电子计算机发射断层显象(PET-CT)等影像学检查证实存在肝转移灶,明确转移灶数目、大小,影像学排除原发性肝癌患者[5]。所有化验指标包括血常规、生化、CRP、白蛋白等,均在研究对象首次入院前20天内完成。其中GPS评分根据研究对象首次的CRP、白蛋白水平计算:满足血清CRP≤10 mg/L且血清白蛋白≥35 mg/L为0分,血清CRP>10 mg/L且血清白蛋白<35 mg/L为2分,仅满足血清CRP>10 mg/L或血清白蛋白<35 mg/L其中一项者为1分[6]。
1.2.3 排除标准 ①通过影像学及血、尿培养证实存在感染;通过临床表现、实验室检查、肠镜、影像学等检查证实存在炎症性肠病;通过临床表现、实验室及影像学检查证实存在类风湿性关节炎等结缔组织病的患者。②长期服用糖皮质激素、免疫抑制剂的患者。③存在原发性肝脏肿瘤的患者。④随访时间小于3个月的患者。
1.2.4 随访及研究终点 符合大肠癌合并肝转移诊断标准且资料完整病例纳入研究,通过住院的监测、出院后通过电话或信件等方法对患者随访了解预后情况,包括生存情况、是否进展及影像学、实验室指标变化等。以患者首次入院时间为起点,患者死亡或至2015年12月31日为终点,随访时间≥3个月。
1.3 统计学方法 采用SPSS 21.0统计软件分析数据。计数资料采用例数(百分比)表示,预后生存单因素分析则采用单因素Kaplan-Meier分析,多因素分析则采用多因素COX回归分析,P<0.05为差异有统计学意义。
2 结 果
2.1 随访与转归 大肠癌合并肝转移患者共107例,随访时间0.17~5.23年,无失访患者,随访率为100%;3年总病死率为81.3%,死亡原因为以上消化道出血多见,占44.8%(39/87);肝性脑病13.8%(12/87),电解质紊乱10.3%(9/87),肝功能衰竭10.3%(9/87),肠梗阻6.9%(6/87),自发性腹膜炎6.9%(6/87),肝肾综合征3.4%(3/87),另有3例死于肝硬化并发症,具体不明。3年无进展生存率为30%。
2.2 3年总生存率预后因素的分析 单因素Kaplan-Meier分析显示,患者3年总生存率与患者血清白蛋白、CRP、GPS评分、转移灶个数存在相关性(P<0.05),多因素COX回归分析显示,GPS评分为其预后独立的危险因素(P<0.05)。见表1。

表1 3年总生存率预后因素的分析
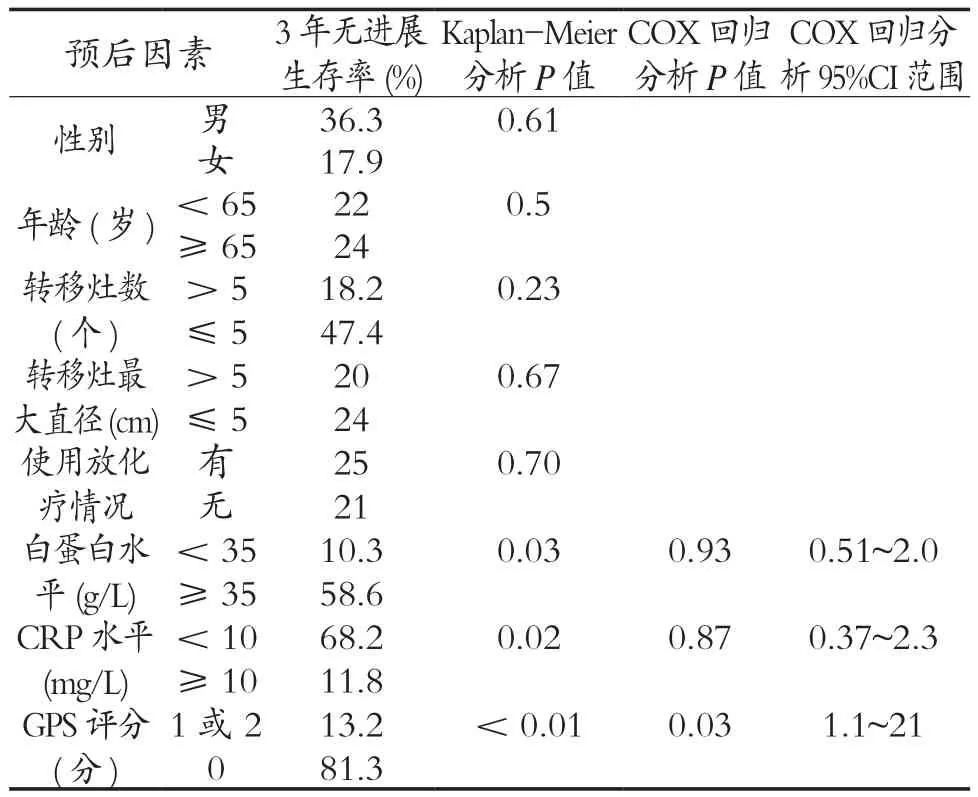
表2 3年无进展生存率预后因素的分析
2.3 3年无进展生存率预后因素的分析 单因素Kaplan-Meier分析显示,患者3年总生存率与患者血清白蛋白、CRP、GPS评分存在相关性(P<0.05),多因素COX回归分析显示,GPS评分为其预后独立的危险因素(P<0.05)。见表2。
3 讨 论
CRP为机体炎症反应的标志物之一,可间接地反应机体的免疫功能,当CRP升高时,机体适应性免疫应答受体数目明显减少,从而导致机体免疫功能降低,利于肿瘤的生长和转移[7],此外,CRP的升高会促进肿瘤细胞生长因子如白介素-6的表达,从而影响患者的远期预后。本研究发现大部分患者(79.4%)CRP水平明显升高(CRP>10 mg/L),可能因为肿瘤浸润引起炎性反应进而导致CRP大量释放,也可能是由于淋巴细胞或中性粒细胞浸润肿瘤微环境而引发机体免疫应答。本研究单因素Kaplan-Meier分析发现,当患者血清CRP≥10 mg/L时,患者3年总生存率、3年无进展生存率明显降低,差异有统计学意义(P<0.05),表明血清CRP与大肠癌伴肝转移患者的预后存在相关性。
白蛋白作为机体营养状态的标记物,能直接反应体内蛋白质的营养状况,白蛋白降低会影响机体内的蛋白质合成和分解代谢异常,主要表现为负氮平衡,进而导致机体对于化疗药物的耐受性和免疫功能减低[8],本研究发现72.8%患者出现低蛋白血症(白蛋白<35 mg/L),可能由于肿瘤患者机体产生急性时相反应,使得肿瘤细胞因子如:TNF-α和白介素-6表达增加,进一步引起血清白蛋白合成的减少并且加速其降解。本研究Kaplan-Meier分析发现,当患者血清白蛋白水平小于35 mg/L时,患者3年总生存率、3年无进展生存率明显降低,差异有统计学意义(P<0.05),所以血清白蛋白与大肠癌伴肝转移患者的预后存在相关性。
GPS预后评分可综合考量患者的炎症反应及营养状况,由血清白蛋白和CRP共同决定,来源既简便又可靠,本研究单因素Kaplan-Meier分析发现,当患者血清GPS评分为0分时,患者3年总生存率、3年无进展生存率明显降低,差异有统计学意义(P<0.05),所以可认为患者GPS评分与其预后存在相关性,并且在单因素研究的基础上,进行多因素COX回归分析发现,GPS评分可作为其独立的危险因素(P<0.05)。目前GPS评分影响大肠癌伴肝转移患者预后的机制尚不明确,然而有研究报道[9]GPS评分与大肠癌患者血清蛋白以及癌胚抗原(CEA)、血浆纤维蛋白原(FIB)、外周血中性粒细胞/淋巴细胞计数(NLR)等相关。
综上所述,血清白蛋白、CRP以及GPS预后评分与大肠癌伴肝转移患者预后相关,并且GPS预后评分为其独立的危险因素。本研究引入血清白蛋白、CRP以及GPS预后评分作为其预后指标,结合大肠癌的分期系统、影像学以及血液肿瘤相关指标,对不能手术的晚期大肠癌伴肝转移患者的临床分期、诊断、疗效评估和预后判断具有重要价值,具有广泛的应用价值。

