多模态神经导航结合显微镜下显影技术在大脑运动功能区肿瘤精准切除手术中的应用
李亚东 刘金昊 线春明 贺喜武 卢忠胜 杨 鹏 张 强
最大范围切除肿瘤组织的同时,最大限度保护大脑功能是神经外科手术主要目的,也是神经外科手术的难点。由于涉及运动、感觉、语言功能相关的皮质及纤维束的脑功能区损伤不可逆,因此术前及术中精确定位病变与脑功能区组织尤为重要[1]。随着神经外科及计算机技术的发展,利用神经导航进行解剖像(T1、T2 等)与功能像(DTI、BOLD 等)、血管影像(CTA、MRA、MRV 等)、代谢像(PET 等)等多种模式融合的技术,可在术中精确显示病变与周围脑组织中白质纤维束、功能区皮质和血管等的三维立体毗邻关系[2],多模态神经导航使得颅内病变精准定位成为可能,实现颅脑手术脑保护最大化。术中将多模态融合数据输入神经导航仪中,神经导航连接显微镜,将瘤周血管、难以分辨的功能区皮质和传导束,在镜下实现可视化,从而达到最大程度切除肿瘤,并且极大保护了神经功能[3]。本文回顾性分析青海省人民医院神经外科2016 年3 月至2018 年3 月收治的19例病变位于大脑功能区及邻近的患者,探讨神经导航多模态图像融合技术结合显微镜下显影技术在切除大脑功能区肿瘤手术治疗中的应用。
方 法
1.临床资料
纳入2016 年3 月至2018 年3 月在青海省人民医院神经外科借助多模态神经导航结合显微下显影技术,完成手术切除功能区占位患者19例(随访期至2018 年8 月),其中男11例,女8例,年龄24 ~64岁,平均43岁。肿瘤直径约3.6 ~6.7cm。肿瘤位置:术前MRI显示10例位于中央沟前方,3例位于中央沟,6例位于中央沟后方。纳入标准:①头颅增强MRI 提示颅内占位性病变位于大脑运动功能区或邻近区域,神经系统体格检查与相对应功能区占位临床体征一致;②无颅脑手术及放化疗病史,无颅脑及全身严重外伤史,无手术禁忌;③查体合作,分别于出院1个月、3个月、6个月完成随访;④术后病理结果符合胶质细胞瘤、脑膜瘤等。排除标准:①年龄≤15岁或≥70岁;②意识障碍、合并神经及精神类疾病等,无法配合的患者;③合并其他机体系统疾病,有明确手术禁忌或相对禁忌;④不能完成回访。
2. 影像学方法
2.1 磁共振导航序列:采用德国西门子Skyra 3.0T 超 导MR 设 备, 运 用T1-3D-MPRAGE序列,重复时间(TR)=1 900 ms,回波时间(TE)=2.43ms, 层 厚1mm, 层 间 距0.5mm,FOV=256mm×256mm, 矩 阵256×256,BW=180Hz/PX,用时266 秒,扫描范围从下颌至颅顶的全部组织。增强扫描:使用对比剂为钆喷酸葡胺(Gd-DTPA),用量为0.1mmol/kg,从肘静脉注入,再次采用上述参数得到增强导航序列。
2.2 DTI 扫描参数:TR=8 200ms,TE=92ms,层厚2mm,层数63 层,FOV=256mm×256mm,矩阵128×128,BW=1 562Hz/PX,采集20个方向,扩散系数b 值为1 ~100,用时371 秒,扫描范围覆盖全部脑组织及脑干。
2.3 术前行MRV、CTA 检查。
3.多模态影像融合
术前将采集的MRI、DTI、MRV、CTA 影像学数据以DICOM 格式导入神经导航工作站,采用Brainlab 公司 iPLAN 3.0 手术计划系统通过影像自动融合(auto fusion)、血管三维重建及白质纤维束追踪(fiber tracking)等多种影像数据处理软件,其中DTI 采用偏转张量算法,各向异性分数阈值选取0.20,最小纤维束长度50mm。在T1 解剖像上用3D 矩形框选取肿瘤周围感兴趣区域,再用一个3D 矩形框选取脑干,追踪后再利用exclude 模式剔除不符合锥体束解剖走行的纤维束,可见病变与锥体束的三维关系[4](图1C)。根据多模态三维影像,术者在术前可设计出最佳手术路径及手术安全范围[5])。
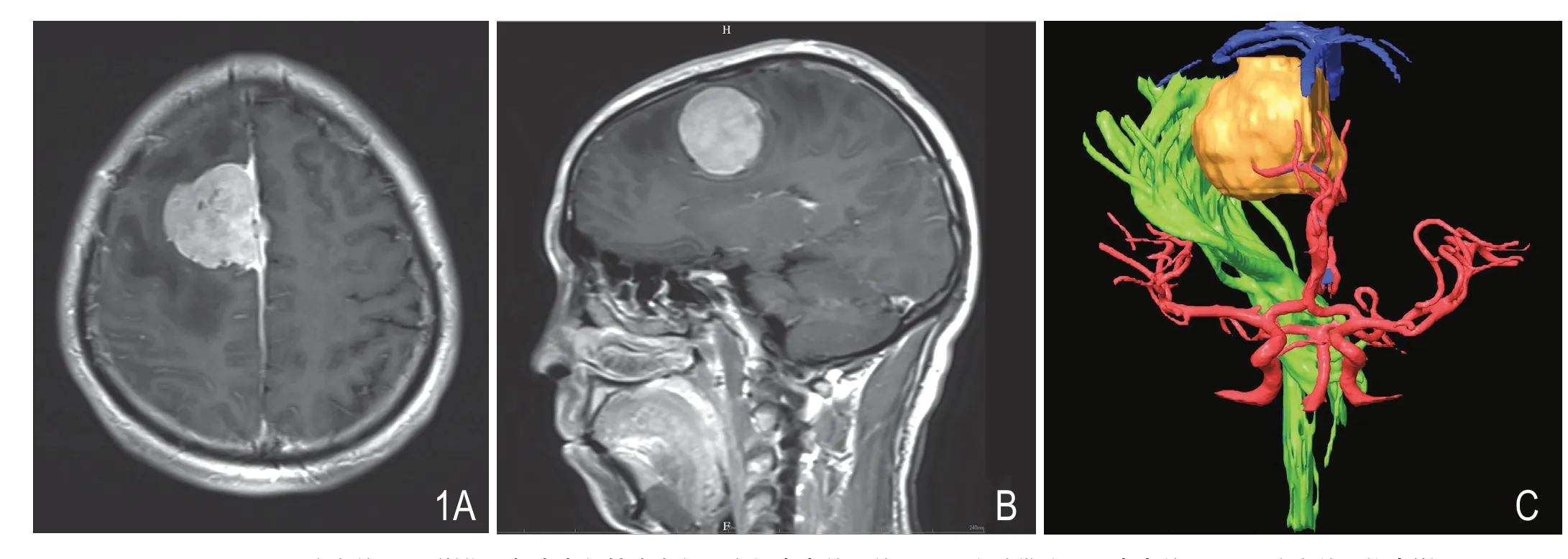
图1 A、B.为术前MRI 影像,颅内占位性病变位于右侧中央前回前,周围水肿带波及至中央前回;C.为术前多模态影像融合(红色为脑动脉血管,蓝色为静脉及上矢状窦,绿色为锥体纤维束,黄色为颅内占位性病变)。
4. 手术方法
术中将多模态融合图像数据输入神经导航(Brainlab),头架固定颅骨及导航参考架,完成面部皮肤表面注册,测试精准度满意。先借助导航探针定出病灶体表投影,设计出个性化的手术入路方向、头皮切口、骨瓣大小等。术中神经导航与显微镜连接,并将多模态融合图像投射入显微镜(pentero,carl zeiss)下,在手术进入皮质前再次使用探针确定肿瘤边界、中央沟、中央前回、中央后回,熟悉病变与周边功能区脑组织的血管、传导束等之间的关系,开始肿瘤切除手术操作。术中根据显微镜下多模态影像投影定位指引,最大限度地切除病灶的同时,不破坏皮质功能区、正常血供及传导束,保存邻近重要结构完整。
结 果
1.多模态影像结果
1.1 DTI:病变均使功能区锥体束发生移位和分散,其中2例胶质瘤使纤维束部分破坏、中断。
1.2 肿瘤定位:术中证实肿瘤边界和术前所重建的边界均相吻合。
1.3 血管三维重建:15例患者根据动静脉三维影像判断,其中11例可辨别出可能的载瘤血管位置。
2.手术及术后病理
19例患者中,神经胶质瘤7例(I ~II 级5例,III ~IV 级2例),脑膜瘤12例。术后复查增强MRI,19例功能区肿瘤中,16例病变全切除,3例次全切除,无死亡和其他严重并发症。
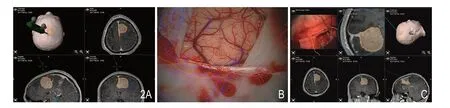
图2 A.根据神经导航体表定位确定手术切口及骨窗大小;B.术中多模态影像投射显微镜下,显示肿瘤位置及周围动脉、静脉及神经纤维束(黄线轮廓代表皮质下肿瘤边界,蓝线代表瘤周静脉,红线代表瘤周动脉),确定皮质入路脑沟;C.术中实时导航下完整切除肿瘤。
3.术后3 月复查
术区侧DTI 与术前DTI 对比,锥体束FA 值无明显减低;19例患者术后肢体肌力及感觉无变化或有改善,其中10例(52.63%)患者肢体运动及感觉较术前有明显改善;出现短暂性偏瘫2例,术后3个月时已恢复至术前肌力水平。
4.术后随访
19例患者随访3 ~6个月,生活自理能力与术前相比9例患者无减退,10例患者有明显改善,应用改良Rankin 量表(mRS)评价,19例患者均达到Rankin 评分≤2。
5.典型病例
男,42岁。因“左侧肢体无力伴头痛3个月”入院,诊断为右额顶窦镰旁脑膜瘤(图1A、B)。入院查体见左侧肢体肌力IV 级。术前行T1 加权像导航序列和DTI 扫描。神经导航多模态融合三维重建后可见肿瘤后外侧有锥体束,肿瘤位于中央前回前方皮质下,锥体束明显受压,向后外侧移位(图1C)。术中应用神经导航针,可显示肿瘤位于中央前回前方,根据神经导航体表定位设计手术切口及骨窗大小(图2A)。术中导航多模态影像投射在显微镜下定位皮质入路脑沟(图2B),保护功能区,行瘤内切除,切断载瘤血管,最后仔细分离肿瘤包膜,对瘤周正常组织进行重点保护(图2C)。术后6个月复查MRI、DTI,结果显示肿瘤全切除,无复发,脑水肿消失,术后右侧锥体束FA 值无明显减低(图3D),患者左侧肢体运动功能完全恢复。术后病理结果:脑膜瘤(右额叶,WHO I 级)。

图3 A、B.为术后6个月复查头颅MRI 及DTI:肿瘤全切,未见复发,术区无脑水肿;C.术前DTI 影像;D.术后DTI 影像,取肿瘤周围锥体束为感兴趣区,测FA 值提示术后较术前值偏高,右侧锥体束压迫性损害恢复。
讨 论
手术切除是目前神经外科治疗颅内肿瘤的主要手段,由于大脑功能区肿瘤致残率高,术中脑保护决定着患者术后的生活质量,因此彻底切除病变与最大限度保留脑功能,成为神经外科手术所追求的境界。随着神经外科计算机辅助工具的发展,多模态神经导航成为一种可以整合术前神经影像学研究的数据和优化手术治疗的术中信息[6],实时对术者提供了对肿瘤切除和周围相关重要结构保护的掌控能力,神经导航可以提高肿瘤切除率,避免重要功能脑区的损伤,可降低术后神经功能缺损的风险,提高患者术后的生存质量[7]。
本组19例运动功能区肿瘤的患者,经神经导航多模态融合结合术中显微镜显影技术进行手术切除,术后复查头颅MRI 证实,16例达到全切,3例达到次全切,术后肢体肌力及感觉无进行性减退,其中10例(53%)患者肢体运动感觉较术前有明显改善,笔者体会多模态神经导航技术较传统手术相比,有以下技术优势:①可以制订个性化的手术方式。通过多模态三维影像可进行术前手术方案设计,采用合适的头皮切口及骨窗,选择肿瘤无传导束区域的脑沟为皮层入路点,术中对病变和传导束之间的界面进行边界区分,达到肿瘤的最大切除。②提高手术的安全性。传统手术中不可见到的神经纤维传导束[8]及深部血管,多模态神经导航技术在术中操作时动态显示,术者在术中可掌握病变与周边纤维束、载瘤血管、正常动静脉及功能区的关系,采取安全区域手术操作,最大限度保护锥体束及肿瘤周围正常组织。③可缩短手术时间及术中出血。术中因多模态影像的实时投射在显微镜中,术者可在短时间内判断出瘤周复杂的结构特征,在切除病变早期就可离断供瘤血管,减少术中出血及手术操作时间。④对于胶质瘤等边界不清的病变切除更具有手术优势,多模态DTI 纤维示踪图,可以直观地显示肿瘤与其周围的大脑白质纤维之间的关系[9],同时神经导航将术前所勾勒肿瘤边界可投射在显微镜下,术中切除病变前可确定切除范围,以达到精准切除病变和功能区的最大化保护。⑤有利于患者的早期康复。使用多模态导航技术后,手术时间缩短、术中出血明显减少、瘤周正常结构最大限度的保护,导致术后脑水肿、颅内感染等手术并发症明显降低,住院时间及住院费用减少,使患者在术后早期就达到身心康复。⑥术前多模态影像对DTI 分析不但有助于指导术前临床治疗方案的制定,而且对术后放化疗疗效观察,以及判断预后提供帮助[10]。
文献报道[11],在术中由于脑组织的牵拉、较大实质肿瘤切除后的脑组织塌陷或囊性肿瘤囊液放出、脑肿胀及脑脊液流失等都会引起术中定位的脑漂移现象,影响神经导航的精确性[12]。通过本组19例运动功能区肿瘤切除的术中体会,为了防止和减小手术操作中脑漂移所导致的导航误差,首先术中尽量减少脑脊液的过度流失,本组患者未做脑室外引流和腰大池引流,因功能区肿瘤多邻近脑皮质区,术中翻开硬膜后可见脑沟脑回甚至是露出皮质外的病变组织,在蛛网膜完整的情况下,镜下根据多模态投影再次确定病变的范围、入路皮质的脑沟、病变与锥体束的毗邻关系,因脑脊液未释放,术中多模态影像在脑皮质上的显影完全吻合;根据术区脑血管的镜下投影,在手术早期就可判断出正常血管与载瘤血管,保护正常脑组织供血,避免了手术时间长、脑血管损害引发的急性脑水肿,使得较长时间保持导航的精确性;其次,在手术操作中可先分离出邻近神经纤维束一侧的肿瘤边界,避免发生脑漂移后对锥体束的损害,最大限度发挥导航的精准优势。
综上所述,多模态神经导航结合显微镜下显影技术可精确定位脑运动功能区肿瘤,选择最佳手术入路,实现个性化的最小皮肤切口及骨窗、优化出微创的皮层切口,避免损伤传导束,减少术中出血及手术时间,提高大脑功能区肿瘤全切率,最大限度保护脑功能区,改善患者术后机体功能状态。同时,在导航引导手术中,要求对患者术前的认真评估,熟练掌握导航及各项辅助技术,准确地判断术中情况,尽可能减少和纠正漂移误差,才能最大程度地发挥神经导航在全切肿瘤和保护功能区脑组织中的作用。

