老年患者下肢手术椎管内麻醉不同方法的比较
刘成军
(济宁市第一人民医院,山东济宁,272000)
伴随年龄的增长,机体代谢功能、心血管储备功能等将逐渐下降,耐受力降低,无法及时清理机体内的麻醉药物,为此老年患者行下肢手术时,选择适宜的麻醉方式至关重要[1]。椎管内麻醉是临床常见麻醉方式,根据麻醉部位的不同,又可分为硬膜外麻醉、腰麻、腰硬联合麻醉等,无论采用何种麻醉方式,降低术中风险,尽可能平稳患者血流动力学指标是关键。本研究,重在对老年患者下肢手术中,常见的两种椎管内麻醉方式加强探究,比较其麻醉效果与安全性,现报道如下:
1 资料与方法
1.1 一般资料 收集我院骨科2017 年3 月-2019 年4 月期间行下肢手术的老年患者临床资料,共抽取78 例;所有患者均行择期手术,并于手术前进行生化检验,结果显示各指标接近正常范围,依据椎管内麻醉禁忌症,排除麻醉条件不符者;遵循数字分组原则,将患者均分2 组,观察组39 例,女16 例、男23例,年龄63-80 岁、平均(72.57±4.62)岁,依据ASA 分级,Ⅱ级18 例、Ⅲ21 例,患者存在合并症情况如下:冠心病、高血压、糖尿病、慢性支气管炎,分别为9 例、11 例、14 例、5例;对照组 39 例,女 17 例、男 22 例,年龄 61-79 岁、平均(71.61±5.18)岁,ASA 分级情况,Ⅱ级19 例、Ⅲ20 例,存在合并症依次10 例、10 例、15 例、4 例;以上各项临床指标,经统计学处理后,P>0.05,差异无统计学意义,存在可比性。
1.2 方法
1.2.1 对照组 给予患者硬膜外麻醉:患者入室后连接心电监护,给予鼻导管吸氧,病人采取侧卧位,尽量选取患侧朝下,麻醉开始前首先定好位置,通常选取L3-4;消毒铺巾,用硬膜外穿刺针进行穿刺,然后置硬膜外导管,置管深度为穿刺深度+4cm 即可,置管成功后将导管固定将病人平卧位,导管给药剂量为2%的利多卡因10ml 和0.5%的罗哌卡因5ml,根据病人的心率血压及患者自述感觉确定麻醉平面及麻醉深度,可以适量增多罗哌卡因。待病人下肢无痛觉即可开始手术;术中采用阿托品、麻黄碱等维持患者血压、心率等稳定。
1.2.2 观察组 给予患者腰-硬联合麻醉:病人入室后给予常规操作,方法同硬膜外麻醉,将硬膜外穿刺针置于硬膜外腔,用腰麻针经硬膜外穿刺针继续进行穿刺,有突破感后停止,观察病人是否有触电的感觉,有则需要调整位置重新穿刺,没有即可进行椎管内给药,通常采用0.75%的布比卡因2ml+50%的葡萄糖0.5ml+麻黄碱15mg,注药速度要慢,10 秒注完即可;然后将腰麻针退出,进行硬膜外置管,将病人平卧调整麻醉平面。
1.3 观察指标 (1)密切关注患者生命体征变化,于麻醉前(T0)、麻醉5min 时(T1)、手术开始后15min(T2)、手术结束后30min(T3)等时段,记录患者心率(HR)、血氧饱和度(SPO2)、平均动脉压(MAP);(2)针刺法测定患者麻醉平面,观察并记录麻醉起效时间、达到麻醉平面的时间,并统计首剂维持时间。
1.4 统计学方法 借助统计学软件(SPSS19.0)处理数据,数据录入以如下形式进行:(n,%)表示计数资料,(x±s)表示计量资料;数据检验方式分别为χ2检验、t 检验;P<0.05,差异有统计学意义。
2 结果
2.1 血流动力学与SPO2的组间对比 HR、SPO2等指标,麻醉不同时段差异无显著变化,且组间无统计学差异(P 均>0.05);较麻醉前相比,麻醉后5min 患者MAP 较麻醉前存在统计学差异(P<0.05),但组间比较各阶段差异不显著,无统计学意义(P>0.05)。见表1。
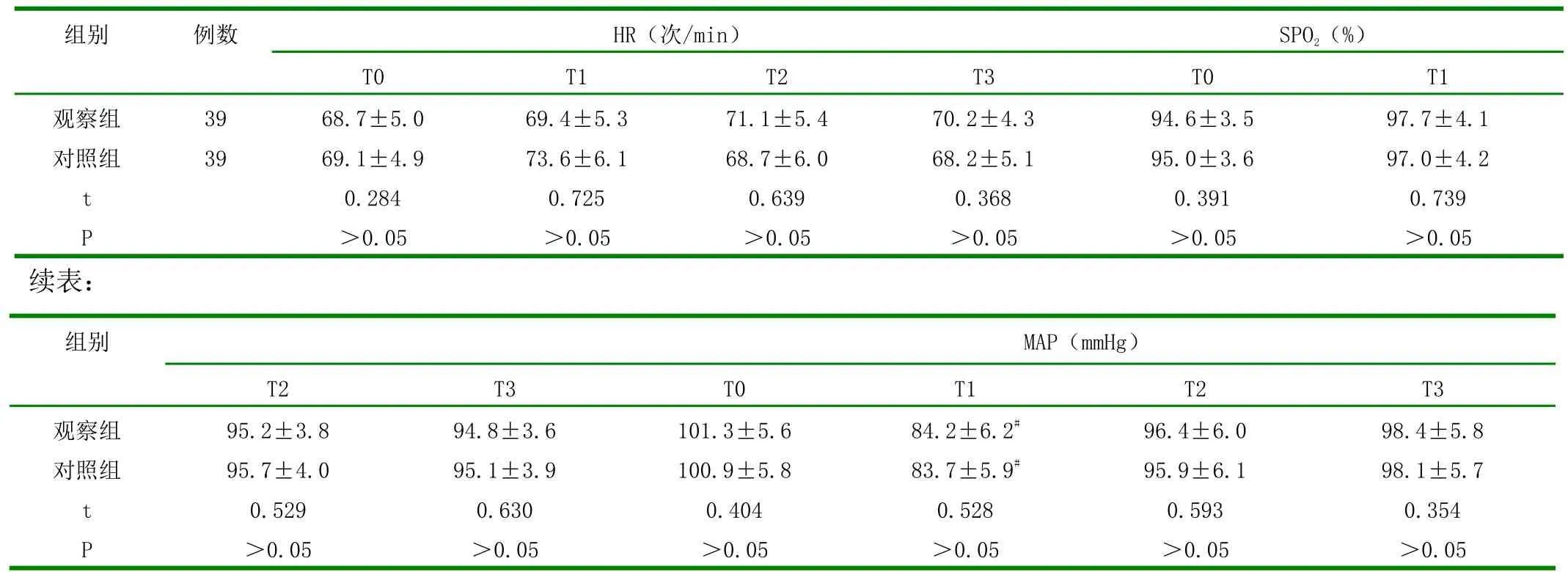
表1 两组于血流动力学指标、SPO2的比较(x±s)
2.2 麻醉效果的组间对比 麻醉效果情况统计见表2:观察组起效时间快,达到最高平面的时间短,且首剂维持时间长,3 项指标均显著优于对照组,P 均<0.05,存在统计学差异。

表2 两组于麻醉效果上的比较(x ±s,min)
2.3 不良反应发生情况的组间对比 两组均出现一定的不良反应,具体见表3;组间对比发生率,观察组显著低于对照组,存在统计学意义(P<0.05)。

表3 两组在不良反应发生率上的比较[例(%)]
3 讨论
临床手术类型中,下肢手术包含股骨头置换、股骨骨折、全髋置换、胫腓骨骨折、截肢等,其中胫腓骨、股骨颈等骨折多发于老年群体[2]。近几年来,我国人口老龄化呈现上升趋势,下肢手术患者与日增多,为有效提升老年患者的手术治疗水平,降低术中风险发生,积极探讨有效的麻醉方式成为当前临床关注的热点话题。对于老年患者来讲,由于全身各脏器的衰老,尤其是肝脏功能的退化,对于麻醉药物的代谢缓慢,对于手术的耐受性下降,给麻醉带来了极大的风险,也极大的增加了术后并发症[3]。因此对于老年患者下肢手术采用椎管内给药,极大的降低了术中和术后风险,有利于老年患者血流动力学平稳,由于患者整个手术过程处于清醒状态,也能及时反应身体及精神状态,有利于麻醉师及时做出判断[4]。
依据给药位置的不同,椎管内麻醉存在多种形式,当前临床上应用最多的则为连续硬膜外麻醉、腰-硬联合麻醉。相关报道显示,采用连续硬膜外麻醉,麻醉起效较慢,且时常发生阻滞不全,影响临床麻醉效果,阻滞严重时需更换麻醉方式,增加麻醉痛苦[5]。腰-硬联合麻醉,则是对蛛网膜下腔麻醉与硬膜外麻醉的结合,有效组合了两种麻醉方式的优势,其优势表现为:其一,麻醉最高平面低,均可控制在T10之下,对患者的呼吸循环系统干扰小,不会影响患者正常呼吸[6];其二,起效时间短,麻醉给药后可迅速起效,减少了术前等待时间;其三,并发症少。较全身麻醉相比较,椎骨内麻醉能够降低静脉血栓的形成,较其他椎管内麻醉方式相比较,可减少术后呼吸困难、低血症等情况[7]。
老年患者机体功能发生衰退,存在较多的并发症情况,比如说糖尿病、高血压、冠心病、呼吸系统疾病等,患者的并发症情况对麻醉存在一定的影响,为此在选择麻醉方式时,应尽可能降低对患者生理功能的干扰,降低术中风险发生几率[8]。国外有报道表明,针对高危老年患者,可采用布比卡因腰麻方式进行下肢手术,其结果显示,该种麻醉方式能够较好的维持患者呼吸,控制循环系统处于稳定状态[9-10]。我国进行下肢手术治疗中,选用麻醉方式则多为椎管内麻醉,且以低节段椎管内麻醉应用较广,随有效稳定了呼吸状态,但对循环系统的影响相对较大。
本研究中,排除麻醉禁忌症者,分别给予两组研究对象连续硬膜外麻醉与腰硬联合麻醉,麻醉给药后患者HR、SpO2等于各麻醉阶段均未发生显著变化,可见对呼吸系统的干扰较小;然而,麻醉5min 后,两组MAP 均出现下降,较麻醉前变化显著(P<0.05),造成该种现象主要是因交感节前纤维发生阻滞,致使血管发生扩张,相对血容量降低,回心血量减少[11-13]。术中避免患者心肺负担过重,可视患者体征变化,给予麻黄碱、阿托品等。对两组的麻醉效果进行比较,观察组的起效时间(3.3±0.7)、达到最高平面时间(12.6±1.8),均较对照组[(11.6±2.4)、(20.4±5.7)]短,但首剂维持时间观察组更长[(175.4±15.2)>(46.6±7.4)],这与梁波[14]报道结果相似。两种麻醉方式下,不良反应情况均存在,但观察组的发生概率显著较对照组低,可见观察组麻醉安全性更高。
综上所述,椎管内麻醉可在一定程度上维持呼吸系统、循环系统的稳定,其中腰硬联合麻醉方式的麻醉效果佳,安全性好,更适合下肢手术中老年患者。

